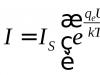Дякую
Сайт надає довідкову інформацію виключно для ознайомлення. Діагностику та лікування захворювань потрібно проходити під наглядом фахівця. Усі препарати мають протипоказання. Консультація фахівця є обов'язковою!
Що таке атопічний дерматит?
 Атопічний дерматит- Це генетично обумовлене, хронічне захворювання шкірних покривів. Типовими клінічними проявами цієї патології є екзематозна висипка, свербіж шкіри і сухість шкіри.
Атопічний дерматит- Це генетично обумовлене, хронічне захворювання шкірних покривів. Типовими клінічними проявами цієї патології є екзематозна висипка, свербіж шкіри і сухість шкіри. На даний момент проблема атопічного дерматиту набула глобального характеру, тому що зростання захворюваності в останні десятиліття збільшилося в кілька разів. Так, у дітей до року атопічний дерматит реєструється у 5% випадків. У дорослого населення цей показник дещо нижчий і варіює від 1 до 2 відсотків.
Вперше термін «атопія» (що з грецької означає – незвичайний, чужий) було запропоновано вченим Кока. Під атопією він розумів групу спадкових форм підвищеної чутливості організму до різних впливів довкілля.
Сьогодні терміном "атопія" позначається спадкова форма алергії, яка характеризується наявністю антитіл IgE. Причини розвитку цього феномену абсолютно не зрозумілі. Синонімами атопічного дерматиту є конституційна екзема, конституційний нейродерміт і пруриго (або свербець) Бенье.
Статистика з атопічного дерматиту
Атопічний дерматит відноситься до одного з найчастіше діагностованих захворювань серед дитячого населення. Серед дівчаток це алергічна хвороба зустрічається у 2 рази частіше, ніж серед хлопчиків. Різні дослідженняу цій галузі підтверджують той факт, що найбільш схильні до атопічного дерматиту жителі великих міст.Серед факторів, що супроводжують розвиток дитячого атопічного дерматиту, найбільш значущою є спадковість. Так, якщо один з батьків страждає на це захворювання шкіри, ймовірність того, що у дитини буде аналогічний діагноз, досягає 50 відсотків. Якщо в обох батьків є в анамнезі це захворювання, шанси дитини народитися з атопічним дерматитом зростають до 75 відсотків. Дані статистики свідчать, у 90 відсотках випадків це захворювання проявляється у віці від 1 року до 5 років. Дуже часто, приблизно у 60% випадків, хвороба дебютує ще до досягнення дитиною однорічного віку. Набагато рідше відзначаються перші прояви атопічного дерматиту у зрілому віці.
Атопічний дерматит відноситься до хвороб, які набули широкого поширення в останні десятиліття. Так, у Сполучених Штатах Америки на даний момент у порівнянні з даними двадцятирічної давності кількість пацієнтів з атопічним дерматитом збільшилася вдвічі. Офіційні дані свідчать, що сьогодні 40 відсотків всього населення планети бореться із цим захворюванням.
Причини атопічного дерматиту
 Причини атопічного дерматиту, як і багатьох імунних захворювань, сьогодні залишаються до кінця вивченими. Існує кілька теорій щодо походження атопічного дерматиту. На сьогоднішній день найбільш переконливою є теорія алергічного генезу, теорія порушеного клітинного імунітету та спадкова теорія. Окрім безпосередніх причин атопічного дерматиту, існують ще й фактори ризику захворювання.
Причини атопічного дерматиту, як і багатьох імунних захворювань, сьогодні залишаються до кінця вивченими. Існує кілька теорій щодо походження атопічного дерматиту. На сьогоднішній день найбільш переконливою є теорія алергічного генезу, теорія порушеного клітинного імунітету та спадкова теорія. Окрім безпосередніх причин атопічного дерматиту, існують ще й фактори ризику захворювання. Теоріями розвитку атопічного дерматиту є:
- теорія алергічного генезу;
- генетична теорія атопічного дерматиту;
- теорія порушеного клітинного імунітету.
Теорія алергічного генезу
Ця теорія пов'язує розвиток атопічного дерматиту з вродженою сенсибілізацією організму. Сенсибілізацією називається підвищена чутливість організму до певних алергенів. Цей феномен супроводжується підвищеною секрецією імуноглобулінів класу Е (IgE). Найчастіше організм розвиває підвищену чутливість до харчових алергенів, тобто до харчових продуктів. Харчова сенсибілізація найбільше характерна для дітей грудного та молодшого дошкільного віку. Дорослі, як правило, розвивають сенсибілізацію до побутових алергенів, пилку, вірусів та бактерій. Результатом подібної сенсибілізації є підвищена концентрація в сироватці антитіл IgE та запуск імунних реакційорганізму. У патогенезі атопічного дерматиту беруть участь антитіла та інших класів, але саме IgE провокують аутоімунні феномени.Кількість імуноглобулінів корелює (взаємопов'язано) із ступенем тяжкості захворювання. Так, чим вища концентрація антитіл, тим вираженіша клінічна картина атопічного дерматиту. У порушенні імунних механізмів також беруть участь огрядні клітини, еозинофіли , лейкотрієни (представники клітинного імунітету)
Якщо у дітей провідним механізмом у розвитку атопічного дерматиту є харчова алергія, то у дорослих велике значення набувають пилкові алергени. Пилкова алергія серед дорослого населення зустрічається у 65 відсотках випадків. На другому місці знаходяться побутові алергени (30 відсотків), на третьому розташовуються епідермальні та грибкові алергени.
Частота різних видів алергенів при атопічному дерматиті
Генетична теорія атопічного дерматиту
Вченими достовірно встановлено те що, що атопічний дерматит – це спадкове захворювання. Однак досі не вдалося встановити тип успадкування дерматиту та рівень генетичної схильності. Останній показник варіює у різних сім'ях від 14 до 70 відсотків. Якщо в сім'ї обоє батьків страждають на атопічний дерматит, то ризик для дитини становить більше 65 відсотків. Якщо ця недуга присутня тільки в одного з батьків, то ризик для дитини знижується вдвічі.Теорія порушеного клітинного імунітету
Імунітет представлений гуморальною та клітинною ланкою. До клітинного імунітету відноситься різновид імунної відповіді, у розвитку якої не беруть участь ні антитіла, ні система компліменту. Натомість імунну функцію здійснюють макрофаги, Т-лімфоцити та інші імунні клітини. Ця система особливо ефективна проти інфікованих вірусами клітин, клітин пухлин та внутрішньоклітинних бактерій. Порушення на рівні клітинного імунітету лежать в основі таких захворювань як псоріаз та атопічний дерматит. Шкірні пошкодження, як вважають фахівці, спричинені аутоімунною агресією.Чинники ризику атопічного дерматиту
Ці чинники значно підвищують ризик розвитку атопічного дерматиту. Також вони впливають на тяжкість та тривалість захворювання. Нерідко наявність того чи іншого фактора ризику є механізмом, який затримує ремісію атопічного дерматиту. Наприклад, патологія шлунково-кишкового трактуу дитини може тривалий час стримувати одужання. Аналогічна ситуація спостерігається у дорослих під час стресу. Стрес є потужним психотравмуючим фактором, який не тільки запобігає одужанню, але й обтяжує перебіг захворювання.Чинниками ризику атопічного дерматиту є:
- патологія шлунково-кишкового тракту;
- стрес;
- неблагополучне екологічне середовище.
Відомо, що кишкова система людини виконує захисну функцію організму. Ця функція реалізується завдяки рясній лімфатичній системі кишечника, кишковій флорі та імунокомпетентним клітинам, які в ній містяться. Здорова шлунково-кишкова система забезпечує нейтралізацію патогенних бактерій та їх виведення з організму. У лімфатичних судинахкишечника також знаходиться велика кількість імунних клітин, які у необхідний момент протистоять інфекціям. Таким чином, кишечник є своєрідною ланкою в ланцюжку імунітету. Тому, коли є різні патології лише на рівні кишечника, це насамперед відбивається на імунної системі людини. Доказом цього є той факт, що більш ніж у 90 відсотків дітей з атопічним дерматитом відзначаються різні функціональні та органічні патології ШКТ.
До захворювань ШКТ, які найчастіше супроводжують атопічний дерматит, належать:
- дискінезія жовчних шляхів
Штучне вигодовування
Передчасний перехід на штучні суміші та раннє введення прикорму також є факторами ризику атопічного дерматиту. Вважають, що натуральне грудне вигодовування знижує ризик розвитку атопічного дерматиту в кілька разів. Причиною є те, що в грудному молоці містяться імуноглобуліни матері. Надалі разом з молоком вони надходять в організм дитини та забезпечують їй формування імунітету на перший час. Власні імуноглобуліни організм дитини починає синтезувати набагато пізніше. Тому спочатку життя імунітет дитині забезпечує імуноглобуліни материнського молока. Передчасна відмова від грудного вигодовуванняслабшає імунну систему малюка. Наслідком є численні аномалії в імунній системі, що підвищує в кілька разів ризик розвитку атопічного дерматиту.
Стрес
Психоемоційні чинники здатні стимулювати загострення атопічного дерматиту. Вплив цих чинників відбиває нервово-алергічну теорію розвитку атопічного дерматиту. Сьогодні прийнято вважати, що атопічний дерматит є не так шкірним захворюванням, як психосоматичним. Це означає, що нервова система відіграє вирішальну роль у розвитку цього захворювання. Підтвердженням тому є той факт, що в лікуванні атопічного дерматиту з успіхом застосовуються антидепресанти та інші психотропні засоби.
Неблагополучне екологічне середовище
Цей фактор ризику в останні десятиліття набуває все великого значення. Пояснюється це тим, що викиди промислових підприємствстворюють підвищене навантаження імунітет людини. Неблагополучна довкілля як провокує загострення атопічного дерматиту, а й може брати участь у його початковому розвитку.
Факторами ризику також є побутові умови, а саме температура та вологість приміщення, в якому проживає людина. Так, температура понад 23 градуси і вологість менше 60 відсотків негативно позначаються на стані шкіри. Такі побутові умови знижують резистентність (опірність) шкірного покриву та запускають імунні механізми. Ситуацію обтяжує нераціональне використання синтетичних миючих засобів, які можуть потрапляти в організм людини через дихальні шляхи. Мило, гель для душу та інші засоби гігієни виступають дратівливими факторами та сприяють появі сверблячки.
Стадії атопічного дерматиту
 У розвитку атопічного дерматиту прийнято розрізняти кілька стадій. Ці стадії чи фази властиві певним віковим проміжкам. Також кожної фази характерна своя симптоматика.
У розвитку атопічного дерматиту прийнято розрізняти кілька стадій. Ці стадії чи фази властиві певним віковим проміжкам. Також кожної фази характерна своя симптоматика. Фазами розвитку атопічного дерматиту є:
- дитяча фаза;
- дитяча фаза;
- доросла фаза.
Оскільки шкіра є органом імунної системи, ці фази розглядаються як особливості імунної відповіді в різні вікові періоди.
Дитина фаза атопічного дерматиту
Ця фаза розвивається у віці 3-5 місяців, рідко в 2 місяці. Такий ранній розвиток захворювання пояснюється тим, що починаючи з 2-х місяців у дитини починає функціонувати лімфоїдна тканина. Оскільки ця тканина організму є представником імунітету, її функціонування пов'язане з початком атопічного дерматиту.Ураження шкіри у дитячій фазі атопічного дерматиту відрізняється від інших фаз. Так, у цьому періоді характерний розвиток мокнучої екземи. На шкірі з'являються червоні бляшки, що мокнуть, які швидко покриваються скоринками. Паралельно з ними з'являються папули, бульбашки та уртикарні елементи. Спочатку висипання локалізуються у сфері шкіри щік і чола, не торкаючись носогубний трикутник. Далі шкірні зміни зачіпають поверхню плечей, передпліччя, розгинальні поверхні гомілки. Нерідко уражається шкіра сідниць та стегон. Небезпекою у цій фазі є те, що дуже швидко може приєднатися інфекція. Атопічний дерматит у дитячій фазі характеризується періодичними загостреннями. Ремісії, як правило, нетривалі. Хвороба загострюється при прорізуванні зубів, при найменшому розладі кишечнику або застуді. Спонтанне лікування спостерігається рідко. Як правило, хвороба переходить у наступну фазу.
Дитяча фаза атопічного дерматиту
Дитяча фаза характеризується хронічним запальним процесом шкірних покривів. На цій стадії характерний розвиток фолікулярних папул та ліхеноїдних вогнищ. Висипання частіше зачіпають область ліктьових та підколінних складок. Також висип зачіпає згинальні поверхні зап'ясткових суглобів. Крім типових для атопічного дерматиту висипів, у цій фазі розвиваються ще так звані дисхромії. Вони проявляються у вигляді вогнищ бурого кольору, що лущиться.
Перебіг атопічного дерматиту у цій фазі також носить хвилеподібний характер із періодичними загостреннями. Загострення виникають у відповідь різні провокуючі чинники довкілля. Взаємозв'язок з харчовими алергенами в цей період зменшується, зате присутня підвищена сенсибілізація (чутливість) до пилкових алергенів.
Доросла фаза атопічного дерматиту
Доросла фаза атопічного дерматиту збігається з періодом статевого дозрівання. Для цієї стадії характерна відсутність мокнучих (екзематозних) елементів та переважання ліхеноїдних вогнищ. Екзематозний компонент приєднується лише у періоди загострення. Шкіра стає сухою, з'являються інфільтровані висипи. Відмінністю цього періоду є зміна локалізації висипів. Так, якщо в дитячому періоді висипання переважає в області складок і рідко зачіпає обличчя, то в дорослій фазі атопічного дерматиту вона мігрує на шкіру обличчя та шиї. На обличчі зоною ураження стає носогубний трикутник, що також не характерне для попередніх стадій. Також висипання можуть покривати кисті рук, верхню частину тулуба. У цьому періоді також мінімально виражена сезонність захворювання. В основному, атопічний дерматит загострюється при дії різних подразників.
Атопічний дерматит у дітей
 Атопічний дерматит – це захворювання, яке починається ще грудному віці. Перші симптоми захворювання з'являються до 2 – 3 місяців. Важливо знати, що атопічний дерматит не розвивається у період до 2 місяців. Практично у всіх дітей із атопічним дерматитом спостерігається полівалентна алергія. Термін "полівалентна" означає, що одночасно алергія розвивається на кілька алергенів. Найчастіше алергенами виступають продукти харчування, пил, побутові алергени.
Атопічний дерматит – це захворювання, яке починається ще грудному віці. Перші симптоми захворювання з'являються до 2 – 3 місяців. Важливо знати, що атопічний дерматит не розвивається у період до 2 місяців. Практично у всіх дітей із атопічним дерматитом спостерігається полівалентна алергія. Термін "полівалентна" означає, що одночасно алергія розвивається на кілька алергенів. Найчастіше алергенами виступають продукти харчування, пил, побутові алергени. Першими симптомами атопічного дерматиту в дітей віком є попрілості. Спочатку вони з'являються під пахвами, сідничними складками, за вушками та інших місцях. На початковому етапі попрілості виглядають як почервонілі ділянки шкіри, що злегка набрякли. Однак дуже швидко вони переходять в стадію ранок, що мокнуть. Ранки дуже довго не гояться і нерідко покриваються мокрими скоринками. Незабаром шкіра на щоках малюка також стає попрілою і почервонілою. Шкіра щік дуже швидко починає лущитися, внаслідок чого стає шорсткою. Ще одним важливим діагностичним симптомом є молочні скоринки, які утворюються на бровах та волосистій частині голови дитини. Почавшись у віці 2 – 3 місяців, ці ознаки досягають свого максимального розвитку до 6 місяців. На першому році життя атопічний дерматит відбувається практично без ремісій. У поодиноких випадках атопічний дерматит починається у віці одного року. І тут він сягає свого максимального розвитку до 3 – 4 років.
Атопічний дерматит у немовляти
У дітей першого року життя, тобто у немовлят, розрізняють два типи атопічного дерматиту – себорейний та нуммулярний. Найчастіше зустрічається себорейний тип атопічного дерматиту, який починає виявлятися з 8 – 9 тижня життя. Характеризується він формуванням дрібних, жовтих лусочок в області волосистої частини голови. Одночасно в області складок у малюка виявляються мокнучі ранки, що важко загоюються. Себорейний тип атопічного дерматиту називається ще дерматит шкірних складок. При приєднанні інфекції розвивається таке ускладнення, як еритродермія. У цьому випадку шкіра обличчя, грудей і кінцівок немовля стає яскраво-червоною. Еритродермії супроводжує найсильніший свербіж, внаслідок чого малюк стає неспокійним і постійно плаче. Незабаром гіперемія (почервоніння шкірних покривів) набуває генералізованого характеру. Весь шкірний покрив дитини стає бордовим і покривається великопластинчастими лусочками.Нуммулярний тип атопічного дерматиту зустрічається рідше та розвивається у віці 4 – 6 місяців. Для нього характерна наявність на шкірі плямистих елементів, покритих скоринками. Локалізуються ці елементи переважно на щоках, сідницях, кінцівках. Як і перший тип атопічного дерматиту, ця форма також часто трансформується на еритродермію.
Розвиток атопічного дерматиту у дітей
Більш ніж у 50 відсотків дітей, які страждають на атопічний дерматит на першому році життя, він проходить до 2 – 3 років життя. В інших дітей атопічний дерматит змінює свій характер. Насамперед змінюється локалізація висипів. Спостерігається міграція атопічного дерматиту до шкірних складок. В окремих випадках дерматит може набувати форми долонно-підошовного дерматозу. Як видно з назви, у разі атопічний дерматит зачіпає виключно долонні і підошовні поверхні. У віці 6 років атопічний дерматит може приймати локалізацію в області сідниць та внутрішньої поверхні стегон. Така локалізація може зберігатися аж до підліткового віку.Атопічний дерматит у дорослих
 Як правило, після статевого дозрівання атопічний дерматит може набути абортивної форми, тобто зникнути. У міру зростання загострення зустрічаються все рідше, а ремісії можуть затягуватися на кілька років. Однак сильний психотравмуючий фактор може знову спровокувати загострення атопічного дерматиту. Як такий чинник можуть виступати тяжкі соматичні (тілесні) захворювання, стрес на роботі, сімейні негаразди. Проте, відповідно до більшості авторів, атопічний дерматит в осіб віком від 30 – 40 років - явище дуже рідкісне.
Як правило, після статевого дозрівання атопічний дерматит може набути абортивної форми, тобто зникнути. У міру зростання загострення зустрічаються все рідше, а ремісії можуть затягуватися на кілька років. Однак сильний психотравмуючий фактор може знову спровокувати загострення атопічного дерматиту. Як такий чинник можуть виступати тяжкі соматичні (тілесні) захворювання, стрес на роботі, сімейні негаразди. Проте, відповідно до більшості авторів, атопічний дерматит в осіб віком від 30 – 40 років - явище дуже рідкісне. Частота народження атопічного дерматиту у різних вікових груп
Симптоми атопічного дерматиту
Клінічна картина атопічного дерматиту дуже різноманітна. Симптоми залежать від віку, статі, умов навколишнього середовищаі, що важливо, від супутніх захворювань. Загострення атопічного дерматиту збігаються з певними віковими періодами.До вікових періодів загострення атопічного дерматиту відносяться:
- грудний та ранній дитячий вік (до 3 років)- Це період максимальних загострень;
- вік 7 – 8 років– пов'язані з початком шкільних занять;
- вік 12 – 14 років– період статевого дозрівання, загострення обумовлено численними метаболічними змінами в організмі;
- 30 років- Найчастіше у жінок.
Характерними симптомами атопічного дерматиту є:
- висип;
- сухість і лущення.
Сверблячка при атопічному дерматиті
Сверблячка є невід'ємною ознакою атопічного дерматиту. Причому може зберігатися навіть тоді, коли інших видимих ознак дерматиту вже немає. Причини появи сверблячки остаточно не з'ясовані. Вважається, що він розвивається внаслідок занадто сухої шкіри. Однак це не повністю пояснює причини такої інтенсивної сверблячки.Характеристиками сверблячки при атопічному дерматиті є:
- сталість – сверблячка присутня навіть тоді, коли інших симптомів немає;
- інтенсивність - свербіж дуже виражений і завзятий;
- завзятість – свербіж слабо реагує прийом медикаментів;
- посилення сверблячки у вечірні та нічні години;
- супроводжується розчісуванням.
Сухість та лущення шкіри при атопічному дерматиті
Внаслідок руйнування природної ліпідної (жирової) оболонки епідермісу, шкіра пацієнта, який страждає на дерматит, починає втрачати вологу. Наслідком цього є зниження еластичності шкіри, її сухість та лущення. Також характерний розвиток зон ліхеніфікації. Зони ліхеніфікації – це ділянки сухої та різко потовщеної шкіри. У цих зонах має місце процес гіперкератозу, тобто надмірне ороговіння шкіри.Ліхеноїдні осередки часто формуються в області складок - підколінних, ліктьових.
Як виглядає шкіра при атопічному дерматиті?
Те, як виглядає шкіра при атопічному дерматиті, залежить від форми захворювання. На початкових етапах захворювання найчастіше зустрічається еритематозна форма із явищами ліхеніфікації. Ліхеніфікацією називається процес потовщення шкіри, який характеризується посиленням її малюнка та підвищенням пігментації. При еритематозній формі атопічного дерматиту шкіра стає сухою та потовщеною. Вона покривається численними кірками та дрібнопластинчастими лусочками. У великій кількості ці лусочки розташовуються на ліктьових згинах, бічних поверхнях шиї, підколінних ямках. У дитячій та дитячій фазі шкіра виглядає набряковою, гіперемованою (почервонілою). При чисто ліхеноїдній формі шкіра відрізняється ще більшою сухістю, набряклістю та вираженим шкірним малюнком. Висипка представлена блискучими папулами, які зливаються в центрі і лише в невеликій кількості залишаються на периферії. Ці папули дуже швидко покриваються дрібними лусочками. Через болісний свербіж на шкірі нерідко залишаються розчісування, садна, ерозії. Окремо осередки ліхеніфікації (потовщеної шкіри) локалізуються на верхній частині грудей, спини, шиї.При екзематозній формі атопічного дерматиту висипання мають обмежений характер. Вони представлені дрібними бульбашками, папулами, скоринками, тріщинами, які, у свою чергу, розташовуються на ділянках шкіри, що лущиться. Такі обмежені ділянки розташовуються на кистях рук, області підколінних і ліктьових складок. При пруригоподібній формі атопічного дерматиту висипання переважно зачіпають шкіру обличчя. Крім перерахованих вище форм атопічного дерматиту існують ще атипові форми. До них належать «невидимий» атопічний дерматит та уртикарна форма атопічного дерматиту. У першому випадку єдиним симптомом захворювання є інтенсивний свербіж. На шкірі присутні лише сліди розчісування, а видимих висипів не виявляється.
І при загостренні захворювання та в період ремісії шкіра пацієнта з атопічним дерматитом відрізняється сухістю та лущенням. У 2 - 5 відсотках випадків відзначається іхтіоз, який характеризується наявністю численних дрібних лусочок. У 10 – 20% випадків у хворих відзначається підвищена складчастість (гіперлінеарність) долонь. Шкіра тулуба покривається білуватими, блискучими папулами. На бічних поверхнях плечей ці папули покриваються роговими лусочками. З віком відзначається підвищена пігментація покривів шкіри. Пігментні плями зазвичай бувають неоднорідного кольору і відрізняються своєю різною колірною гамою. Сітчаста пігментація разом із підвищеною складчастістю може локалізуватися на передній поверхні шиї. Це явище надає шиї бруднуватого вигляду (симптом «брудної шиї»).
На обличчі в області щік у хворих з атопічним дерматитом нерідко з'являються білуваті плями. У стадії ремісії ознакою захворювання може бути хейліт, хронічні заїди, тріщини на губах. Непрямою ознакоюатопічного дерматиту може бути землистий відтінок шкіри, блідість шкіри обличчя, періорбітальний затемнення (темні кола навколо очей).
Атопічний дерматит на обличчі
Прояви атопічного дерматиту на шкірі обличчя не завжди. Шкірні зміни торкаються шкіри обличчя при екзематозній формі атопічного дерматиту. В даному випадку розвивається еритродермія, яка у маленьких дітей торкається переважно щоки, а у дорослих ще й носогубний трикутник. У маленьких дітей розвивається так зване "цвітіння" на щоках. Шкіра стає яскраво-червоною, набрякою, нерідко з численними тріщинами. Тріщини і рани, що мокнуть, швидко покриваються жовтуватими кірками. Зона носогубного трикутника у дітей залишається недоторканою.У дорослих зміни на шкірі обличчя мають інший характер. Шкіра набуває землистий відтінок, стає блідою. На щоках у хворих з'являються плями. У стадії ремісії ознакою захворювання може бути хейліт (запалення червоної облямівки губ).
Діагностика атопічного дерматиту
 Діагностика атопічного дерматиту ґрунтується на скаргах пацієнта, даних об'єктивного огляду та лабораторних даних. На прийомі лікар повинен уважно розпитати пацієнта про початок захворювання і, якщо є можливість, про сімейний анамнез. Велику діагностичну значущість становлять дані про захворювання брата чи сестри.
Діагностика атопічного дерматиту ґрунтується на скаргах пацієнта, даних об'єктивного огляду та лабораторних даних. На прийомі лікар повинен уважно розпитати пацієнта про початок захворювання і, якщо є можливість, про сімейний анамнез. Велику діагностичну значущість становлять дані про захворювання брата чи сестри. Лікарський огляд при атопічному
Лікар починає огляд із шкірних покривів пацієнта. Важливо оглянути як видимі ділянки поразки, а й весь шкірний покрив. Нерідко елементи висипу маскуються у складках, під колінами, на ліктях. Далі лікар-дерматолог оцінює характер висипів, а саме локалізацію, кількість елементів висипу, колір тощо.Діагностичними критеріями атопічного дерматиту є:
- Сверблячка – є облігатною (суворою) ознакою атопічного дерматиту.
- Висипання – враховується характер та вік, коли з'явилися перші висипання. Для дітей характерний розвиток еритеми в області щік та верхньої половини тулуба, тоді як у дорослих переважають осередки ліхеніфікації (потовщення шкіри, порушення пігментації). Також після підліткового віку починають з'являтися щільні ізольовані папули.
- Рецидивуючий (хвилястий) перебіг захворювання – з періодичними загостреннями у весняно-осінній період та ремісіями влітку.
- Наявність супутнього атопічного захворювання (наприклад, атопічної астми, алергічного риніту) є додатковим діагностичним критерієм на користь атопічного дерматиту.
- Наявність аналогічної патології серед членів сім'ї – тобто спадковий характер захворювання.
- Підвищена сухість шкіри (ксеродермія).
- Посилення малюнку на долонях (атопічні долоні).
Однак існують ще додаткові діагностичні критерії, які також говорять на користь цього захворювання.
Додатковими ознаками атопічного дерматиту є:
- часті інфекції шкіри (наприклад, стафілодермія);
- рецидивуючий кон'юнктивіт;
- хейліт (запалення слизової губ);
- потемніння шкіри навколо очей;
- підвищена блідість або, навпаки, еритема (почервоніння) обличчя;
- підвищена складчастість шкіри шиї;
- симптом брудної шиї;
- наявність алергічної реакції на медикаменти;
- періодичні заїди;
- географічна мова.
Аналізи при атопічному дерматиті
Об'єктивна діагностика (тобто огляд) атопічного дерматиту також доповнюється лабораторними даними.Лабораторними ознаками атопічного дерматиту є:
- підвищена концентрація еозинофілів у крові (еозинофілія);
- наявність у сироватці крові специфічних антитіл до різних алергенів (наприклад, до пилку, деяких харчових продуктів);
- зниження рівня CD3 лімфоцитів;
- зниження індексу CD3/CD8;
- зниження активності фагоцитів.
Ступені тяжкості атопічного дерматиту
Нерідко атопічний дерматит поєднується з ураженням інших органів як атопічного синдрому. Атопічний синдром – це наявність одночасно кількох патологій, наприклад, атопічного дерматиту та бронхіальної астми або атопічного дерматиту та патології кишечника. Протікає цей синдром завжди набагато важче, ніж ізольований атопічний дерматит. Для того щоб оцінити тяжкість атопічного синдрому, європейської робочою групоюбуло розроблено шкалу SCORAD (Scoring Atopic Dermatitis). Ця шкала поєднує об'єктивні (видимі лікарем ознаки) і суб'єктивні (що пред'являються пацієнтом) критерії атопічного дерматиту. Головною перевагою використання шкали є можливість оцінки ефективності лікування.Шкала передбачає бальну оцінку шести об'єктивних симптомів - еритеми (почервоніння), набряку, кірки/лусочок, екскоріацій/розчісок, ліхеніфікації/лущення та сухості шкіри.
Інтенсивність кожної цієї ознаки оцінюється за 4-бальною шкалою:
- 0 - Відсутність;
- 1 - слабка;
- 2 - Помірна;
- 3 – сильна.
До ступенів активності атопічного дерматиту відносяться:
- Максимальний ступінь активностіеквівалентна атопічній еритродермії або поширеному процесу. Інтенсивність атопічного процесу максимально виражена у першому віковому періоді хвороби.
- Високий рівень активностівизначається поширеними шкірними ураженнями.
- Помірний ступінь активностіхарактеризується хронічним запальним процесом, найчастіше локалізованого характеру.
- Мінімальний ступінь активностівключає локалізовані ураження шкіри - у дітей грудного віку це еритематозно-сквамозні осередки на щоках, а у дорослих – локальна періоральна (навколо губ) ліхеніфікація та/або обмежені ліхеноїдні осередки в ліктьових та підколінних складках.
Зміст
Патології шкіри алергічного характеру доставляють пацієнтові внутрішній дискомфорт та косметичний дефект. Лікування дерматиту у дорослих можливе офіційними. медичними препаратамиі народними засобамипроти всіх шкірних проявів хвороби. Підхід до проблеми із здоров'ям комплексний. Спочатку визначити головний алерген, усунути патогенний фактор. Потім можна використовувати за призначенням мазі при атопічному дерматиті у дорослих.
Як лікувати дерматит у дорослих
Захворювання має алергічну природу, тому будь-яке лікування починається з дієти та повного виключення потенційного алергену та додаткового прийому антигістамінних засобів. Лікар уважно вивчає зовнішню симптоматику дерматиту, рекомендує пройти клінічне та лабораторне обстеження для уточнення форми недуги, особливостей інтенсивної терапії. При дерматит вид хворого залишає бажати кращого, тому діяти рекомендується негайно.
Лікування атопічного дерматиту у дорослих
Дерматит - це наслідок інтоксикації організму, тому його лікування у дорослих пацієнтів та дітей має бути комплексним. Дія алергену лікарі пригнічують антигістамінними засобами, але їхнього перорального прийому часом не вистачає, щоб остаточно зцілитися. Ось які лікарські засоби потрібно включити у лікування дерматиту у дорослих:
- Антигістамінні засоби від дерматиту: Кларітін, Феністіл, Супрастін, Л-Цет, Цетрін, Зіртек, Телфаст, Лоратадін.
- Чи не гормональні мазі: Протопік, Еплан, Феністіл, Елідел, Лостерін, Дестін, Тимоген, Нафтадерм, Відестім, Айсіда.
- Гормональні мазідля ефективного лікування ускладненої форми дерматиту у дорослих: Елоком, Акрідерм, Целестодерм.
- Місцеві антисептики для зняття симптомів запалення у дорослих: Лінкоміцинова та Еритроміцинова мазь, Целестодерм.
- Антибіотики для застосування внутрішньо при ускладненнях дерматиту: роваміцин, доксициклін, сумамед, зитролід, еритроміцин.
- Пробіотики: Біфідобактерін, Лінекс, Лактобактерин, Аципол для відновлення мікрофлори кишківника у дорослих при дерматиті.
Фотодерматит
Основним подразником у такій клінічній картині є сонячні промені та підвищена чутливість організму до таких. Шкіра після зараження виглядатиме неоднорідною, бугристою, а пацієнт відчуває гостре відчуття сверблячки, печіння, скаржиться на підвищену набряклість запаленої шкіри. Як ефективне лікування рекомендовано використання таких медичних препаратів:
- Для усунення провокуючого фактора показано використовувати засоби з метилурацилом чи цинком.
- Для продуктивного відновлення пошкодженої дерми приписаний спрей Пантенол зовнішньо на осередки патології.
- Для зміцнення ослабленого імунітету доречні вітаміни груп С, Е, А, В та препарати з їх вмістом.
Лікування контактного дерматиту
Фотодерматит – це атипова форма контактного дерматиту, який пов'язаний безпосереднім взаємодією з фактором, що провокує, з навколишнього середовища. Основне завдання пацієнта – виключити контакт із подразником, медикаментозно прибрати зовнішні симптоми захворювання, усунути їхню залежність у майбутньому. Лікар може призначити такі лікарські засоби:
- Кортикостероїди: Адвантан, Елоком, Локоїд.
- Антигістамінні засоби: Цетрін, Еріус, Кларітін, Зіртек.
- Місцеві антисептики: Рідина Бурова.
Себорейний дерматит
Коли на голові з'являються жирні лусочки, які періодично сверблять і сверблять, виникає підозра на себорейний дерматит. Це наслідок підвищеної активності в організмі дріжджового грибка, який харчується салом. Себорейний дерматит переважає в дітей віком перших днів життя, дуже рідко зустрічається в дорослих. Вогнища патології у дорослих спостерігаються на повіках, у всіх складках на шкірі.
Щоб швидше вилікуватися від себорейного дерматиту, характерні лусочки потрібно щодня обробляти оливковою олією, щоб швидко і безболісно вони відпадали. Додатково показано переглянути харчування, виключити із добового раціону жирні, гострі та копчені продукти харчування. Можна використовувати спеціальні лікувальні шампуні, щоб зволожувати суху шкіру, схилу до лущення.

Лікування алергічного дерматиту
При поразці шкірних покривів виникає підозра алергійну реакцію організму. Це одна з форм дерматиту у дорослих, яка для усунення патологічного процесу потребує перегляду повсякденного харчування. Синтетичні компоненти в їжі, напівфабрикати та консерванти належить повністю вивести з добового меню, оскільки частіше вони стають тими самими подразниками. Лікувальне харчування включає рослинну їжу, як джерело антиоксидантів та природної клітковини.
Харчовий дерматит у дорослих
Така форма дерматиту є хронічною, а пацієнт перетворюється на категорію вічних «алергіків». Щоб підтримувати загальний стан здоров'я, необхідно регулярно виконувати лікувальні та профілактичні заходи. Компоненти страв повинні бути гіпоалергенними, інакше характерна висипка на різних ділянках дерми турбуватиме пацієнта все частіше і частіше. Алергенами частіше є червоні овочі та фрукти, напівфабрикати та консерванти, цитрусові та ягоди.
Як лікувати токсидермію
Правильне лікування дерматиту починається з продуктивного усунення небезпечного алергену, який проник в організм з їжею або через дихальні шляхи з подальшим поширенням системного кровотоку. Крім того, зараження токсичною речовиною може проходити ін'єкційно. Для продуктивного лікування потрібна однозначна гіпоалергенна дієта, прийом вітамінів. Є постійна схема інтенсивної терапії для дорослих, яка практично передбачає такі направления:
- домашнє застосування очисних клізм для продуктивного виведення продуктів інтоксикації;
- внутрішній прийом ентеросорбентів, діуретиків, які також виводять із крові та інших біологічних рідин токсини;
- введення розчину тіосульфату натрію, хлористого кальцію внутрішньовенно з метою зміцнення ослабленого імунітету;
- прийом антигістамінних препаратів перорально: Цетиризин, Тавегіл, Лоратадин, Кларітін, Хлоропірамін;
- вживання глюкокортикостероїдів у вигляді Преднізолону та його похідних у тяжких клінічних картинах.

Чим лікувати дерматит на тілі у дорослого
Якщо хвороба виявлена на ранній стадії, використання антигістамінних засобів усередину та зовнішньо – цього лікування цілком вистачає. В ускладнених клінічних картинах з появою гнійних ран та ексудативної висипки необхідний пероральний прийом антибіотиків у формі таблеток, використання кортикостероїдів зовнішньо. Якщо ознакам дерматиту передує підвищена активність грибкової інфекції, лікування має відбуватися за участю протигрибкових засобів.
Медикаментозне лікування
Гормони пити або антибіотики - вирішує лікар, виходячи з особливостей клінічної картини. Якщо ускладнень немає, дорослому пацієнту перорально призначають антигістамінні засоби. Це таблетки Кларітін, Лоратадін, Цетрин, Супрастін, Феністіл, Л-Цет, Тавегіл та інші. Курс інтенсивної терапії варіюється в межах 7-14 днів, коригується лікарем в індивідуальному порядку. Якщо ліки від алергії не підходить, його необхідно замінити, враховуючи сумісність організму з активними компонентами.
Додатково звернути увагу на представників таких фармакологічних груп:
- сорбенти: Ентеросгель, активоване вугілля;
- пробіотики: Лінекс, Біфідумбактерін, Хілак Форте;
- антибіотики: Роваміцин, Доксициклін, Сумамед, Зітролід, Еритроміцин;
- противірусні препарати: Ацикловір, Фамвір, Валтрекс, Алпізарін;
- полівітамінні комплекси від дерматиту

Місцеве лікування
Дерматит з'являється не тільки на обличчі, присутність характерної висипки не виключена на спині, сідницях та інших частинах тіла. Якщо прийом таблеток вбиває хвороботворну інфекцію зсередини, то зовнішнє використання кремів та мазей допомагає продуктивно усунути косметичний дефект, скоротити інтенсивність неприємних відчуттів, повністю виключити дискомфорт зі свого повсякденного життя. Ось які медикаменти лікарі призначають при лікуванні дерматиту у дорослих:
- протизапальні препарати: Елоком, Діпросалік або Акрідерм;
- місцеві засоби для регенерації шкірних покривів: Солкосеріл, Д-пантенол, Бепантен;
- Кортикостероїдні препарати: Елоком, Афлодерм, Локоїд, Адвантан.
- протигрибкові засоби: Тридерм, Пімафукорт;
- місцеві антибіотики: еритроміцинова мазь;
- протимікробні склади: Фукорцин;
- місцеві антисептики.
Гомеопатія
Використання препаратів рослинного походженнядоречно у складі комплексного лікування, оскільки їх самостійне застосуваннядля дорослих дає швидше посередній результат. При дерматиті позитивну динаміку забезпечують фітопрепарати з ромашкою, чергою, мелісою та звіробою. Добре зарекомендували себе такі медикаменти, як мазь на основі календули, екстракт лікарської ромашки, ефір із примули вечірньої, кропива дводомна.
Фізіотерапевтичні процедури
Щоб прискорити лікування дерматиту у дорослих, необхідно пройти курс спеціальних процедур за умов стаціонару. Такі сеанси призначає лікар, він також обумовлює кількість процедур для досягнення бажаного ефекту. Ось про що необхідно знати кожному потенційному алергіку:
- Електрофорез з інталом, димедролом, хлористим кальцієм зменшує відчуття сверблячки шкіри, знімає набряклість.
- Ультрафіолетове опромінення шкіри для розслаблення нервової системи та усунення неприємних симптомів дерматиту.
- Аплікації з парафіном або озокеритом для запобігання масовому лущенню пересушеної дерми.
- Електросон при нестабільності нервової системи та виражених ознаках хронічного безсоння при дерматиті у дорослих.

Лікування дерматиту у дорослих народними засобами
Усунути хворобу можна альтернативними методами, але на ранній стадії патологічного процесу. Лікування дерматиту успішне, якщо регулярно обробляти осередки патології відварами ромашки аптечної, кропиви дводомної черги. Склад готується класичним методом- 1 ст. л. сировини на склянку води, але кількість готових ліків залежить від рясності вогнищ патології. Дорослий має щоденно виконувати домашні процедури, доповнювати їх офіційними методами.
Дієта
Основна мета – усунути алергени із добового меню. При дерматиті у дорослих і не тільки харчування має бути гіпоалергенним. Щоб своєчасно виявити подразника, під час чергового нападу дерматиту успішного лікуваннярекомендується здати аналіз крові для дослідження патогенної флори. У добовому меню має бути рослинна клітковина, натуральні антиоксиданти, природні вітаміни.
Частота народження цього захворювання серед дорослого населення варіює від 5 до 10 відсотків. Ця цифра значно зростає в індустріально розвинених країнах, сягаючи 20 відсотків. Зростання захворюваності на цю патологію з кожним роком зростає. Вкрай рідко атопічний дерматит є самостійним захворюванням. Так, більш ніж у 35% випадків він протікає з бронхіальною астмою, у 25% – з ринітом, у 10% – з полінозом. На 100 випадків атопічного дерматиту припадає 65 жінок та 35 чоловіків. Атопічний дерматит у комплексі інших атопічних реакцій організму відомий ще в античну епоху. Оскільки причини цієї хвороби були не зрозумілі, на той час атопічний дерматит називався «ідіосинкразія». Таким чином, назва відображала механізм розвитку хвороби. а саме підвищену реакцію організму на алерген), але з уточнювало його етіологію.
У етимології словосполучення атопічний дерматит лежать грецькі слова - атопос ( перекладається як незвичайний та дивний), дерма ( шкіра) та ітіс ( запалення). Вперше термін атопія був використаний в 1922 для визначення підвищеної чутливості організму спадкового типу до факторів зовнішнього середовища.
Причинами виникнення алергічної реакції може бути як класичні алергени, а й ряд незвичайних чинників.
У нормі імуноглобуліни Е містяться у нікчемній кількості в організмі, оскільки вони розпадаються дуже швидко. Однак у людей-атопиків вміст цих імуноглобулінів спочатку високий, що є індикатором високого ризику розвитку атопічної хвороби.
При першій зустрічі із чужорідним об'єктом імунна система синтезує антитіла. Ці антитіла синтезуються імунною системою і можуть зберігатися протягом тривалого періодучасу, а іноді й протягом усього життя. Наприклад, при першому контакті організму з будь-яким вірусом або бактерією організм беззахисний, оскільки в ньому немає відповідних антитіл. Однак, після того як людина перехворіє на інфекцію в її організмі налічується величезна кількістьантитіл. Ці антитіла захищають організм від повторного зараження певний час.
При алергічних реакціях імунна система діє інакше. При першому контакті з алергеном організм сенсибілізується. У ньому синтезується достатня кількість антитіл, які надалі зв'язуватимуться з алергеном. При повторному контакті організму з речовиною, що викликає алергію, утворюється комплекс «антиген-антитіло». Як антиген виступає алерген ( чи то пил чи яєчний жовток), а як антитіло – синтезований організмом білок.
Далі цей комплекс активує систему імуноалергічних реакцій. Ступінь вираженості імунної відповіді залежить від типу алергічної реакції, тривалості контакту з алергеном та ступеня реактивності організму. За імуноалергічний відповідь організму відповідають імуноглобуліни класу Е. Їх кількість прямо пропорційна ступеня вираженості відповіді. Чим їх більше в організмі, тим сильніша і триваліша алергічна реакція.
Медіатори алергічних реакцій
Після того, як був утворений комплекс «антиген-антитіло», запускається каскад алергічних реакцій з вивільненням низки біологічно активних речовин. Ці речовини запускають ті патологічні процесиякі призводять до утворення симптомів атопічного дерматиту ( почервоніння, набряку тощо.).Головна роль серед медіаторів імуноалергічної реакції приділяється гістаміну. Він підвищує проникність судинної стінки та розширює судини. Розширення кровоносних судин ( вазодилатація) клінічно супроводжується таким симптомом як почервоніння. У той же час із розширених судин у міжклітинний простір виходить рідина. Це супроводжується розвитком набряку. Ще одним ефектом гістаміну є спазм бронхів та розвиток нападів ядухи.
Крім гістаміну в імуноалергічних реакціях беруть участь лейкотрієни, простагландини, кініни. Всі ці медіатори при атопічному дерматиті вивільняються з епідермальних клітин шкіри ( клітин Лангерганса). Встановлено, що у верхньому шарі шкіри людей-атопиків міститься підвищена кількість таких клітин.
Причини атопічного дерматиту
 Атопічний дерматит – це мультифакторне захворювання, тобто є безліч причин цього явища. Його розвиток визначається не тільки пусковими факторами ( безпосередніми причинами), а й генетичною схильністю, дисфункцією імунної та інших систем організму.
Атопічний дерматит – це мультифакторне захворювання, тобто є безліч причин цього явища. Його розвиток визначається не тільки пусковими факторами ( безпосередніми причинами), а й генетичною схильністю, дисфункцією імунної та інших систем організму. Генетична схильність
Більш ніж у 80 відсотків людей, які страждають на атопічний дерматит, спостерігається обтяжений сімейний анамнез. Це означає, що у них один родич або більше страждає на якесь атопічне захворювання. Цими захворюваннями найчастіше є харчова алергія, поліноз чи бронхіальна астма. У 60 відсотках генетична схильність спостерігається у жіночої статі, тобто захворювання передається лінією матері. Генетична передача по лінії батька спостерігається в одній п'ятій всіх випадків. На користь генетичного чинника свідчить те, що в однояйцевих близнюків ступінь конкордантності становить понад 70 відсотків, у двояйцевих – понад 20 відсотків.Генетична схильність до захворювання дуже важлива при прогнозуванні ризику атопічного дерматиту. Так, знаючи, що в сім'ї обтяжений анамнез з атопічного дерматиту, легше запобігти дії провокаційних факторів.
Участь генетичного фактора у розвитку атопічного дерматиту підтверджується численними імуногенетичними дослідженнями. Так, відомо, що атопічний дерматит асоціюється з генами HLA B-12 і DR-4.
Дисфункція імунної системи
Саме порушення у роботі імунної системі провокують підвищену чутливість організму до різних подразників, тобто до атопії. Таким чином, імунна система створює ті передумови, на тлі яких під впливом провокуючих ( тригерних) факторів з'являтимуться симптоми атопічного дерматиту.Дисфункція імунної системи стосується як гуморальної, так і клітинної ланки. На рівні гуморального імунітету відзначається підвищений рівень IgE. Зростання цих імуноглобулінів відзначається у 9 із 10 випадків. У той же час паралельно зі зростанням імуноглобулінів відбувається ослаблення клітинної ланки. Це ослаблення виявляється у зниженій кількості клітин-кілерів та супресорів. Зниження числа цих клітин, які в нормі регулюють відповідь організму на провокуючий фактор, призводить до дисбалансу на рівні кілер-хелпер. Це порушене співвідношення є причиною підвищеної продукції клітин імуноалергічної реакції.
Патологія травної системи
Патології травної системи можуть виступати як як пускові фактори, так і як створення грунту для ослаблення імунітету. Відомо, що слизова оболонка кишечника містить у собі численні лімфатичні утворення ( Пейєрові бляшки), які відіграють роль імуномодуляторів. Таким чином, поряд з лімфатичними вузламикишківник в організмі створює бар'єр для проникнення шкідливих факторів. Однак за різних патологій травної системи цей бар'єр порушується, і шкідливі речовини проникають у кров. Це відбувається, в першу чергу, тому що страждає на слизову оболонку кишечника. Порушення цілісності слизової оболонки з розвитком у ній запалення призводить до того, що бактерії та їх токсини легко проникають через кишечник у кровоносне русло. Згодом бактерії та токсичні речовини, що проникли зі слизової оболонки кишечника в кровотік, можуть посилювати алергічні реакції. У той самий час хронічні патології, глистні інвазії ведуть до зниження імунітету.Патологіями, які можуть бути причинами атопічного дерматиту, є:
- дисбактеріоз кишківника;
- глистні інвазії;
- захворювання печінки та жовчного міхура;
- порушення моторики кишківника;
- різні ферментопатії ( муковісцидоз, фенілкетонурія);
Дисфункція вегетативної нервової системи
Ця дисфункція полягає у посиленні адренергічного впливу на організм. Це призводить до того, що у пацієнта виникає схильність до спазму судин. Більше виражена ця схильність проявляється під час дії холоду, стресу, при механічному впливі на шкіру. Це веде до порушення харчування шкірних покривів, що призводить до її сухості. Сухість або ксероз шкіри є передумовою надмірного проникнення алергенів через шкіру. Через тріщини та ранки в шкірі алергени ( будь то пил або тополиний пух ) проникають у організм і запускають каскад алергічних реакцій.Ендокринна дисфункція
У людей, які страждають на атопічний дерматит, відзначається зниження таких гормонів як кортизол і адренокортикотропний гормон. Також у них відзначається знижена концентрація естрогенів та андрогенів. Все це веде до затяжної, хронічної течії атопічного дерматиту.Генетичні аномалії
Як відомо, шкіра в організмі виконує ряд функцій, серед яких функція захисту. Ця функція передбачає, що у здоровому стані шкіра людей є бар'єром для проникнення мікробних агентів, механічних та фізичних факторів. Однак у людей, які страждають на атопічний дерматит, суха і зневоднена шкіра не виконує цієї функції. Це відбувається через певні генетичні аномалії на рівні бар'єрної функції шкіри.Генетичними порушеннями, що створюють передумови для розвитку атопічного дерматиту, є:
- Зменшена продукція шкірного сала сальними залозами або себостаз.Це одна з причин сухості шкіри;
- Порушення синтезу філаггріну.Цей білок регулює процес ороговіння клітин шкіри. Також він регулює утворення зволожуючих факторів, що утримують воду. Завдяки цьому вода утримується у верхньому шарі шкірного покриву.
- Порушення ліпідного бар'єру.У нормі шкіра містить водонепроникний жировий шар, завдяки якому в неї не проникають шкідливі речовини з навколишнього середовища. При атопічному дерматиті синтез цих ліпідів знижується, роблячи ліпідний бар'єр слабким та неспроможним.
Пускові механізми
Пускові механізми - це чинники, під впливом яких запускається імуноалергічний процес, що у основі атопічного дерматиту. Оскільки вони запускають весь процес, їх називають ще тригерами чи тригерными чинниками. Ці фактори також провокують періодичні загострення атопічного дерматиту.Пускові механізми можна умовно поділити на специфічні ( які є індивідуальними для кожної людини) та неспецифічні ( які провокують загострення дерматиту практично у всіх людей).
Специфічними тригерними факторами є:
- харчові алергени;
- ліки;
- аероалергени.
Ця група тригерних факторів, які здатні викликати загострення атопічного дерматиту, є найпоширенішою. Найчастіше у дорослих це молочні продукти та морепродукти.
Найпоширенішими харчовими алергенами є:
- молочні продукти – молоко, яйця, соєві продукти;
- морепродукти – устриці, краби, омари;
- горіхи – арахіс, мигдаль, волоські горіхи;
- шоколад;
- яйця.
Ліки
Деякі лікарські препарати можуть не тільки загострювати алергічний процес, а й основною причиною його розвитку. Так, аспірин може не лише провокувати алергічну реакцію, та й бути причиною бронхіальної астми.
Більшість медикаментів лише запускають імуноалергічний процес на вже підготовленому грунті.
Медикаментами, здатними викликати атопічний дерматит, є:
- антибактеріальні препарати з групи пеніцилінів – ампіцилін, амоксициклін;
- сульфаніламіди - стрептоцид, сульфазин, сульфален;
- протисудомні препарати - препарати вальпроєвої кислоти ( депакін), препарати з групи карбамазепінів ( тимоніл);
- вакцини.
Аероалергени найчастіше є причиною атопічного дерматиту разом із бронхіальною астмою, полінозом, тобто спільно з іншими компонентами атопічної хвороби.
Алергени, що спричиняють атопічний дерматит:
- шерсть тварин;
- парфуми;
- пилок рослин;
- домашній пил;
- леткі хімічні речовини.
- погодні умови;
- миючі засоби;
- одяг;
- емоції, стрес.
Теплий, облягаючий, синтетичний одяг також може спровокувати атопічний дерматит. Головним механізмом є створення мікроклімату підвищеної вологості під одягом.
У розвитку атопічного дерматиту також беруть участь професійні шкідливості. Так, наприклад, люди, які мають безпосередній контакт з леткими хімічними речовинами, медикаментами, миючими засобами, мають найбільший ризик розвинути атопічний дерматит.
Таким чином, головними причинами розвитку атопічного дерматиту є спадкова схильність, порушений імунологічний фон з тенденцією до гіперреактивності і безпосередньо самі пускові механізми.
Симптоми атопічного дерматиту
Симптоми атопічного дерматиту дуже варіабельні та залежать від форми захворювання. Основні ж клінічні проявизводяться до свербіння та висипань. Постійними супутниками атопічного дерматиту навіть під час ремісії є сухість та почервоніння шкіри.Сверблячка
 Сверблячка є одним із найпостійніших симптомів атопічного дерматиту. Його інтенсивність залежить від форми дерматиту. Так, найбільш сильно виражений свербіж при ліхеноїдних висипаннях. Навіть коли висипання на якийсь час зникають, свербіж залишається через сухість і подразнення шкіри. Сильна, часом нестерпна сверблячка є причиною розчісування, які, у свою чергу, ускладнюються приєднанням інфекції.
Сверблячка є одним із найпостійніших симптомів атопічного дерматиту. Його інтенсивність залежить від форми дерматиту. Так, найбільш сильно виражений свербіж при ліхеноїдних висипаннях. Навіть коли висипання на якийсь час зникають, свербіж залишається через сухість і подразнення шкіри. Сильна, часом нестерпна сверблячка є причиною розчісування, які, у свою чергу, ускладнюються приєднанням інфекції. Сухість шкірних покривів
 Сухість та почервоніння локалізується не тільки в улюблених місцях дерматиту ( складках, під коліном, на ліктях), але й інших ділянках тіла. Так, може спостерігатися сухість обличчя, шиї, плечей. Шкіра при цьому виглядає огрубілою, шорсткою.
Сухість та почервоніння локалізується не тільки в улюблених місцях дерматиту ( складках, під коліном, на ліктях), але й інших ділянках тіла. Так, може спостерігатися сухість обличчя, шиї, плечей. Шкіра при цьому виглядає огрубілою, шорсткою. Підвищена сухість шкіри називається ще ксерозом. Ксероз шкіри при атопічному дерматиті разом із лущенням та почервонінням є важливим діагностичним критерієм.
Сухість шкірних покривів при атопічному дерматиті проходить кілька стадій. На першій стадії вона проявляється лише відчуттям стягнутості шкіри, особливо обличчя. Це відчуття швидко минає після нанесення крему. На другому етапі до сухості приєднується лущення шкіри, почервоніння та свербіж. Можуть з'являтися дрібні тріщини. Після порушення захисних властивостей шкіри, пов'язаних із втратою вологи та порушенням ліпідної оболонки епідермісу, настає третій період. У цей період шкіра виглядає грубою, натягнутою, а тріщини при цьому стають глибшими.
Висипання
Висипання при атопічному поділяються на первинні та вторинні. Первинні висипання виникають на здоровій, незміненій шкірі. Вторинні висипання з'являються в результаті зміни первинних елементів.| Вид висипання | Характеристика | Фото |
| Первинні елементи | ||
| Плями | Виявляються локальним почервонінням шкіри без зміни її рельєфу. Плями при атопічному дерматиті можуть бути ледь помітними або яскраво-червоними, сильно лущиться. Як правило, при атопічному дерматиті плями досягають розмірів від 1 до 5 сантиметрів, тобто набувають характеру еритеми. Вони можуть бути просто набряклими або супроводжуватися сильним лущенням. |  |
| Пухирці | Порожнинні прояви атопічного дерматиту. Розміри бульбашок досягають до 0,5 сантиметрів у діаметрі. Усередині бульбашки міститься запальна рідина. У важких випадках при ексудативній формі атопічного дерматиту бульбашки можуть бути заповнені запальною рідиною з домішкою крові. |  |
| Вторинні елементи | ||
| Лусочки та кірки | Це ті клітини епідермісу, які відторглися і формують лущення. Однак при атопічному дерматиті цей процес більш виражений. Лусочки відкидаються інтенсивно і утворюють кірки. Ці кірки найчастіше локалізуються на ліктях, у складках. Іноді вони можуть просочуватися гнійним або серозним вмістом бульбашок. |  |
| Ерозії та тріщини | Ерозія виникає у місці порожнинних елементів ( бульбашок) і є порушенням цілісності шкіри і слизової. Контури ерозії збігаються з контурами бульбашок чи везикул. На відміну від ерозії, тріщина є лінійним порушенням цілісності шкірного покриву. Тріщини розвиваються через зниження еластичності шкіри та її сухості. Найчастіше вони локалізуються поверхнево і можуть гоїтися без утворення рубців. | |
| Ліхеніфікація | Потовщення та ущільнення шкіри через що вона виглядає грубою та шорсткою. Шкірний малюнок при цьому посилюється, набуває вигляду глибоких борозен. Зверху шкіра при цьому може бути покрита лусочками. Причиною ліхеніфікації є потовщення шипуватого шару дерми шкіри через інфільтрацію його клітин запалення. | |
| Гіпопігментація | Місця знебарвлення шкіри. Найчастіше ці осередки знебарвлення локалізуються у місцях первинних та вторинних елементів. Так, осередок гіпопігментації може бути на місці колишніх ерозій або бульбашок. Як правило, форма гіпопігментованих ділянок повторює форму попереднього елемента. |  |
Хейліт
 Хейліт є запалення слизової оболонки рота. Виявляється сухими розтрісканими губами, сухістю та підвищеною складчастістю. Іноді слизова оболонка губ покривається дрібними лусочками та супроводжується сильним свербінням. При атопічному хейліті ушкоджується червона облямівка губ, а особливо кути рота і шкіра, що оточує навколо. Хейліт може бути єдиним проявом атопічного дерматиту за його ремісії.
Хейліт є запалення слизової оболонки рота. Виявляється сухими розтрісканими губами, сухістю та підвищеною складчастістю. Іноді слизова оболонка губ покривається дрібними лусочками та супроводжується сильним свербінням. При атопічному хейліті ушкоджується червона облямівка губ, а особливо кути рота і шкіра, що оточує навколо. Хейліт може бути єдиним проявом атопічного дерматиту за його ремісії. Атопічна особа
 Атопічна особа властива людям, які протягом багатьох років страждають на атопічний дерматит. При цьому симптоми надають особі характерного втомленого вигляду.
Атопічна особа властива людям, які протягом багатьох років страждають на атопічний дерматит. При цьому симптоми надають особі характерного втомленого вигляду. Проявами, властивими атопічній особі, є:
- блідість обличчя і лущення вік;
- атопічний хейліт;
- стоншення та обламування брів у результаті розчісування;
- поглиблення складок на нижніх та на верхніх століттях.
Формами атопічного дерматиту є:
- еритематозна форма;
- ліхеноїдна форма;
- екзематозна форма.
У цій формі атопічного дерматиту переважають такі елементи як плями ( або ж еритеми), папули та лусочки. Шкіра пацієнта суха, покрита безліччю дрібних, сильно сверблячих лусочок. Ці висипання локалізуються переважно на ліктьових згинах та у підколінних ямках. Зустрічається більш ніж у 50% випадків.
Ліхеноїдна форма
Шкіра хворих при цій формі відрізняється сухістю та наявністю великих еритем. На тлі цих еритем вимальовуються папули, які вкриті великими, висівками лусочками. Через болісне сверблячка у хворих спостерігаються сильні розчісування, виразки, ерозії та тріщини. Уражається переважно шкіра шиї, ліктьових та підколінних складок, а також верхньої третини грудей та спини. Зустрічається в одній п'ятій випадках.
Екзематозна форма
При цій формі атопічного дерматиту виявляються обмежені вогнища сухої шкіри з наявністю на них скоринок, лусочок і бульбашок. Ці вогнища локалізуються в основному в області кистей, ліктьових та підколінних згинах. Цей варіант атопічного дерматиту зустрічається у 25 відсотках випадків.
Особливі форми атопічного дерматиту
Існують особливі формиатопічного дерматиту, що виявляється специфічними симптомами.Поразка волосистої частини голови
При цій формі в потиличній або лобовій частині голови з'являються гребінці, ерозії та скоринки. Шкіра під волоссям при цьому завжди суха, нерідко вкрита білими лусочками. Ця форма атопічного дерматиту супроводжується сильним свербінням, який призводить до гребінців і ранок.
Поразка мочки вуха
При цій формі захворювання за вушною складкою утворюється хронічна, болісна тріщина. Іноді через постійні розчісування вона переходить у виразку, яка постійно кровоточить. Ця тріщина часто ускладнюється приєднанням вторинної інфекції.
Неспецифічний дерматит стоп
Виявляється двостороннім симетричним ураженням стоп. При цьому на обох стопах з'являються плями та тріщини, які супроводжуються свербінням та печінням.
Атопічна екзема кистей
На кистях за цієї форми атопічного дерматиту з'являються осередки почервоніння, у яких згодом з'являються тріщини. Тріщини можуть переходити в виразки під впливом побутової хімії, води, мила.
Діагностика атопічного дерматиту
 Основні діагностичні критерії зводяться до симптомів захворювання та характеру їхнього перебігу. Так, свербіж, характерні висипання і хронічний, періодично загострюється протягом є базовими критеріями для встановлення діагнозу атопічного дерматиту.
Основні діагностичні критерії зводяться до симптомів захворювання та характеру їхнього перебігу. Так, свербіж, характерні висипання і хронічний, періодично загострюється протягом є базовими критеріями для встановлення діагнозу атопічного дерматиту. Консультація лікаря-алерголога
Консультація лікаря-алерголога є невід'ємним кроком при постановці діагнозу атопічного дерматиту. Консультація включає опитування пацієнта та його огляд.Опитування
Візит до алерголога починається з розпитування пацієнта, в ході якого лікар отримує необхідні відомості про розвиток захворювання, життєві умови хворого, спадковість. Отримана інформація дозволяє медичному співробітнику встановити попередній діагноз.
Темами, які торкаються алергологом при збиранні анамнезу, є:
- схильність членів сім'ї до алергії;
- характер харчування пацієнта ( чи існує посилене вживання таких продуктів алергенів як цитрусові, коров'яче молоко, яйця);
- професійна діяльністьпацієнта;
- тип та давність шкірних висипань;
- зв'язок між погіршенням стану із змінами в раціоні харчування чи способі життя хворого;
- сезонність розладів, що турбують пацієнта;
- наявність додаткових симптомів алергії ( кашель, чхання, закладеність носа);
- супутні патології ( хвороби нирок, органів травлення, нервової системи);
- частота застудних захворювань;
- житлові та побутові умови;
- наявність свійських тварин.
Перелік зразкових питань, які може поставити алерголог:
- Чим хворів пацієнт у дитинстві та юності?
- Які патології існують у сім'ї, і чи страждає хтось із родичів на бронхіальну астму, риніт, дерматит?
- Як давно з'явилися ці висипання і що передувало їх появі?
- Чи відзначається зв'язок висипів з їжею, прийняттям медикаментів, цвітінням рослин чи з якимось часом року?
Під час огляду алерголог вивчає характері і величину уражених ділянок. Медик приділяє увагу розташуванню висипів на тілі пацієнта та інших зовнішніх критеріїв атопічного дерматиту.
До діагностичних показників атопічного дерматиту зовнішнього типувідносяться:
- ліхеніфікація ( потовщення та огрубіння шкіри) у зоні згинальної поверхні кінцівок;
- екскоріація ( порушення цілісності шкіри, що у більшості випадків виникає при розчісуванні);
- ксероз ( сухість) шкірних покривів;
- лущення та ущільнення шкіри поруч із волосяними фолікулами;
- тріщини та інші ураження шкіри на губах;
- атопічні долоні ( посилення шкірного малюнка);
- наявність тріщин за вухами;
- стійкий білий дермографізм ( внаслідок проведення по шкірі пацієнта тонким предметом, у зоні тиску залишається слід. білого кольору );
- ураження шкіри грудних сосків.
Консультація лікаря-дерматолога
Як підготуватись до візиту до дерматолога?При обстеженні дерматолог може знадобитися повний огляд тіла пацієнта. Тому перед візитом до лікаря необхідно вжити душ та провести необхідні гігієнічні заходи. За добу до відвідування спеціаліста необхідно відмовитися від косметичних та інших продуктів для догляду за шкірою. Також потрібно виключити прийом антигістамінних препаратів та не наносити на уражені ділянки лікувальні мазічи інші засоби.
Опитування пацієнта
Для діагностики атопічного дерматиту дерматолог ставить ряд питань пацієнту, які дозволяють йому визначити вплив зовнішніх та внутрішніх факторівна розвиток захворювання.
Темами, які обговорює дерматолог із пацієнтом на прийомі, є:
- давність виникнення симптомів;
- фактори, що передували появі шкірних змін;
- екологічні фактори середовища проживання пацієнта ( близькість промислових підприємств);
- область, в якій працює хворий ( чи є контакт із хімічними речовинами та іншими речовинами з високим рівнем алергенності);
- житлові умови ( наявність у квартирі великої кількості килимів, меблів, книг, рівень вогкості, вологості);
- чи залежить стан пацієнта від зміни кліматичних умов;
- наявність хронічних захворювань;
- чи погіршується стан хворого при стресах та емоційних хвилюваннях;
- характер раціону харчування;
- чи страждають на алергічні реакції близькі родичі;
- чи є постійний контакт із тваринами, птахами, комахами.
При огляді дерматолог вивчає характер змін шкіри та їх локалізацію на тілі пацієнта. Також лікар звертає увагу на аналіз додаткових зовнішніх критеріїв, які характерні для атопічного дерматиту. До основних ознак даної патології відносять висип на шкірі, яка вражає руки та ноги. передні поверхні), спину, груди, живіт. Крім висипань можуть з'являтися щільні вузлики, які сильно сверблять.
Другорядними зовнішніми ознаками атопічного дерматиту є:
- сильна сухість шкірних покривів;
- дерматит у сфері сосків;
- кон'юнктивіт ( запалення слизової очей);
- суха шкіра, тріщини у зоні губ;
- складки по краю нижніх повік;
- поперечна складка від верхньої губидо носа;
- посилений малюнок шкіри та проступання капілярів на внутрішній поверхні долонь.
Лабораторні аналізи:
- визначення концентрації імуноглобулінів Е у крові;
- визначення алергенспецифічних антитіл;
- тест Фадіатоп.
Загальний аналіз крові
При атопічному дерматиті в периферичній крові виявляється підвищений вміст еозинофілів. У дорослих підвищеною вважається та концентрація еозинофілів, яка перевищує 5%. Це хоч і не специфічний симптомдля атопічного дерматиту, але найпостійніший. Навіть у період ремісії атопічного дерматиту у загальному аналізі крові відзначається підвищений вміст еозинофілів – від 5 до 15 відсотків.Визначення концентрації імуноглобулінів Е у крові
Імуноглобуліни Е грають важливу рольу розвитку атопічного дерматиту. Тому визначення концентрації цього імуноглобуліну відіграє важливу роль у постановці діагнозу.У нормі кількість імуноглобуліну Е в крові у дорослих коливається від 20 до 80 кЕл ( кілоодиниць на літр). При атопічному дерматиті цей показник може варіювати від 80 до 14000 кЕл. Нижчі цифри імуноглобулінів характерні періоду ремісії, тоді як вищі загострення. За такої форми атопічного дерматиту як гіпер Ig-E синдром концентрація імуноглобулінів Е в крові досягає 50000 кЕл. Цей синдром прийнято вважати важким варіантом атопічного дерматиту, який поєднується з хронічними інфекціями та імунною недостатністю.
Однак, незважаючи на важливість цього аналізу, він не може бути абсолютним показником для встановлення або виключення діагнозу. Це пояснюється тим, що у 30 відсотків хворих на атопічний дерматит імуноглобуліни Е знаходяться в межах норми.
Визначення алергенспецифічних антитіл
Даний вид діагностики дозволяє визначити наявність антитіл до різних антигенів. Ці аналізи є аналогами шкірних проб, але вони мають набагато більшу специфічність і рідше дають помилкові результати.Існує безліч методик визначення цих антитіл, серед яких тести RAST, MAST та ІФА . Вибір методики залежить від лабораторії. Суть аналізу зводиться до виявлення антитіл, вироблених організмом на якийсь специфічний алерген. Це може бути антитіла до харчових продуктів, аероалергенів, до медикаментів, грибків, домашнього пилу.
У дорослих переважає сенсибілізація до побутових алергенів, грибків та медикаментів. Тому при діагностиці атопічного дерматиту у дорослих найчастіше проводиться дослідження антитіл до побутової хімії. наприклад, до формальдегіду, метилену, толуолу) та до медикаментів ( наприклад, до диклофенака, інсуліну, пеніцилінів).
Тест Фадіатоп
Цей тест є скринінгом не лише атопічного дерматиту, а й загалом атопічної хвороби. Тест досліджує наявність у крові специфічних імуноглобулінів до найпоширеніших алергенів. Даний метод діагностики дозволяє визначити рівень імуноглобулінів одночасно до кількох груп алергенів. грибкам, пилку, медикаментам), а не до якогось певного.Якщо результат тесту фадіатоп позитивний, тобто рівень імуноглобулінів високий, далі проводяться дослідження з певними групами алергеном. Це може бути як лабораторні аналізи зі специфічними антигенами, і шкірні тести.
Дослідження системи імунітету дозволяє як встановити діагноз атопічного дерматиту, а й виявити причину останнього.
Інші методи діагностики
Крім перерахованих вище лабораторних аналізів також проводиться бактеріологічне дослідження та діагностична біопсія. Перший метод проводиться у разі ускладнення атопічного дерматиту бактеріальною інфекцією. Діагностична біопсія проводиться при пізньому розвитку атопічного дерматиту у дорослих. диференціальної діагностикийого із новоутвореннями шкіри.Проби на алерген
Проби на алерген – це метод діагностики, при якій виявляється індивідуальна чутливість організму на певні речовини та вивчення наступної запальної реакції. Показанням щодо цього дослідження є історія хвороби пацієнта, що відбиває роль алергенів ( одного або групи) у розвитку атопічного дерматиту.Методами проведення алергологічного дослідження є:
- скарифікаційні шкірні проби;
- прик-тести;
- шкірні проби шляхом аплікації;
- внутрішньошкірні проби.
Скарифікаційні проби є безболісною процедурою, для проведення якої використовуються спеціальні інструменти ( голка або ланцет) для порушення цілісності шкірного покриву. З відривом 4 – 5 сантиметрів друг від друга лежить на поверхні передпліччя чи спини робляться неглибокі подряпини. На кожну відмітку наноситься крапля алергену. Через 15 хвилин шкіра пацієнта оглядається. Якщо у хворого є алергія на одну або кілька речовин, що діагностуються, на місці подряпин виникає реакція ( припухлість шкіри, пухир, свербіж). Результати скарифікаційного шкірного тесту визначаються характером шкірних змін.
Критеріями визначення результату тесту є:
- розмір почервоніння до 1 міліметра – реакція шкіри негативна та відповідає нормі;
- у разі виникнення припухлості результат дослідження вважається сумнівним;
- діаметр припухлості до 3 мм – результат слабопозитивний;
- припухлість і пухир досягає 5 міліметрів - результат позитивний;
- розміри припухлості та пухиря доходять до 10 міліметрів – результат різко позитивний;
- припухлість із пухирем перевищують 10 міліметрів – вкрай різко позитивний результат.
Прик-тести є сучасний метод діагностики. При даному виді дослідження епітелій ( верхній шаршкіри) ушкоджується тонкою голкою, яка містить у собі алерген.
Шкірні проби шляхом аплікацій
Аплікаційні проби проводять на ділянках із непошкодженою шкірою. Для реалізації цього виду дослідження ватний тампон, змочений у алергені, що діагностується, прикладають до шкіри. Поверх вати накладається та закріплюється поліетилен. Реакцію шкіри аналізують через 15 хвилин, далі – через 5 годин та через дві доби.
Внутрішньошкірні проби
Внутрішньошкірні проби на алерген є більш чутливими, ніж скарифікаційні дослідження, але при їх проведенні виникає більша кількість ускладнень. Для проведення даного аналізу за допомогою спеціального шприца під шкіру пацієнта вводиться від 0,01 до 0,1 мл алергену. При правильній реалізації внутрішньошкірної проби на місці уколу утворюється чітко окреслена бульбашка білого кольору. Реакція організму на введений препарат оцінюється через 24 та 48 годин. Результат визначається за розмірами інфільтрату ( ущільнення у місці ін'єкції).
Результати шкірних проб
Позитивний результат на алергологічне дослідження означає, що у хворого є алергія на дану речовину. Негативний результат свідчить про те, що пацієнт не схильний до алергії.
Слід зважати на той факт, що результати шкірних проб на алерген не завжди є точними. Іноді діагностика може показати наявність алергії, коли її насправді немає ( хибнопозитивний результат). Також результати дослідження можуть бути негативними за наявності алергії у пацієнта насправді ( хибнонегативний результат).
Причини помилкових результатів шкірних проб на алерген
Однією з найпоширеніших причин хибнопозитивного результатує підвищена чутливість шкіри на механічну дію. Також помилка може статися через чутливість організму до фенолу ( речовина, яка є консервантом у розчині алергену). У деяких випадках помилково-негативна реакція може виникнути через слабку чутливість шкірних покривів. Для запобігання хибним результатам за три дні до проведення проб необхідно припинити прийом антигістамінних препаратів, адреналінів, гормонів.
Лікування атопічного дерматиту

 Лікування атопічного дерматиту має бути комплексним і включати медикаментозну терапію, дотримання дієти та створення оптимального психоемоційного оточення.
Лікування атопічного дерматиту має бути комплексним і включати медикаментозну терапію, дотримання дієти та створення оптимального психоемоційного оточення. У тих випадках, коли атопічний дерматит є частиною атопічної хвороби, лікування має бути спрямоване на корекцію супутніх патологій. бронхіальної астми, полінозу).
Гострий період
У цей період проводиться інтенсивна терапія з призначенням глюкокортикостероїдів, антигістамінних препаратів та мембраностабілізаторів. При приєднанні інфекції призначаються антибіотики. У гострий період медикаменти призначаються як внутрішньо ( у вигляді уколів та таблеток) так і зовнішньо ( крему, аерозолі).
Ремісія
У період ремісії ( затихання) призначається підтримуюча терапія, яка включає імуномодулятори, сорбенти, вітаміни, зволожуючі креми та емульсії. У цей період також проводять профілактику атопічного дерматиту, фізіотерапевтичне та курортне лікування.
Медикаментозна терапія
Медикаментозна терапія є базовою для лікування атопічного дерматиту. Вона містить широкий спектр медикаментів.Групи препаратів, які застосовують при атопічному дерматиті:
- глюкокортикостероїди;
- антигістамінні препарати;
- імуносупресори класу макролідів;
- зволожуючі засоби різних груп.
Ця група препаратів є традиційною для лікування атопічного дерматиту. Вони призначаються як місцево ( у вигляді мазей), так і системно ( внутрішньо у вигляді таблеток). Препарати цієї групи відрізняються за рівнем активності – слабкі ( гідрокортизон), середні ( елоком) та сильні ( дермовейт). Однак, у останнім часом, ефективність цих препаратів ставиться під сумнівом, оскільки дуже часто їхнє призначення ускладнюється вторинною інфекцією.
Антигістамінні препарати
Ці препарати мають протиалергічну дію. Блокуючи викид гістаміну вони усувають почервоніння, знімають набряк, зменшують свербіж. В основному вони призначаються у таблетованій формі, але можуть призначатися у вигляді уколів. До цієї групи препаратів належать такі медикаменти як хлоропірамін ( супрастин), Клемастин, лоратадин.
Імуносупресори класу макролідів
Ці препарати, як і стероїди, мають імуносупресивний ефект. До них відносяться пімекролімус ( елідел) і такролімус. Перший препарат розроблений як місцевої терапії і випускається як мазі, другий – як капсул.
Зволожуючі засоби різних груп
До цієї групи препаратів належать різні засоби на ланоліновій основі, а також на основі термальних вод. В основному вони зволожують шкіру. Ці засоби призначаються у період ремісії, тобто у хронічний та підгострий період хвороби.
Також до цієї групи входять препарати, які прискорюють процес епітелізації. Вони призначаються за наявності у пацієнтів ранок, тріщин. Як і зволожувачі шкіри, дані препарати призначаються в хронічний період атопічного дерматиту.
Мазі та крему для лікування атопічного дерматиту
| Назва препарату | Механізм дії | Спосіб застосування |
| Група глюкокортикостероїдів | ||
| Гідрокортизон | Гальмує алергічні реакції та розвиток набряку в осередку. Зменшує почервоніння. | Намазувати шаром 1 мм на уражені ділянки шкіри двічі на добу. |
| Елоком | Знімає набряк і чинить протисвербіжну дію. | Рекомендується застосовувати мазь у разі найбільшого лущення шкіри та крем, якщо переважає запальна інфільтрація. |
| Дермовейт | Чинить протизапальну та імуносупресивну дію. | Наносити тонким шаром один - двічі на добу. Тривалість лікування має перевищувати 4 тижнів. |
| Афлодерм | Має протизапальний та протисвербіжний ефект. Також звужує судини, тим самим зменшуючи набряк в осередку запалення. | Мазь наносять кілька разів на добу. залежно від виразності поразки) протягом 3 тижнів. |
| Група макролідів | ||
| Елідел | Блокує вивільнення медіаторів запалення, тим самим виявляючи протиалергічну дію. | Засіб наносять тонким шаром і делікатно втирають у уражену поверхню. Процедуру роблять двічі на добу протягом 6 - 8 тижнів. |
| Група антигістамінів | ||
| Феністил гель | Блокує Н1-рецептори, тим самим перешкоджаючи вивільненню гістаміну. | Гель наносять на поверхню, що свербить, протягом 3 – 5 днів. |
| Мазі та крему з різних груп | ||
| Іхтіолова мазь | Мазь перешкоджає надмірному зроговенню шкірних покривів. Також чинить антисептичну дію, таким чином, перешкоджає вторинному інфікуванню атопічного дерматиту. | Мазь наносять один - двічі на добу на ділянки шкіри, що огрубіла. |
| Крем Айсіда | Чинить антисептичну дію, підвищує обмінні процеси в шкірі. Глибоко зволожує шкіру та відновлює ліпідний шар. | Легкими круговими рухами крем наносять вранці та ввечері на пошкоджені ділянки тіла. |
| Сульфатіазол срібла | Сприяє загоєнню ран, перешкоджає розвитку вторинної інфекції. | Тонким шаром 1 – 2 мм мазь наносять за допомогою тампона на уражену поверхню двічі на добу. |
| Пом'якшувальні креми | ||
| Топікрем | Відновлює ліпідний бар'єр шкіри, усуваючи відчуття стягнутості. | Змащувати сухі ділянки шкіри двічі на день. |
| Ліпікар | Інтенсивно зволожує шкіру, знімає свербіж та сприяє загоєнню ранок. | Змащувати ділянки сухої та огрубілої шкіри один раз на добу. |
| Трикзери | Зменшує гіперчутливість шкіри, зволожує та відновлює ліпідний шар. | Наносити крем на попередньо очищену шкіру один - двічі на день. |
| Атодерм | Зволожує шкіру та усуває її гіперчутливість. | Крем наносять на вологу, але очищену шкіру двічі на день. |
| Ксемоз | Знімає роздратування та надає заспокійливу дію на шкіру. | Наносити на попередньо очищену шкіру один - двічі на день. |
| Мазі та крему, що прискорюють процес загоєння | ||
| Солкосеріл | Завдяки своєму складу сприяє загоєнню тканин та посиленню відновлювальних процесів у вогнищі запалення. | Гель або мазь намазують безпосередньо на поверхню рани, яку попередньо очищають. Наносять 1 – 2 десь у день, а за необхідності рану покривають пов'язкою. |
| Актовегін | Підвищує обмінні процеси у місці загоєння, тим самим прискорює загоєння ран та інших елементів атопічного дерматиту. | Мазь наносять шаром 2 – 3 мм на уражену поверхню двічі на день. |
| Метилурацилова мазь | Чинить протизапальну дію, стимулює і прискорює загоєння. | На попередньо очищену пошкоджену поверхню наносять мазь тонким шаром. Після нанесення фіксують пов'язкою. |
Вибір лікарської форми препарату, чи то мазь, крем чи емульсія залежить від форми атопічного дерматиту та стадії його розвитку. Так у гострій фазі, що супроводжується мокнутим та утворенням кірок, рекомендуються емульсії, настоянки та аерозолі. Наприклад, призначається настоянка ромашки ( яка має антисептичні властивості) або рідина Бурова. Якщо гостра фаза не супроводжується мацерацією ( вологим розм'якшенням шкіри), то можна застосовувати креми та пасти. При хронічному перебігу атопічного дерматиту призначаються мазі. Будь-який фармацевтичний препарат, призначений на лікування атопічного дерматиту, випускається у кількох формах. Наприклад, солкосерил випускається у вигляді мазі, і вигляді гелю.
У таблетованій формі призначаються антигістамінні, мембраностабілізуючі та седативні препарати.
Мембраностабілізуючі препарати
Ці препарати призначаються в гострому періодіхвороби разом із антигістамінними засобами. Вони перешкоджають вивільненню медіаторів алергічної реакції, таких як гістамін, серотонін. Представниками цієї групи засобів є кромоглікат натрію, кетотифен.
Седативні засоби
Постійна, часом болісна сверблячка є причиною розладів психо-емоційної сфери. У свою чергу, стрес і напруга виступають як провокуючі фактори у розвитку атопічного дерматиту. Тому дуже важливо нормалізувати емоційне тло пацієнта, щоб запобігти загостренню атопічного дерматиту. З метою заспокоєння застосовуються як рослинні засоби, так і транквілізатори. До перших відносять настоянки собачої кропиви і пасифлори, до других – алпразолів, тофізопів.
Препарати, що нормалізують функцію кишечника
Ці препарати є невід'ємними в терапії атопічного дерматиту, оскільки патології кишечника можуть бути не тільки провокуючими факторами, а й основною причиною атопічного дерматиту У першу чергу, до таких препаратів відносяться засоби, що вбирають токсини з кишечника або сорбенти ( смектіт, лігнін). Їх призначають у гострий період хвороби, тривалістю 7 – 10 днів. Після курсу лікування сорбентами рекомендуються препарати, що нормалізують флору та відновлюють захисні властивості кишківника. До таких препаратів належать еубіотики ( біфідумбактерін) та пребіотики ( хілак форте).
Таблетки для лікування атопічного дерматиту
| Назва препарату | Механізм дії | Спосіб застосування |
| Супрастін | Блокує рецептори гістаміну, тим самим перешкоджаючи його вивільненню при атопічному дерматиті. | По одній таблетці тричі на день. Максимальна добова доза – 100 мг, що дорівнює 4 таблеткам. Застосовується протягом 5-7 днів. |
| Клемастін | Попереджає розвиток набряку, усуває свербіж. | По 1 мг ( одна таблетка) двічі на добу. |
| Лоратадін | Зменшує свербіж та почервоніння, полегшує перебіг алергічного процесу. | Одна таблетка ( 10 мг) раз на добу. |
| Кромоглікат натрію | Стабілізує клітинну мембрану, перешкоджаючи виходу із неї медіаторів запалення. Запобігає розвитку алергічних реакцій. | По дві капсули ( 200 мг) від 2 до 4 разів на день. Капсули слід приймати за півгодини до їди. |
| Кетотіфен | Гальмує вивільнення гістаміну та інших медіаторів, тим самим усуваючи їх ефекти. | Пігулки приймаються внутрішньо під час їжі. Рекомендується по одній таблетці ( 1 мг) вранці та ввечері. |
| Пігулки, що нормалізують емоційне тло | ||
| Тофізопи | Чинить стрес-протективну дію, знімає напругу. | Добова дозапрепарату дорівнює 150 – 300 мг, що дорівнює 3 – 6 таблеткам. Цю дозу розбивають на 3 прийоми. |
| Беллатамінал | Знімає підвищену збудливість, виявляє заспокійливу дію. | По одній таблетці від 2 до 3 разів на день. Таблетки рекомендується приймати після їди. |
| Персен | Має виражену седативну дію, має легкий снодійний ефект. | По 2 таблетки тричі на день. При безсонні приймати по 2 таблетки перед сном. |
| Атаракс | Знімає напругу, надає помірну седативну та снодійну дію. | Середня доза становить 50 мг на добу, що відповідає 2 таблетки по 25 мг. Як правило, дозу поділяють на 3 прийоми – по половині таблетки вранці та в обід, і одну цілу таблетку на ніч. |
| Амітріптілін | Чинить виражену седативну дію, усуває напругу, нормалізує емоційне тло. | Початкова доза – 50 мг на добу ( 2 таблетки). Після 2 тижнів дозу піднімають до 100 мг на добу. |
| Діазепам | Знімає нервову напругу, занепокоєння, має помірний снодійний ефект. | Добова доза дорівнює 5 – 15 мг ( 3 драже по 5 мг). Дозу рекомендується розділяти на 2 – 3 прийоми. |
| Пігулки, що нормалізують функцію шлунково-кишкового тракту | ||
| Смектіт | Адсорбує токсичні речовини в кишечнику, надає захисну дію на слизову оболонку кишечника. | Вміст пакетика розчиняють у 100 мл води та приймають після їжі. Добова доза від 2 до 3 пакетиків препарату. |
| Лігнін | Чинить дезінтоксикаційну дію, адсорбує шкідливі мікроорганізмита їх токсини з кишківника. Підвищує місцевий імунітет. | Препарат приймають перед їжею 3 – 4 десь у день. Пасту розводять у невеликому обсязі води. |
| Біфідумбактерін | Нормалізує мікрофлору кишківника, підвищуючи неспецифічний імунітет. | По одному – два пакетики двічі на добу. Вміст пакетика розводять у 50 мл кип'яченої води. |
| Хілак форте | Регулює рівновагу кишкової флори, відновлює слизову оболонку кишечника, тим самим підвищуючи її захисні властивості. | Спеціальною піпеткою ( додається до препарату) відміряють 40 - 50 крапель, які розбавляють невеликою кількістю води. Краплі приймають під час їжі. Добова доза дорівнює 150 краплях, розділеним на 3 прийоми їжі. |
Крім перерахованих вище медикаментів у терапії атопічного дерматиту використовуються гіпосенсибілізуючі препарати. Вони призначаються у гострому періоді хвороби та найчастіше у вигляді уколів.
Препарати, що зменшують сенсибілізацію при атопічному дерматиті
| Назва препарату | Механізм дії | Спосіб застосування |
| Кальцію глюконат | Чинить протиалергічну та протизапальну дію. | По 10 мл розчину ( одна ампула) вводять внутрішньовенно протягом 5 - 7 днів. |
| Натрію тіосульфат | Має дезінтоксикаційну та десенсибілізуючу дію, також має протисвербіжний ефект. | внутрішньовенно по 5 - 10 мл ( одна дві ампули) протягом 5 днів. |
| Преднізолон | Має протиалергічний та імунодепресивний ефект. | Від 1 до 2 мг на кг ваги пацієнта внутрішньовенно або внутрішньом'язово протягом 3-5 днів. |
При приєднанні вторинної інфекції призначають антибіотики ( еритроміцин), якщо приєдналася бактеріальна флора та протигрибкові препарати, якщо приєдналася грибкова інфекція.
Крім медикаментозної терапії лікування атопічного дерматиту включає дотримання дієти, фізіотерапію та курортне лікування.
Фізіотерапевтичне лікування
Призначення фізіопроцедур при атопічному дерматиті має бути суворо індивідуальним, виходячи з їх форми захворювання та особливостей організму. Лікування призначається виключно в період ремісії та за відсутності ускладнень ( таких як інфікування).Фізіопроцедурами, що призначаються при атопічному дерматиті, є:
- електросон;
- електрофорез;
- парафін на осередки ліхеніфікації;
- ультрафіолетове опромінення ( УФО);
- динамічні струми на паравертебральні вузли.
Курортне лікування
Курортне лікування дуже важливе, оскільки для хворих з атопічним дерматитом оптимальним є морський клімат. Помірні сонячні ванни продовжують період ремісії. Так, хворі зі стажем зауважують, що влітку їхня хвороба відступає. Це пов'язано з більш високою вологістю повітря ( в той же час вологість не повинна бути надмірною) та лікувальною дією ультрафіолетових променів. Доведено, що помірні ультрафіолетові промені мають імуномодулюючу, протиалергічну та протисвербіжну дію. Відсутність пилу повітря, помірна вологість сприятливо впливають на шкіру хворих. Крім сонячних ванн дозволяються сірководневі та радонові ванни.Чи потрібна госпіталізація для лікування атопічного дерматиту?
Госпіталізація при атопічному дерматиті необхідна у випадках, коли протягом тривалого часу позитивний результат від амбулаторного лікування ( у домашніх умовах) не настає. Призначається стаціонарне лікування тоді, коли є ризик погіршення загального стану хворого. Статися це може через сильне ураження шкіри, розмір якого займає більшу частину площі тіла. Також показанням до госпіталізації пацієнта є випадки, коли атопічний дерматит проявляється еритродермією. сильне лущення, яке охоплює щонайменше 90 відсотків шкірних покривів).Роль госпіталізації при атопічному дерматиті
Метою стаціонарного лікування пацієнта з атопічним дерматитом є ізоляція людини від алергенів. Також при госпіталізації хворий захищається від дії великої кількості неспецифічних факторів, яких провокують загострення захворювання.
Обставинами, від яких огорожується атопік ( людина з атопічним дерматитом) при стаціонарному лікуванні, є:
- стрес– мінімальний контакт із довкіллям дозволять знизити рівень негативних емоцій;
- різка зміна температури повітря– мікроклімат у стаціонарних умовах відрізняється своєю стабільністю;
- фізичні навантаження- Відсутність контакту уражених ділянок шкіри з потом сприяє регенерації тканин.
Дієта при атопічному дерматиті
Дієта при атопічному дерматиті повинна виключати потрапляння в організм продуктів, які можуть спричинити алергію. Також раціон харчування людини, яка страждає на це захворювання, повинен забезпечувати надходження речовин, які сприяють епітелізації ( відновлення пошкоджених ділянок шкіри), нормальної функціональності печінки та кишечника.Основними правилами дієти при атопічному дерматиті є:
- виключення продуктів, які є алергенами ( речовини, що спричиняють алергію) або гістамінолібераторами ( у складі таких продуктів присутні елементи, які звільняють із клітин гістамін – головний фактор алергічних реакцій);
- забезпечення організму необхідними вітамінами та елементами для швидкої регенерації шкіри;
- зниження навантаження на печінку, що забезпечує очищення організму від наслідків прояву алергії;
- забезпечення нормальної функціональності кишечника;
- зменшення надходження глютену ( білка, що входить до складу більшості злакових культур), оскільки переносимість цієї речовини під час алергії значно знижується;
- ведення спеціальних спостережень про реакцію на їжу ( харчовий щоденник).
З раціону людини, яка хвора на атопічний дерматит або має схильність до цього захворювання, слід виключити продукти, які містять гістамін або сприяють його вивільненню. Якщо не були проведені тести на алерген, то на початковому етапі слід забрати вживання традиційних збудників алергічних реакцій.
Продукти-алергени
За кількістю вмісту речовини, що провокує розвиток алергічної реакції, продукти можуть мати низький, середній і високий рівень алергенності.
При атопічному дерматит з раціону необхідно виключити харчові вироби, до складу яких інгредієнти з високою алергічною активністю.
М'ясо та м'ясні продукти
М'ясними продуктами з високим рівнем алергенності є:
- куряче, качине, гусяче м'ясо;
- жирна свинина;
- баранина.
Видами м'яса та м'ясних виробів, які рекомендовані при атопічному дерматиті, є:
- яловичина;
- кролик;
- індичка;
- свинина з низьким відсотком жирності.
Риба та рибні продукти
Жирні сорти червоної та білої риби також відносяться до категорії продуктів алергенів.
Видами риби та рибних продуктів, які не рекомендуються при атопічному дерматиті, є:
- кета, форель, горбуша, сьомга;
- скумбрія, осетр, кілька, оселедець;
- ікра ( червона та чорна);
- мідії, устриці;
- раки, краби, омари.
Овочі, фрукти та ягоди
При виборі овочів та фруктів для раціону харчування людини, хворої на атопічний дерматит, слід виключити сорти червоного та помаранчевого кольору. Віддавати перевагу необхідно культурам зеленого та білого кольору.
Овочею та фруктами з високим ступенем алергічної активності є:
- персики, абрикоси;
- диня;
- мандарини, апельсини, грейпфрути;
- яблука червоного кольору;
- гранати;
- хурма;
- манго, ківі та інші тропічні фрукти;
- суниця, полуниця;
- малина;
- вишня, черешня;
- гарбуз;
- томати;
- редис;
- баклажани;
- буряк, морква;
- Червоний болгарський перець.
Овочею та фруктами, дозволеними при атопічному дерматиті, є:
- яблука, груші зеленого кольору;
- сливи, чорнослив;
- черешня ( біла);
- смородина ( біла);
- аґрус;
- капуста ( білокачанна, брюссельська, кольорова);
- ріпа;
- зелений горошок;
- кріп, петрушка;
- кабачки;
- огірки;
- картопля;
- шпинат, листя салату.
Вуглеводи є цінними постачальниками енергії. Тому в раціоні харчування людини з атопічним дерматитом вуглеводні продукти-алергени необхідно замінювати на ті, в яких рівень алергенності нижче.
Продуктами з високим ступенем алергічної активності є:
- манка;
- білий хліб;
- вироби із здобного тіста;
- макарони;
- кондитерські вироби.
- гречка;
- вівсяна каша;
- перлова крупа;
- висівковий хліб;
- несолодкі сушіння, крекери, сухе печиво;
- сухарі.
Молоко є класичний продукт-алерген, тому пацієнтам з атопічним дерматитом його необхідно виключити з раціону харчування в першу чергу. Замінювати молоко та молочні вироби слід кисломолочними продуктами.
Молочними продуктами, які слід виключити з раціону людини з цим захворюванням, є:
- незбиране коров'яче молоко;
- ряжанка;
- вершки;
- сметана;
- сир ( гострий, солоний, плавлений).
Продукти, що сприяють вивільненню гістаміну
Гістамінолібератори – це група продуктів, які стимулюють викид гістаміну, не будучи алергенами.
До гістаміналібераторів відносяться:
- алкоголь;
- какао;
- шоколад;
- кави;
- курячі яйця ( білок);
- свиняча печінка;
- м'ясо креветок;
- полуниця;
- ананаси ( свіжі та консервовані);
- пшениці.
Продукти швидкого відновлення шкірних покривів
Раціон харчування пацієнта з атопічним дерматитом має забезпечувати надходження до організму речовин, які прискорюють регенерацію шкіри. Ефективно сприяють загоєнню епідермісу ( верхній шар шкіри) ненасичені жирні кислоти ( омега-3 та омега-6). У великій кількості ці речовини містяться в олії.
- соняшникова;
- кукурудзяне;
- рапсове;
- лляне;
- кедрове.
Зниження навантаження на печінку
Раціон харчування атопіків ( людей з атопічним дерматитом) повинен забезпечувати хорошу функціональність печінки. Об'єм та прийоми їжі слід рівномірно розподіляти протягом доби. Перевагу необхідно віддавати кисломолочним продуктам, нежирним сортам м'яса, супам та пюре з овочів. Уживані продукти ( їжа та питво) не повинні містити барвників, харчових добавок, консервантів. Не варто приймати тварини та комбіновані жири, а також вироби, до складу яких вони входять.
Продуктами, яких слід уникати зниження навантаження на печінку, є:
- смалець, маргарин, кондитерський жир;
- гострі спеції, підсилювачі смаку, приправи, соуси;
- газовані напої, міцна кава та чай;
- баранина, жирна свинина, каченя, гусятина.
На тлі поганої функціональності шлунково-кишкового тракту та пов'язаних із цим запорів реакція організму на алергени є більш гострою. Тому до раціону харчування пацієнта з атопічним дерматитом необхідно включати продукти, що сприяють хорошій роботі кишечника. Сприяють прохідності їжі по кишечнику фрукти та овочі з великим вмістом клітковини. Також для профілактики запорів необхідно вживати близько двох літрів рідини на день. Нормалізують роботу кишківника кисломолочні вироби.
Продуктами, які забезпечують правильну функціональність шлунково-кишкового тракту при атопічному дерматиті, є:
- печені яблука;
- тушковані або відварені кабачки, цвітна та білокачанна капуста;
- йогурт, одноденний кефір ( кисломолочний продукт з великим терміном придатності багатий на молочну кислоту і сапрофітні бактерії, які гальмують роботу кишечника.);
- перлова, ячна, гречана та вівсяна каші.
До продуктів, що гальмують роботу кишечника, належать:
- продукти, багаті на крохмаль ( вироби з пшеничного борошна, картопля);
- їжа з високим вмістом тваринного білка ( м'ясо, риба, яйця);
- напої та їжа з великою концентрацією дубильних речовин ( міцний чай, айва, груша, кизил).
Організм людини з атопічним дерматитом погано засвоює глютен ( білок, друга назва якого – клейковина). В результаті захворювання загострюється, а лікування не є ефективним. Відбувається це тому, що при поганій переносимості клейковини порушується процес розщеплення та всмоктування поживних речовин кишківником.
Найбільше глютена міститься у пшениці. Достатня кількість клейковини присутня в таких злаках як жито та ячмінь. Тому з раціону атопіка необхідно виключити насамперед макарони, пшеничний або житній хліб, борошняні вироби та каші, які містять у своєму складі пшеницю, жито чи ячмінь. Велика кількість глютену міститься в таких напоях як пиво та горілка.
Пшеничне борошно входить до складу великого переліку страв. Скоротити споживання клейковини без шкоди для раціону можна, замінивши пшеничне борошно на гречане. Щоб приготувати цей продукт, необхідно взяти гречану крупу, промити кілька разів і прожарити на сковороді без використання жиру або олії. Охолодивши гречку, потрібно перемолоти її в кавомолці. Зберігати свої харчові якості гречана мука може протягом двох років. За аналогічним рецептом можна приготувати борошно з рису або перлової крупи.
Іншими продуктами, якими можна замінити пшеничне борошно в дієті при атопічному дерматиті, є:
- борошно із сорго;
- кукурудзяне борошно;
- кукурудзяний крохмаль.
Харчовий щоденник допоможе самостійно провести діагностику та визначити продукти, що викликають алергію при атопічному дерматиті. Перед початком запису необхідно провести одноденне голодування, в ході якого пацієнту дозволено вживання води, чаю та сухарів без цукру. Далі слід поступово вводити до раціону харчування молочні продукти, овочі, м'ясо, рибу. У щоденнику потрібно вказувати страви та реакцію організму на їх вживання. Головна умова – вести записи якомога докладніше, записуючи як назву страви, а й його характеристику. Необхідно в деталях описувати всі компоненти, спосіб кулінарної обробки, час прийому їжі. Також докладно потрібно відзначати алергічні симптоми, що з'являються.
Рекомендації щодо складання меню при атопічному дерматиті
При виявленні алергічної реакції на певний продукт його слід по можливості не виключати, а замінювати на інший, схожий компонент. Так, при виявленні алергії на коров'яче молоко слід спробувати замінити його на соєве, кобильське, овече або козяче. Перед вживанням будь-який вид молока необхідно розвести водою у пропорції один до одного та прокип'ятити. Курячі яйцяможна замінити на перепелині.
Щоб звести до мінімуму ймовірність алергічної реакції при виготовленні страв для раціону атопіка, слід дотримуватися низки рекомендацій.
Правилами приготування їжі при атопічному дерматиті є:
- термічна обробка зменшує алергічну активність багатьох продуктів, тому вживання сирих овочів та фруктів слід звести до мінімуму;
- перед вживанням картоплі його слід витримати кілька годин у холодній воді– це дозволить вивести з овочів картопляний крохмаль, який не рекомендується при цьому захворюванні;
- варити каші необхідно на третій воді - після того, як крупа закипає, потрібно злити воду і налити нову. Так зробити треба двічі;
- при приготуванні овочевих пюре і супів воду, що закипіла, потрібно зливати один раз;
- при варінні бульйонів першу воду слід також зливати.
- сніданок- Каша ( вівсяна, гречана, перлова) на воді, запечене яблуко;
- обід- суп-пюре з овочів ( вимочена картопля, кабачок, цвітна капуста ) заправлений олією, 50 грам відвареної яловичини;
- полудень– сухе печиво, склянка кефіру;
- вечеря- котлети на пару ( індичка, кролик), тушкована білокачанна капуста.
Профілактика атопічного дерматиту
 В основі профілактики атопічного дерматиту лежить організація тих побутових умов, які дозволять знизити контакти з алергеном. Також метою профілактичних заходівє виняток із життя людини чинників, які сприяють загостренням даної патології.
В основі профілактики атопічного дерматиту лежить організація тих побутових умов, які дозволять знизити контакти з алергеном. Також метою профілактичних заходівє виняток із життя людини чинників, які сприяють загостренням даної патології. Профілактичними заходами атопічного дерматиту є:
- забезпечення гіпоалергенного середовища;
- дотримання особистої гігієни та санітарно-гігієнічних норм;
- реалізація правильного доглядуза шкірою;
- виконання гіпоалергенної дієти;
- виключення неспецифічних ( не викликають алергію) факторів, що можуть викликати загострення захворювання.
Гіпоалергенне середовище
Домашня пил і кліщі, що містяться в ній, викликають загострення атопічного дерматиту незалежно від алергену, що провокує патогенні реакції у пацієнта. Тому профілактика цього захворювання має на увазі забезпечення якісного захисту від цих факторів.Джерелами пилу та живуть у ній організмів у побутових умовах є:
- матраци, подушки, ковдри;
- килими, ковроліни, полоси;
- м'які меблі;
- штори, гардини.
Для пацієнтів з атопічним дерматитом для матраців та подушок рекомендується використовувати спеціальні пластикові пакети на блискавці. Ковдри та подушки необхідно вибирати ті, у яких синтетичний наповнювач. Шерсть і пух не тільки є сприятливим середовищем для кліщів Dermatophagoides ( пилові кліщі), але і є традиційними епідермальними алергенами ( алергени, до яких належать слина, пір'я, лупа, екскременти тварин). Пацієнтам з атопічним дерматитом слід користуватися спеціальним постільним приладдям, яке надає дієву протекцію від пилу та кліщів. У разі застосування звичайної постільної білизни, її необхідно міняти двічі на тиждень та один раз на сім – десять кип'ятити. Приладдя для сну, яке не можна прати ( матраци, подушки) потрібно обробляти спеціальними препаратами. На подушки слід надягати 2 наволочки.
Килимові покриття та м'які меблі
У кімнаті, де проживає людина схильна до атопічного дерматиту, кількість килимів та м'яких меблів з ворсом необхідно звести до мінімуму. Вироби, що залишилися, рекомендується раз на півроку обробляти спеціальними акарицидними засобами ( препарати, що знищують кліщів). Також килими та м'які меблі слід виносити на вулицю влітку та взимку.
Препаратами, якими слід обробляти килими, м'які меблі та постіль для захисту від пилового кліща, є:
- спрей алергофф;
- easy air;
- лікар аль;
- ADS спрей.
Гардини, тюлі та інші текстильні вироби для вікон у приміщенні, де мешкає атопік, необхідно замінити вертикальними жалюзі з полімерних матеріалів. Пилок рослин є фактором, який викликає загострення атопічного дерматиту. Тому в період цвітіння вікна у приміщенні слід герметизувати.
Інші джерела пилу
Книги, статуетки, сувеніри – це зони підвищеного скупчення пилу. Тому якщо немає можливості повністю видалити їх з кімнати пацієнта, необхідно містити дані предмети в шафах з дверцятами, що щільно закриваються. Велика кількість пилу спостерігається поблизу таких предметів, як комп'ютер та телевізор. Тому ця техніка не повинна перебувати в кімнаті, де спить атопік.
Санітарно-гігієнічні норми
Санітарно-гігієнічні норми при атопічному дерматиті вимагають дотримання низки правил при збиранні приміщень.Правилами наведення порядку у приміщенні, де проживає схильна до цієї хвороби людина, є:
- систематичність збирання;
- використання спеціальних побутових приладів;
- застосування гіпоалергенних миючих засобів.
Плісневі гриби є поширеним видом алергену. Тому у ванній кімнаті та інших зонах квартири з підвищеною вологістю слід витирати всі поверхні і один раз на місяць обробляти їх спеціальними засобами. Ці заходи дозволять попередити зростання плісняви. У їдальні слід встановити витяжку над плитою для якісного видалення пари.
Тютюновий дим є тригером ( фактором, що провокує загострення атопічного дерматиту), тому атопік повинен уникати місць, де накурено. Курцям, які проживають на одній площі з хворою людиною, необхідно відмовитися від використання тютюнових виробів усередині приміщення.
Особиста гігієна
Гігієнічні процедури відіграють важливу роль у профілактиці атопічного дерматиту. Дотримання ряду правил персональної гігієни допоможе атопіку запобігти загостренню захворювання.
Положеннями особистої гігієни, яких слід дотримуватись при профілактиці атопічного дерматиту, належать:
- кошти особистої гігієни, до складу яких входить спирт, слід виключити з ужитку;
- приймаючи водні процедури, необхідно віддавати перевагу душі, а не ванні;
- температура води має варіювати в діапазоні від 30 до 35 градусів;
- тривалість купання – трохи більше двадцяти хвилин;
- оптимальним варіантом є дехлорована вода ( отримати таку воду можна, встановивши побутові фільтри, що очищають.);
- приймаючи водні процедури слід використовувати жорсткі мочалки;
- мило та миючі засоби потрібно вибирати ті, до складу яких не входять барвники та ароматизатори;
- після водних процедур шкіру потрібно промокнути, а чи не розтирати рушником;
- білизну має бути з якісних натуральних гіпоалергенних матеріалів;
- уважно слід ставитись до вибору розміру – одяг повинен бути вільним і не прилягати щільно до тіла;
- прати одяг потрібно рідкими миючими засобами;
- нігті людини з атопічним дерматитом слід коротко стригти, щоб уникнути розчісування;
- атопікам не рекомендується відвідувати громадські басейни, оскільки вода містить велику кількість хлору.
Шкіра людини з атопічним дерматитом відрізняється сухістю, що призводить до її ушкодження, сприяючи проникненню патогенних факторів. бактерії, віруси, грибки).
Етапами програми догляду за шкірою є атопіка.
- правильне очищення;
- зволоження;
- харчування;
- Відновлення бар'єрних функцій шкіри.
Очищення шкіри
До складу більшості засобів для особистої гігієни входять такі компоненти, як спирт, в'яжучі засоби, віддушки, консерванти. Ці речовини викликають не тільки сухість шкіри, але й сприяють загостренню атопічного дерматиту. Оптимальним варіантом засобу для очищення шкіри є мило ( гель для душу, пінка для вмивання), яке має нейтральний кислотно-лужний баланс ( pH), мінімальною знежирювальною поверхнею та гіпоалергенним складом. Придбати засоби для гігієни при атопічному дерматиті рекомендується в аптеках.
Популярними марками косметичних засобів для очищення шкіри є:
- біодерма ( серія атодерм) - мило без лугу – не містить агресивних миючих засобів та рекомендовано у період загострення атопічного дерматиту. До складу входить екстракт огірка, який має протизапальний ефект, і гліцерин, що зволожує та пом'якшує шкіру; мус для вмивання – містить сульфати міді та цинку, які мають антисептичну дію. Показано до застосування під час ремісії захворювання;
- дюкре ( програма а-дерма) - мило, гель з вівсяним молочком – не містять лугу та можуть бути використані щодня;
- авен ( лінія на основі термальної води) - живильне мило і крем - не містять лугу і мають пом'якшувальну дію.
Підтримувати потрібний рівень вологості шкірних покривів протягом дня можна за допомогою зрошення особливими засобами. До складу таких препаратів входить термальна вода, яка не тільки зволожує шкіру, а й зменшує свербіж. Випускаються кошти у вигляді аерозолів, що значно спрощує їх використання.
Для того, щоб зняти свербіж перед сном і попередити розчісування, можна робити зволожуючі компреси. Дієвий ефект має сік сирої картоплі, гарбуза або алое. Потрібно змочити в соку ватяний тампон і прикласти до ураженої шкіри. Добре зволожує шкіру мазь, приготована на основі вершкового масла та звіробою. Одну столову ложку соку рослини слід змішати з 4 столовими ложками свіжої розтопленої олії. Отриманий склад потрібно нанести на марлеву пов'язку та додати до пошкоджених ділянок.
Живлення шкіри
Якісне харчування шкіри при атопічному дерматиті дозволяє запобігти виникненню подразнень. За статистичними даними, якщо протягом року пацієнт не стикається з такими явищами як свербіж та сухість шкірних покривів, ймовірність загострення захворювання знижується до 2 відсотків.
Вибираючи косметичні засоби для пом'якшення, слід віддавати перевагу тим кремам, до складу яких входять такі натуральні рослинні олії як оливкова, мигдальна, кокосова. Добре живлять епідерміс ( зовнішній шар шкіри) такі вітаміни як А та Е.
Правила використання поживних та зволожуючих засобів
Засоби для живлення та зволоження шкіри при атопічному дерматиті необхідно використовувати щонайменше три рази на добу ( вранці, увечері та після купання). Після водних процедур крему слід наносити протягом приблизно трьох хвилин. Приділяти увагу варто ділянкам із підвищеною сухістю, а шкірні складки обробляти не потрібно. Поживно-зволожуючі засоби не слід використовувати у спеку року. Новий продукт потрібно перевірити на алергенність. Для цього протягом кількох днів потрібно змащувати кремом зону в ділянці внутрішнього згину ліктя.
Відновлення захисних функцій шкіри
Шкіра, уражена атопічним дерматитом, втрачає свої захисні властивості та перестає бути бар'єром між організмом людини та навколишнім середовищем. Тому профілактика даної хвороби включає заходи щодо відновлення здоров'я шкірних покривів. Раціон харчування атопіка повинен включати продукти, які багаті такими вітамінами як А, С, E, В, PP, D і К. Саме ці вітаміни сприяють відновленню захисної функції шкіри.
До продуктів, які містять вітаміни А, С, В, РР, D і К і дозволені при атопічному дерматиті, відносяться:
- вітамін А (відповідає за еластичність шкіри) – міститься у шпинаті, щавлі, зеленому салаті, зеленому горошку;
- вітамін С (забезпечує пружність) - капуста, шпинат, петрушка, шипшина;
- вітамін Е (сприятливо впливає на процес оновлення клітин) – оливкова, соняшникова, кукурудзяна олія, вівсяна крупа;
- вітаміни групи В (прискорюють процес регенерації) – коричневий рис, вівсянка, гречка, картопля, яловичина, цвітна капуста;
- вітамін РР (бореться із сухістю шкіри) – нежирна свинина, негострий сир, гречана крупа.
Профілактична дієта
Дотримання збалансованого раціону харчування та виключення продуктів-алергенів є одним з найефективніших способів профілактики атопічного дерматиту. Збільшує ефективність дієтотерапії ведення харчового щоденника, в якому пацієнт повинен відзначати страви, що вживаються ( компоненти, метод термічної обробки) та реакцію організму. Головним принципом дієти для атопиків є не виняток продуктів, які провокують алергічні реакції, а їхня заміна на інші інгредієнти. Разом з їжею людина повинна отримувати достатню кількість вітамінів та інших корисних елементів для того, щоб забезпечити хорошу функціональність усіх систем організму.До основних положень профілактичної дієтипри атопічному дерматиті відносяться:
- виключення з раціону харчування алергенів;
- забезпечення хорошої роботи кишківника за допомогою їжі;
- вживання продуктів, що знижують навантаження на печінку;
- зниження кількості вживаного глютена ( клейковини);
- включення до меню елементів, що сприяють швидкому відновленню шкірних покривів.
Неспецифічні фактори
У профілактиці атопічного дерматиту велике значення мають неспецифічні чинники, які є алергенами, але можуть викликати загострення хвороби чи сприяти її хронічному течії.Тригерами при атопічному дерматиті є:
- стрес, емоційне перезбудження;
- підвищений рівень фізичних навантажень;
- кліматичні дії;
- захворювання та збої у функціональності різних систем організму.
Негативні емоції та хвилювання тісно пов'язані з проявами атопічного дерматиту. У період сильних переживань висипання на шкірі та свербіж стають інтенсивнішими, що тільки посилює стрес пацієнта. Ця патологія дуже впливає формування комплексів – у 25 відсотків атопиків спостерігаються психічні розлади. Досить часто люди з атопічним дерматитом зазнають труднощів у спілкуванні, обмежують коло друзів, зводять до мінімуму контакти з зовнішнім світом. Тому у профілактиці цієї хвороби значна роль відводиться близьким та родичам пацієнта, які повинні допомогти хворій людині здобути впевненість у собі. Атопікам слід відкрито обговорювати своє захворювання з друзями, лікарями та тими людьми, хто страждає на аналогічні розлади. Велику увагу варто приділяти розвитку стійкості до стресу. Контролюючи свою реакцію та стримуючи занепокоєння, можна запобігти загостренню цього захворювання.
Способами боротьби зі стресом є:
- спорт;
- повноцінний відпочинок;
- сміх та позитивні емоції;
- хобі;
- спеціальні техніки, що сприяють м'язовому розслабленню ( дихальні вправи, чергування напруги та релаксації м'язів, медитації).
Атопікам слід уникати інтенсивних фізичних навантажень, у яких збільшується процес потовиділення. Тісний контакт тіла з одягом у поєднанні з потім посилює свербіж шкіри. Не варто повністю відмовлятися від спорту, оскільки він допомагає підтримувати в нормі фізичне та емоційне здоров'я пацієнта.
Кліматичні фактори при профілактиці атопічного дерматиту
Загострення атопічного дерматиту здебільшого спостерігається в холодну пору року. Низька температура повітря в поєднанні з вітром негативно впливає на шкіру. Тому взимку слід скористатися особливими захисними засобами для шкіри. Особливу увагу слід приділяти одягу. Підбирати речі варто з таким розрахунком, щоб вони забезпечували комфортну температуру, але при цьому не викликали перегріву тіла, тому що це може спричинити свербіж.
У теплий часроку шкіра атопіка також потребує спеціального догляду, її варто оберігати від впливу прямих сонячних променів. Влітку в період з 11 до 16 години слід залишатися в приміщенні або в захищених від сонця місцях на вулиці. Перед виходом з дому шкіру потрібно обробляти сонцезахисними засобами, використовуючи продукти, призначені для атопиків.
Комфортний мікроклімат повинен зберігатися і в приміщенні, де проживає людина з атопічним дерматитом. Температура ( не вище 23 градусів) та вологість повітря ( не менше 60 відсотків) повинні залишатися стабільними, оскільки їх різкі зміни можуть спровокувати загострення хвороби. Підтримувати постійний сприятливий клімат у приміщенні можна за допомогою кондиціонерів та зволожувачів повітря.
Хвороби при атопічному дерматиті
При профілактиці атопічного дерматиту особливу увагу необхідно приділити супутнім захворюванням внутрішніх органів та систем організму. Слід прагнути своєчасного виявлення хвороб та його лікування.
До патологій, що привертають до розвитку або загострення атопічного дерматиту, відносяться:
- збої у роботі нервової системи;
- хвороби ендокринної системи;
- погана функціональність системи травлення ( різні формигепатиту, гастрит, холецистит);
- слабкий імунітет;
- хронічний тонзиліт ( запалення мигдаликів) та інші ЛОР-захворювання.
Лікарі-фахівці відповідають на запитання користувачів, що часто ставляться.
Лікарі-фахівці відповідають на запитання користувачів, що часто ставляться:
Інформація для лікарів та фахівців: Клінічна фармакологія Тимогена®
Вплив імунотропної зовнішньої терапії на експресію генів цитокінів у шкірі та периферичній крові хворих на атопічний дерматит
Що таке атопічний дерматит?
Атопічний дерматит– це одне з найпоширеніших захворювань алергічного характеру, що виявляється у тяжкій формі, вражаючи шкіру. Захворювання на дерматит обумовлено генетично і, на жаль, є хронічним. Прояви атопічного дерматиту досить типові.
Основним клінічним симптомом атопічного дерматиту можна вважати свербіж шкіри. Він зустрічається у всіх вікових групах.
Захворювання на атопічний дерматит є місцевим проявом внутрішніх порушень в імунній системі.
При діагнозі атопічний дерматит, насамперед, лікування має мати комплексний характер та сприяти нормалізації загальних функційімунної системи У зв'язку з цим ключова роль при лікуванні атопічного дерматиту має відводитися імунотропним препаратам або, по-іншому, імуномодуляторам.
У лікарської практикидля лікування атопічного дерматиту, не перший рік застосовується препарат Тимоген, який випускається у формі крему, спрею для носа, а також – у парентеральній формі.
(Інформація про застосування Тимогену для фахівців)
Хоча в медицині і був зроблений величезний крок уперед у цій галузі, питання про те, як лікувати атопічний дерматит, як і раніше, досить гостро. Проблема лікування дерматиту є серйозною і вимагає спільної роботи лікаря з пацієнтом, так і підтримки хворого з боку членів його сім'ї.
Як проявляється атопічний дерматит?
Зазвичай перші прояви атопічного дерматиту починаються у дитинстві. Проте, відомі випадки, коли атопічний дерматит давав себе знати й у пізнішому віці.
У половини хворих перші ознаки атопічного дерматиту виникають на першому році життя. З них у 75% перші симптоми можна виявити у віці від 2 до 6 місяців. Рідкішими є випадки, коли у пацієнтів виявляють дерматит у період від року до 5 років життя. Найбільш рідкісним випадком є поява клінічної картини у 30-річному віці або навіть у 50-річному.
Особи чоловічої статі, за статистикою, є більш схильними до захворювання на атопічний дерматит.
На всіх стадіях атопічного дерматиту відзначається інтенсивний свербіж шкіри, а також підвищена шкірна реактивність до різних подразника.
Зазвичай свербіж є попередником висипу на шкірі і змінює свою інтенсивність протягом дня, посилюючись до вечора.
Згодом сверблячки на шкірі виникають неприємні висипання, набряки та розчісування.
Атопічний дерматит у дітей
Діагностика та симптоми атопічного дерматиту у дітей
Поняття «атопічний дерматит» не надто поширене поза медичними кілами. У народі дерматит зазвичай називають діатезом, У медицині, проте, такого поняття немає. При цьому розрізняють стадії атопічного дерматиту: ранню, дитячу, яку і називають діатезом, дитячу, а також підлітково-дорослу (пізню).
Дитина, рання стадія, - це період до 2-х років. На шкірі дитини з'являються плями червоного кольору, які локалізовані найчастіше на обличчі (на щоках і на лобі). Протікає дерматит досить гостро: уражені ділянки намокають, виникає набряклість, утворюються скоринки. Крім особи, до дерматиту можуть бути схильні й інші ділянки тіла (ягідниці, гомілки, волосиста частина голови). Гостру стадіюхарактеризує почервоніла шкіра та папульозні елементи (шкірні горбки).
Період загострення дерматиту характеризується тим, що папули та червоні плями в основному з'являються у шкірних складках, за вухами, на поверхні ліктьових або колінних суглобів. Шкіра стає сухою і починає лущитися. Згодом, у дитини з'являється так зване «атопічна особа». Посилена пігментація навколо очей, додаткові кладки на нижньому столітті, а також тьмяні кольори шкіри характеризують «атопічне обличчя».
Якщо ж стадія атопічного дерматиту не загострена, то найчастіше дерматит проявляється у вигляді сухості шкірних покривів, а також тріщин на шкірі на тильних поверхнях кистей і в області пальців.
Ускладнення атопічного дерматиту у дітей
Атрофія шкіри, поряд з приєднанням бактерій піодермії, при атопічному дерматиті є одними з найчастіших ускладнень.
Варто пам'ятати, що при лікуванні атопічного дерматиту, слід уникати розчісування шкіри, тому що вони порушують бар'єрні та захисні властивості шкіри, даючи взнаки досить згубно. Інтенсивне розчісування може сприяти розвитку мікробних інфекцій та виникнення грибкової флори.
При піодермії на шкірі утворюються гнійнички, які через якийсь час підсихають, а на їхньому місці утворюються скоринки. Висипання можуть бути локалізовані абсолютно різноманітно. Бактерії піодермії викликають підвищення температури та порушення загального самопочуття у людини.
Ще одне ускладнення, що досить часто виникає при атопічному дерматиті, — це вірусна інфекція. На шкірі з'являються бульбашки, наповнені прозорою рідиною. Провокує це явище вірус герпесу, який є збудником так званої застуди на губах. Подібні висипання часто утворюються в ділянці запальних вогнищ, але також можуть вражати і здорову шкіру або слизову оболонку (ротовій порожнині, статеві органи, очі, горло).
Грибкова ураження також є частим ускладненням при атопічному дерматиті. Найчастіше від грибка страждають нігті, волосиста поверхня голови та шкірної складки. Це притаманно дорослих. У дитячому віці найчастіше грибок вражає слизову оболонку порожнини рота.
І бактеріальні, і грибкові ураження можуть мати місце одночасно.
Приблизно у 80% пацієнтів, які страждають на атопічний дерматит, нерідко виникає бронхіальна астма або риніт алергічного характеру. Зазвичай це відбувається у пізньому дитячому віці.
Лікування атопічного дерматиту у дітей
Задаючись питанням про те, як лікувати атопічний дерматит, в першу чергу варто пам'ятати, що лікування не слід починати самостійно. Для встановлення точного діагнозу та призначення лікарських препаратів варто звернутися до лікаря. Це пов'язано з тим, що низка серйозних захворювань має дуже схожі з дерматитом симптоми. Самостійне лікування може поставити здоров'я та навіть життя дитини під загрозу.
Понад те, не варто самостійно продовжувати курс лікування лікарськими препаратами. Побічні дії мають будь-які лікарські препарати, і, навіть якщо вони допомагають впоратися з недугою, за неправильної методики лікування, ці побічні дії можу дати про себе знати.
Загальні принципи або як лікувати атопічний дерматит:
- - дотримуватися гіпоалергенної дієти, усунути алерген;
- - приймати антигістамінні засоби, що усувають свербіж;
- - Проводити детоксикацію організму;
- - Використовувати препарати, що мають протизапальну дію, наприклад, Тимоген - крем 0,05%
- - приймати седативні (заспокійливі засоби) (гліцин, різні заспокійливі збори трав, валеріана, півонія та ін);
- - Використовувати антибактеріальні засоби(При приєднанні інфекції);
Також слід пам'ятати, що при загостренні дерматиту методики лікування відрізняються від тих, що рекомендовані при звичайному перебігу хвороби.
І пам'ятайте, що атопічний дерматит (АТ) – це хронічне захворювання, яке потребує досить тривалого лікування, навіть якщо загострення захворювання відсутнє.
Гіпоалергенна дієта при атопічному дерматиті у дітей
Важливо пам'ятати, що лікар може поставити точний діагноз і призначити адекватне лікування.
У цьому вилікувати атопічний дерматит цілком неможливо, оскільки це хронічне захворювання. Тим не менш, існують методи та засоби, здатні зменшити почервоніння та усунути свербіж.
Насамперед, варто спробувати усунути алерген, який може викликати у дитини негативну реакцію.
Беручи до уваги ступінь загострення дерматиту, необхідно забезпечувати дбайливий догляд за шкірою дитини.
Можливі випадки, коли алергічні запалення протікають без явних клінічних запалень, змінюються властивості шкіри. Вологість і проникність шкіри страждають насамперед. Для усунення симптомів добре допомагає лікувальна косметика. Порушені властивості шкірних покривів добре відновлюються за допомогою вітамінізованої косметики.
Важливе місце займає особлива дієта при лікуванні дерматиту. У періоди загострення харчування слід стежити особливо уважно. Пом'якшити дієту можна, якщо немає загострення захворювання.
Збереження грудного вигодовування на максимально тривалий термін (не менше 6 місяців) є дуже важливим елементом для здоров'я дитини. Продукти, здатні викликати загострення алергії, мати повинна виключити з раціону.
Новонароджену дитину, як і в перший рік її життя, важливо правильно купати. Милом користуватися не можна. Рекомендується використовувати спеціалізовані шампуні, а краще лікувальні.
Молочний білок, яйця, риба, арахіс та соя – це одні з найпоширеніших алергенів. Потрібно не забувати, що, навіть якщо ви не схильні до цього, існує потенційний ризик розвитку харчової алергії у дитини.
У різному віціВияви алергії різні. На першому-другому році життя у дітей явно переважає харчова алергія.
У маленьких дітей лікування харчової алергії досить складний процес. Для дитини та її мами, в період годування, необхідно грамотно підібрати дієту - це один з головних принципів, що допомагають лікуванню атопічного дерматиту.
Профілактика атопічного дерматиту у дітей
При профілактиці та лікуванні атопічного дерматиту існують два основні принципи: це створення гіпоалергенного середовища, для усунення контакту з алергенами та, звичайно ж, дотримання особливої дієти. Якщо не дотримуватися цих принципів, ефективність лікування знижується значною мірою.
По суті, побудова гіпоалергенного середовища - це дотримання особливого способу життя. Головною метою є усунення факторів, які потенційно можуть викликати подразнення шкіри, провокуючи цим загострення дерматиту.
Для профілактики атопічного дерматиту та створення гіпоалергенного середовища існують такі рекомендації:
- — У приміщенні слід підтримувати температуру повітря не вище +23 °C, а проносну вологість — не менше 60 %.
- - Рекомендований прийом антигістамінних засобів, які знімають свербіж;
- - З їжі необхідно виключити можливі алергени;
- — Пір'яні, пухові подушки та вовняні ковдри слід замінити на синтетичні;
- - Джерела пилу в будинку слід усунути (килими, книги);
- - слід проводити вологе прибирання в приміщенні не рідше 1 разу на тиждень;
- - Особливу увагу варто приділити видаленню вогнищ можливого утворення плісняви (шви у ванній, лінолеум, шпалери);
- — Домашніх тварин і рослини слід ізолювати. Необхідне знищення комах (моль, таргани).
- — Приділити увагу обмеженню або виключенню використання різних дратівливих засобів (пральних порошків, синтетичних миючих засобів, розчинників, клею, лаків, фарб тощо)
- — Носити одяг із вовни та синтетичних матеріалів слід лише поверх бавовняного.
- — У будинку, де хворий, не можна курити.
- — Лікування апі-, фітопрепарат виключено.
- — Варто обмежити інтенсивні, надмірні фізичні навантаження.
- — Для купання хворих потрібно застосовувати слаболужні або індиферентні мила (ланолінове, дитяче) або високоякісні шампуні, які не містять штучних барвників, ароматизаторів та консервантів.
- — При купанні рекомендується використовувати м'які мочалки із тканини.
- - Використання пом'якшуючого, зволожуючого нейтрального крему на шкіру після ванни або душу обов'язкове.
- — Стресові ситуації слід звести до мінімуму.
- — Виключити розчісування та розтирання шкіри.
Відпочинок з дитиною хворим на атопічний дерматит
Дитині, який боліт атопічним дермтаїтом, не можна засмагати — про це варто пам'ятати батькам. Найпоширенішою помилкою є перебування хворого на сонці протягом тривалого часу. Незважаючи на те, що це може призвести до тимчасових поліпшень, у подальшому, сильне загострення захворювання практично неминуче.
Для хворих на атопічний дерматит сприятливим є узбережжя Азовського моря та інші місця відпочинку з теплим, але сухим кліматом.
Що спричиняє загострення дерматиту? Які фактори провокують рецидиви?
Фактори довкілля грають дуже велику роль у патогенезі атопічного дерматиту: забруднення, кліматичні впливи, гриби та катерії, інфекції та побутові подразник (дим сигарет, їжа та харчові добавки, шерсть, косметичні засоби).
Дієта та спосіб життя хворих на атопічний дерматит
У хворих на атопічний дерматит в їжі не повинні присутні алергени, а дієта повинна бути спеціальна, суворо розпоряджена лікарем.
Існують продукти, вживання яких слід звести до мінімуму при дерматиті:
— Строго не рекомендується вживання морепродуктів, шоколаду, цитрусових, горіхів, риби, кави, майонезу, баклажанів, гірчиці, спецій, томатів, червоного перцю, молока, яєць, сосисок, ковбас, грибів, газованих напоїв, полуниці, суниці, меду, кавунів , ананасів.
Дозволені при атопічному дерматиті продукти:
- Можна: круп'яні та овочеві супи; вегетаріанські супи; олія оливкова; олія соняшникова; відварена картопля; каші з гречаної, рисової, вівсяної круп; молочнокислі продукти; огірки; петрушку; чай; висівковий або цільнозерновий хліб; цукор; кріп; яблука печені; біойогурти без добавок; одноденний сир; простоквашу компот із яблук або із сухофруктів (крім родзинок).
Усі фактори, які посилюють потіння та свербіж (наприклад, фізичне навантаження) варто уникати. Потрібно контролювати вплив температури та вологості, уникаючи їх крайніх значень. Вологість повітря, яка вважається оптимальною – 40%. Сушіння речей має проходити поза кімнатою, де знаходиться хворий. Хворі протипоказані носити одяг із грубих тканин. Перед носкою нового одягу її необхідно ретельно простягати.
При пранні одягу та постільних речей потрібно намагатися використовувати мінімальну кількість кондиціонера для білизни, після чого білизну потрібно додатково прополоскати. Варто виключити використання засобів особистої гігієни, які містять спирт.
По можливості слід уникати стресових ситуацій.
1-2 рази на тиждень слід проводити зміну постільної білизни. Дуже важливо забезпечити усунення джерел скупчення пилу та плісняви. ТБ, комп'ютер, побутову технікузі спальні хворого на атопічний дерматит слід прибрати. Легке вологе прибирання проводиться 1 раз на день, генеральне прибиранняне рідше за 1 раз на тиждень.
У будинку, де хворий, не можна курити.
При дерматиті велику увагу слід приділяти водним процедурам. Не варто користуватися звичайним милом, краще використовувати масло для душу або лікувальний шампунь.
Після душу хворому обов'язково необхідно змастити шкіру зволожуючими засобами.
Тривале перебування на сонці протипоказане всім пацієнтам, що страждають від дерматиту.
Не варто в жодному разі розчісувати та розтирати шкіру, інакше всі засоби для лікування атопічного дерматиту будуть неефективні.
Чи можна вилікувати атопічний дерматит?
На жаль, захворюванню на атопічний дерматит, сприяє безліч факторів. Зазвичай атопічний дерматит обумовлений генетичною схильністю. Крім того, на його розвиток впливають фактори довкілля. Під впливом імунологічної реакції організму порушується функціональний стан шкірного бар'єру, змінюється реактивність судин та нервів, що відбивається у вигляді описаних раніше симптомів.
Атопічний дерматит-хронічне захворювання. Незважаючи на розвиток медицини, на жаль, вилікувати атопічний дерматит не можна, але цілком реально контролювати його перебіг.
Де відпочивати хворим на атопічний дерматит?
Хворим на атопічний дерматит показаний сухий морський клімат.
Порівняння препаратів для лікування атопічного дерматиту
Препарат: Елоком крем/мазь/лосьйон
Порівн. ціна продажу: 15 гр - 280 -290 -360 рублів
Склад, дія препарату: Глюкокортикостероїд – мометазон; протизапальне, протисвербіжне
Показання для застосування:
Дерматит, простий лишай, сонячна кропив'янка; використовувати тільки за призначенням лікаря та при строгому дотриманні інструкції
Препарат: Адвантан мазь/мазь жирна/крем/емульсія
Порівн. ціна продажу: 15 гр - 260 -300 рублів
Склад, дія препарату: Глюкокортикостероїд Метилпреднізалону ацепонат; протисвербіжне; протизапальне
Показання для застосування:
Дерматит, екзема, термічні та хімічні опіки; використовувати тільки за призначенням лікаря та при строгому дотриманні інструкції
Побічні ефекти / спеціальні рекомендації:
Не рекомендований дітям до 2 років, вагітним і жінкам, що годують, не рекомендується використовувати більше 2 тижнів, при тривалому використанні може виникнути пригнічення функції гіпоталамо-гіпофізарно-надниркової системи, а також симптоми надниркової недостатності після відміни препарату, наслідок цього у дітей уповільнення росту.
Препарат: Тімоген крем
Порівн. ціна продажу: 30 гр -250 -270 рублів
Склад, дія препарату: Тимоген – імуностимулятор; внаслідок відновлення імунітету клітини виявляє протизапальну, протисвербіжну, регенеруючу, загоювальну дії.
Показання для застосування:
Дерматит, дерматит, ускладнений вторинною інфекцією, екзема, механічні, термічні та хімічні травми шкірних покривів.
Препарат: Нафтадерм лінімент
Порівн. ціна продажу: 35 гр - 280 -320 рублів
Лінімент нафталанської нафти; протисвербіжний, протизапальний, антисептичний, пом'якшувальний, болезаспокійливий
Показання для застосування:
Псоріаз, екзема, атопічний дерматит, себорея, фурункульоз, рани, опіки, пролежні, радикуліт, невралгія
Побічні ефекти / спеціальні рекомендації:
Виражена анемія, ниркова недостатність, гіперчутливість, схильність до кровоточивості слизових, тільки після консультації при вагітності та годуванні груддю та застосування у дітей, забруднює білизну, має своєрідний запах, може виникнути сухість шкіри
Препарат: Елідел крем
Порівн. ціна продажу: 15 гр - 890 -1100 рублів
Склад, дія препарату: пімекролімус- імуносупресант, протизапальна, протисвербіжна
Показання для застосування: Атопічний дерматит, екзема
Чи не знайшли відповіді на запитання?
Задайте питання щодо застосування Тимогена лікаря онлайн, і ви отримаєте професійну відповідь фахівця. Дослідницький відділ Цитомед проводить дослідження та розробку препаратів для лікування атопічного дерматиту.
Атопічний дерматит у дітей – це шкірне захворювання запального характеру, що виникає на тлі підвищеної чутливості організму до контактних та харчових алергенів. Виявляється патологія свербінням, висипаннями на шкірі, утворенням кірок та іншими симптомами. З атопічним дерматитом переважно зіштовхуються діти молодого віку, що робить хворобу досить небезпечною їхнього неокрепшего організму.
Для діагностування атопічного дерматиту в дітей віком проводиться аналіз шкірних проб, специфічних IgE та інші процедури. При підтвердженні діагнозу призначається фізіотерапія, лікувальне харчуваннята застосування медикаментів (системних та місцевих). Також дитині надається психологічна допомога посилення терапевтичного ефекту.
Опис патології
Атопічна форма дерматиту у дітей є хронічною хворобою алергічної природи. У медицині існують інші назви даної патології - дифузний нейродерміт, синдром атопічного дерматиту і атопічна екзема. Але все це те саме захворювання, виникнення якого детерміновано такими факторами, як негативний вплив навколишнього середовища і генетична схильність.

Зверніть увагу! З ознаками атопічного дерматиту найчастіше стикаються пацієнти юного віку, тому хвороба має розглядатися за умов педіатричної практики. За статистикою, із дерматологічними захворюваннями хронічного характеру останнім часом переважно стикаються представники дитячого населення.
Причини
Генетика – це далеко ще не єдиний чинник, що може спровокувати розвиток дерматиту в дітей віком. Існують інші причини:
- захворювання органів ШКТ;
- недотримання режиму харчування (дитина їсть занадто часто або занадто багато);
- реакція організму на якусь їжу;
- вплив косметичних засобів або побутової хімії, з якими дитина контактувала;
- алергія на лактозу.

Якщо під час виношування дитини мама часто вживала шкідливі продукти, до складу яких входять потенційні алергени, атопічний дерматит може виникнути у новонародженого малюка. Самостійне лікування, як свідчить статистика, відбувається приблизно 50% клінічних випадків. Друга половина дітей змушена страждати від ознак патології протягом багатьох років.
 Фактори ризику розвитку атопічного дерматиту (АТ) у дітей
Фактори ризику розвитку атопічного дерматиту (АТ) у дітей Класифікація
У медицині розрізняють кілька видів захворювання, що проявляються у різних вікових категоріях:
- еритематозно-сквамознийдерматит. Виникає у дітей віком до 2 років, супроводжуючись при цьому екскоріацією, підвищеною сухістю шкіри, свербінням та папульозним висипом;
- екзематознийдерматит. Діагностується цей різновид дерматиту переважно у дітей до 6 років. Екзематозний атопічний дерматит супроводжується сильний свербінням, папульозно-везикульозним висипом та набряком шкірного покриву;
- ліхеноїднийдерматит. Поширена форма патології, з якою найчастіше стикаються пацієнти шкільного віку. Крім стандартних симптомів, таких як свербіж шкіри, з'являється набрякання та ущільнення уражених ділянок шкірного покриву;
- пруригоподібнийдерматит. Виявляється у вигляді численних папул та екскоріації. Діагностується пруригоподібний різновид атопічного дерматиту у підлітків та дітей більш зрілого віку.

Ігнорування хвороби може призвести до неприємним наслідкамТому при появі підозрілих симптомів у дитини потрібно якнайшвидше звернутися до дитячого лікаря.
Стадії протікання
Лікарі поділяють 4 основні стадії:
- Початкова. Супроводжується набряклістю уражених ділянок шкіри;
- виражена. Виникають додаткові ознаки, наприклад, шкірні висипання, лущення. Виражена стадія патології може мати хронічний чи гострий характер;
- ремісія. Поступове зменшення симптомів аж до їх повного усунення. Тривалість цього періоду може становити від 4-6 місяців до кількох років;
- одужання. Якщо рецидиви не спостерігалися більше 5 років, він може вважатися клінічно здоровим.

На замітку! Правильне визначення стадії атопічного дерматиту – це важливий етап проведення діагностичного обстеження, адже цей чинник впливає вибір терапевтичного курсу.
Характерні симптоми
Незалежно від виду патології або віку пацієнта, дерматит супроводжується такими симптомами:
- запалення шкіри, що провокує сильний свербіж. Хворий починає безконтрольно розчісувати всі уражені ділянки шкіри;
- почервоніння більш тонких областей шкірного покриву (на шиї, на колінних і ліктьових суглобах);
- гнійничкові утворення на шкірі та вугровий висип.

Найбільш небезпечною ознакою атопічного дерматиту у дітей є свербіж, адже він змушує хвору дитину інтенсивно розчісувати уражене місце, через що з'являються маленькі ранки. Через них в організм проникають різні бактерії, які провокують розвиток вторинної інфекції.
Чи пройдуть симптоми дерматиту із віком?
Найчастіше, приблизно 60-70%, ознаки атопічного дерматиту в дітей віком з часом зникають, але в інших хвороба зберігається в дитини і супроводжує його протягом усього життя, періодично відновлюючись. Тяжкість перебігу патології безпосередньо залежить від періоду її виникнення, тому при ранньому дебюті дерматит протікає особливо тяжко.

Лікарі стверджують, що якщо паралельно з атопічним дерматитом у дітей розвиватиметься інше захворювання алергічного характеру, наприклад, бронхіальна астма або поліноз, то симптоми виявлятимуться практично постійно, що значно погіршить якість життя хворого.
Особливості діагностики
При перших підозрілих ознаках атопічного дерматиту у дітей, дитину треба одразу відвести до лікаря для обстеження. Діагностикою займається алерголог та дитячий дерматолог. Під час огляду оцінюється загальний стан шкіри пацієнта (дермографізм, ступінь сухості та вологості), локалізацію висипу, яскравість виразності ознак патології, а також площу ураженої ділянки шкірного покриву.

Для постановки точного діагнозу лише візуального огляду буде недостатньо, тому лікар призначає додаткові процедури:
- копрограма (лабораторний аналіз калу на гельмінтоз та дисбактеріоз);
- загальний аналіз сечі;
- загальний та біохімічний аналізкрові;
- виявлення можливих алергенів за допомогою провокаційних (через слизову оболонку носа) або шкірних скарифікаційних (через невелику подряпину на шкірі) проб.

Зверніть увагу! Під час діагностики важливо відрізнити дитячий атопічний дерматит від інших захворювань, наприклад, від рожевого лишаю, псоріазу, мікробної екземи чи себорейної форми дерматиту. Тільки після диференціювання лікар зможе призначити відповідний курс терапії.
Методи лікування
Головним завданням терапії атопічного дерматиту в дітей віком є десенсибілізація організму, обмеження провокуючих чинників, усунення симптомів і запобігання розвитку серйозних ускладнень чи загострень патології. Комплексна терапія повинна включати прийом медикаментів (застосування місцевих та системних препаратів), дотримання спеціальної дієти, а також засобів народної медицини.

Аптечні препарати
Щоб полегшити симптоми атопічного дерматиту, дитині можуть призначити такі групи препаратів:

- антигістаміни – мають протисвербіжні властивості. Застосовуються такі засоби, як «Зодак», «Цетрін» та «Фіністіл»;
- антибіотики – призначаються у тих випадках, якщо хвороба супроводжується бактеріальною інфекцією («Діфферін», «Левоміколь», «Бактробан» та інші);
- антимікотики та противірусні засоби – потрібні при діагностуванні додаткових інфекцій. Якщо приєдналася вірусна інфекція, то лікар може призначити "Госіпол" або "Алпізарин", а при розвитку грибкової інфекції застосовуються "Нізорал", "Пімафуцин", "Кандид" і т.д.;
- імуномодулятори – використовуються при атопічному дерматиті, якщо до симптомів патології додалися ознаки імунної недостатності. Це сильнодіючі препарати, тому підбирати їх повинен тільки лікар;
- препарати для нормалізації роботи органів шлунково-кишкового тракту;
- Глюкокортикостероїди – стероїдні гормони, призначені для усунення яскраво виражених симптомів дерматиту. Застосовуються в окремих випадках через велику кількість протипоказань і побічних ефектів.

Щоб прискорити регенеративні функції організму та відновити уражені ділянки шкіри, лікар може призначити спеціальні мазі, що стимулюють регенерацію. Самим ефективним препаратомє "Пантенол".
Харчування
Над темою лікування атопічного дерматиту у дітей багато працює відомий лікар Комаровський, який присвятив багато років цьому питанню. Він рекомендує організувати харчування під час підтвердження діагнозу в дитини (див. ). Це дозволить прискорити процес одужання та запобігти повторним проявам хвороби.

Для цього слід дотримуватися кількох простих правил харчування:
- не перегодовувати дитину, адже це призведе до порушення обмінних функцій, що загрожує не тільки ожирінням, а й розвитком шкірних хвороб;
- знизити по можливості відсоток жирності грудного молока. Для цього мама, що годує, теж повинна дотримуватися спеціальної дієти, не зловживати жирною їжеюта пити достатню кількість рідини;
- при годівлі малюка в соску потрібно зробити маленький отвір, уповільнивши цим процес. Така маніпуляція сприяє нормальному травленню їжі.

Також Комаровськийрадить підтримувати температуру у приміщенні трохи більше 20C. Це дозволить знизити рівень пітливості у дитини.
Народні засоби
Якщо хвороба була діагностована у дитини старше 3 років, то як терапія багато батьків використовують засоби народної медицини, які за ефективністю нічим не поступаються синтетичним препаратам. Але перед їх застосуванням потрібно обов'язково проконсультуватися з лікарем.
Таблиця. Народна медицинапри атопічному дерматиті у дітей.
| Назва засобу | Застосування |
|---|---|
  | Залийте 1 л окропу 3 ст. л. квіток ромашки і наполягайте у закритому термосі 2-3 години. Готовий засібВикористовуйте для протирання шкіри малюка після ванних процедур. |
  | Подрібніть пагони смородини (обов'язково молоді) і, помістивши в термос, залийте окропом і наполягайте протягом 2 годин. Процідіть засіб через марлю і давайте дитині пити протягом дня. |
  | Просте та водночас ефективне протизапальний засіб, що використовується при лікуванні атопічного дерматиту. Вижміть сік із кількох картоплин та обробляйте ним уражені ділянки шкіри. За годину після нанесення сік потрібно змити теплою водою. |
  | Змішайте в одному посуді 4 ст. л. вершкового масла|мастила| і 1 ст. л. соку звіробою. Розігрійте інгредієнти на слабкому вогні періодично помішуючи. Помістіть отриману суміш у холодильник для зберігання. Наносите мазь на хворі зони двічі на день. |
  | Для приготування відвару залийте 500 мл окропу 3 ст. л. подрібненої рослини та варіть на слабкому вогні 30 хвилин. Після цього ліки повинні наполягати протягом 2 годин. Готовий відвар слід приймати по 1 ст. л. 3-4 десь у день. Тривалість лікувального курсу – 3 тижні. |
Застосування гомеопатичних засобів сприяє нормалізації роботи ШКТ, а також відновлює імунну та нервову систему дитини.
Доповнювати традиційні методи лікування багато лікарів радять гіпербаричної оксигенацією, рефлексотерапією та методами фототерапії Це дозволить прискорити процес одужання, зміцнити організм дитини та знизить ймовірність повторного розвитку патології.

Нерідко при діагностуванні атопічного дерматиту дітям потрібна допомога як дерматолога, а й психолога.
Можливі ускладнення
Неправильне чи несвоєчасне лікування атопічного дерматиту в дітей віком може призвести до розвитку серйозних ускладнень, які, своєю чергою, діляться на системні і місцеві. До системних ускладнень належать:
- психологічний розлад;
- кропив'янка;
- бронхіальна астма;
- алергічна форма кон'юнктивіту та риніту;
- розвиток лімфаденопатії – патології, що супроводжується збільшенням лімфовузлів.

До місцевим ускладненняматопічного дерматиту у дітей відносяться:
- ліхеніфікація шкірного покриву;
- розвиток вірусної інфекції(як правило, у пацієнтів виникає герпетичне або папіломатозне ураження);
- кандидоз, дерматофітози та інші грибкові інфекції;
- інфекційне запалення, яке супроводжується піодермією.
Щоб уникнути подібних ускладнень, хворобу потрібно лікувати своєчасно, тому при перших підозрілих симптомах дитини потрібно якнайшвидше показати лікарю.
Заходи профілактики
Щоб дитина надалі не стикалася з неприємними симптомами атопічного дерматиту, потрібно дотримуватись наступних рекомендацій:
- провітрюйте дитячу кімнату, підтримуйте у ній прохолодний клімат;
- регулярно гуляйте з дитиною на свіжому повітрі, бажано не міськими вулицями, а на природі;
- дотримуйтесь питний режим, особливо у літній період;
- стежте за раціоном малюка - він повинен містити достатню кількість поживних речовин;
- не перестарайтеся з гігієною. Занадто часті ванні процедури можуть зашкодити шкірі малюка, порушивши її захисний ліпідний бар'єр;
- купуйте одяг виключно з натуральних матеріалів, який зручний і не сковує рухів. фахівці рекомендують надавати перевагу виробам з бавовни;
- використовуйте лише «дитячий» порошок для прання.

Атопічний дерматит у дітей– це серйозне захворюванняшкіри, що потребує підвищеної уваги. Хвороба здатна періодично зникати, а потім з'являтися знову, тому тільки своєчасна терапія та виконання профілактичних заходів дозволить позбутися дерматиту назавжди.