आरोही थ्रोम्बोफ्लिबिटिस को सबसे अधिक माना जाता है खतरनाक रूपरोग, यह रक्त के थक्के के आकार में तेजी से वृद्धि की विशेषता है। पैथोलॉजिकल स्थिति सफ़ीनस नस में एक सूजन प्रक्रिया के साथ होती है, जिसके परिणामस्वरूप शिरापरक लुमेन में रुकावट होती है और रक्त प्रवाह में बदलाव होता है।
रोग का कारण वैरिकोज वेन्स है। तीव्र थ्रोम्बोफ्लिबिटिस का पता तब चलता है जब रोग बड़े पैमाने पर बढ़ता है सेफीनस नसवंक्षण परतों तक. लक्षणों में निचले छोरों में दर्द, निचले पैर में परिपूर्णता की भावना, हाइपरिमिया शामिल हैं त्वचाप्रभावित रक्त वाहिका के ऊपर.
मरीजों को अक्सर पैरों में सूजन, घनी और दर्दनाक डोरियाँ, सामान्य अस्वस्थता और शरीर के तापमान में 39 डिग्री या उससे अधिक की वृद्धि का अनुभव होता है। जब कोई बीमारी होती है, तो उसके लिए पूर्व शर्तें घातक परिणाम, इस कारण से, किसी बीमारी का पहला संदेह होने पर, आपको चिकित्सा सहायता लेने की आवश्यकता है।
आरोही थ्रोम्बोफ्लिबिटिस क्या है?
जब सूजन सतही शिरा से गहरी शिराओं की ओर बढ़ती है, तो रक्त के थक्के के टूटने और रक्तप्रवाह के माध्यम से आगे बढ़ने का जोखिम होता है। यह घटना थ्रोम्बोएम्बोलिज्म को भड़काती है फुफ्फुसीय धमनी. थ्रोम्बस निचली नसों से कमर क्षेत्र और ऊपर की ओर बढ़ता है।
यह रोग आमतौर पर पैरों की रक्त वाहिकाओं को प्रभावित करता है; लगभग 85% मामले वैरिकाज़ नसों के कारण होते हैं। वैरिकाज़ नसों की अवस्था और गंभीरता के आधार पर, डॉक्टर थ्रोम्बोफ्लिबिटिस की डिग्री निर्धारित करता है।
नकारात्मक कारकों के हानिकारक प्रभावों के परिणामस्वरूप स्वास्थ्य समस्याएं विकसित होती हैं, जिनमें सबसे आम हैं रक्त का थक्का जमना और रक्त प्रवाह धीमा होना।
अन्य कारणों का उल्लेख किया जाना चाहिए:
- बड़ी मात्रा में शराब पीने की आदत, बुरी आदतें;
- आसीन जीवन शैली;
- पिछले ऑपरेशन;
- ऑन्कोलॉजिकल रोग;
- प्रसवोत्तर अवधि.
उपरोक्त के अलावा, हार्मोनल के दीर्घकालिक उपयोग से विकृति उत्पन्न होती है गर्भनिरोधक औषधियाँ, संक्रामक रोग।
आरोही थ्रोम्बोफ्लिबिटिस को प्रभावित शिरापरक वाहिका के प्रकार के आधार पर विभाजित किया गया है। यह डीप वेसल थ्रोम्बोसिस, सैफेनस वेन थ्रोम्बोफ्लेबिटिस हो सकता है निचले अंग.
तीव्र पाठ्यक्रमसैफनस नस के आरोही थ्रोम्बोफ्लेबिटिस के साथ समय पर निदानउपचार के प्रति अच्छी प्रतिक्रिया देता है। जैसे-जैसे बीमारी बढ़ती है, रक्त का थक्का फुफ्फुसीय या फुफ्फुसीय तक चला जाता है ऊरु धमनी.
डॉक्टरों का कहना है कि कुछ लोगों में पैरों के आरोही थ्रोम्बोफ्लेबिटिस विकसित होने की संभावना होती है और उनमें इस बीमारी की संभावना काफी अधिक होती है। इस प्रकार, जोखिम समूह में वे मरीज़ शामिल हैं कब कामजबूर:
- अपने पैरों पर खड़े हो जाओ;
- थोड़ा हिलो;
- सर्जरी के बाद बिस्तर पर लेटें।
ग्रेट सफ़ीनस नस के घनास्त्रता का निदान वैरिकाज़ नसों, अधिक वजन, हाइपरहोमोसिस्टीनीमिया और एंटीफॉस्फोलिपिड सिंड्रोम वाले लोगों के लिए किया जाता है।
पीठ में यह समूहइसमें गतिहीन जीवन शैली जीने वाले लोग शामिल हैं।
तीव्र प्रकार का रोग
आरोही थ्रोम्बोफ्लिबिटिस का तीव्र कोर्स बन जाएगा खतरनाक जटिलता वैरिकाज - वेंसनसों यह स्थिति तेजी से विकास से भरी है सूजन प्रक्रियापैरों की गहरी नसों तक, माइग्रेटिंग थ्रोम्बस, फुफ्फुसीय अन्त: शल्यता की घटना।
थ्रोम्बोफ्लेबिटिस के द्वीप-आरोही रूप की अभिव्यक्ति सामान्य सूजन लक्षण होगी। इनमें सूजन, त्वचा का लाल होना, पैरों में दर्द, घुसपैठ का दिखना, लिम्फैंगाइटिस, लिम्फैडेनाइटिस शामिल हैं।
इस निदान के साथ, रोगी के शरीर का सामान्य तापमान बढ़ जाता है, कभी-कभी थर्मामीटर 40 डिग्री दिखाता है, और बुखार की कमजोरी शुरू हो जाती है। शिरापरक वाहिका के घनास्त्रता के स्थल पर, स्पष्ट सीमाओं के साथ एक घुसपैठ महसूस की जाती है।
बिलकुल शुरूआत में पैथोलॉजिकल प्रक्रियाथ्रोम्बोफ्लिबिटिस केवल एक छोटी सतह को प्रभावित करता है शिरापरक वाहिकाएँ. लेकिन साथ ही, रक्त के थक्के भड़काते हैं:
- रक्त वाहिकाओं की दीवारों का मोटा होना;
- सूजन और जलन;
- दबाने पर दर्द होना।
मुख्य लक्षण प्रभावित पैर की सूजन और रंजकता में मामूली बदलाव होंगे। बिना पर्याप्त उपचाररोग बड़ी सफ़िनस नस को कवर करता है, गहरी ऊरु शिरा को नुकसान होने की संभावना है।
घनास्त्रता का खतरा यह है कि यह क्रोनिक के लिए एक उत्तेजक कारक बन जाता है शिरापरक अपर्याप्तता. यदि सैफनस नस का घनास्त्रता बिगड़ जाता है, तो रोग के बढ़ने का एक विकल्प होता है शुद्ध रूप, जो देर-सबेर निचले अंगों में सेप्सिस का कारण बनेगा। संक्रमण को दबाने के लिए, एंटीबायोटिक दवाओं की बढ़ी हुई खुराक की शुरूआत का संकेत दिया गया है।
रक्त के थक्के के अलग होने और उसकी गति को रोकने के लिए रक्त वाहिकाएं, डॉक्टर सूजन वाले क्षेत्र पर पट्टी बांधते हैं।
यह उपाय अस्थायी है. इसके बाद चिकित्सा प्रदान की जाती है, जिसकी रणनीति व्यक्तिगत आधार पर निर्धारित की जाती है।
उपचार के विकल्प
 स्वास्थ्य समस्याओं को दूर करने के उद्देश्य से किए गए पहले चिकित्सीय उपायों में दर्द को कम करना, सूजन वाली शिरापरक नहर के क्षेत्र में सामान्य तनाव को कम करना और पैरों की सूजन को खत्म करना शामिल है।
स्वास्थ्य समस्याओं को दूर करने के उद्देश्य से किए गए पहले चिकित्सीय उपायों में दर्द को कम करना, सूजन वाली शिरापरक नहर के क्षेत्र में सामान्य तनाव को कम करना और पैरों की सूजन को खत्म करना शामिल है।
सबसे कारगर तरीका है शल्य चिकित्सा 100% सकारात्मक परिणाम प्राप्त करने के लिए सर्जरी ही एकमात्र तरीका होगा। थ्रोम्बोफ्लिबिटिस के इस रूप को खत्म करने के लिए किए जाने वाले हस्तक्षेप को क्रॉसेक्टॉमी कहा जाता है।
ऑपरेशन में बड़ी सैफनस नस और उसकी मुख्य सहायक नदियों को बांधना और काटना शामिल है। हेरफेर के लिए, सर्जन कमर क्षेत्र में एक छोटा सा चीरा लगाता है, और प्रक्रिया के अंत में, कॉस्मेटिक टांके लगाए जाते हैं।
सर्जरी का एक विकल्प डिस्टल थ्रोम्बेक्टोमी हो सकता है, जिसमें:
- कैथेटर का उपयोग करके थक्का हटा दिया जाता है;
- थक्के से गुजरना;
- निचली सीमा से आगे बढ़ें।
में हाल के वर्षथ्रोम्बोफ्लिबिटिस द्वारा जटिल वैरिकाज़ नसों के लिए अधिक व्यापक हस्तक्षेप का अभ्यास किया जाता है।
हालाँकि, बड़ी धमनी के थ्रोम्बोफ्लिबिटिस का भी इलाज किया जा सकता है रूढ़िवादी तरीके. यदि केवल सतही वाहिकाएँ प्रभावित होती हैं, तो सर्जरी के बिना ऐसा करना काफी संभव है। मुख्य शर्त यह है कि उपचार समय पर और पूर्ण रूप से किया जाना चाहिए। इस मामले में, रोगी को निम्नलिखित माध्यमों से उपचार का कोर्स करने की सलाह दी जाती है:
- सूजनरोधी;
- थक्कारोधी.
थेरेपी का एक हिस्सा कसने वाली पट्टियों और संपीड़न स्टॉकिंग्स का उपयोग होगा। बैंडिंग का निचले छोरों की स्थिति पर सकारात्मक प्रभाव पड़ता है और यह रक्त के थक्कों के खिलाफ एक निवारक उपाय बन जाएगा।
पहना हुआ संपीड़न वस्त्रलगातार, इसे रोगी के शरीर की व्यक्तिगत विशेषताओं और रोग की गंभीरता को ध्यान में रखते हुए चुना जाना चाहिए। उत्पाद फार्मेसियों और आर्थोपेडिक सैलून में खरीदे जा सकते हैं।
जब तीव्र रूप बंद हो जाता है, तो उपचार जारी रखा जाना चाहिए, रोगी को फिजियोथेरेप्यूटिक प्रक्रियाओं का एक कोर्स निर्धारित किया जाता है। उसे सोलक्स लैंप, हेपरिन मरहम के साथ आयनोफोरेसिस, यूएचएफ थेरेपी और डायमेट्रिक धाराओं के साथ उपचार से गुजरना होगा।
उपचार के बाद पहले दो महीनों के दौरान, प्रभावित अंगों को इलास्टिक पट्टी से ठीक करने और फ़्लेबोडायनामिक दवाओं के उपयोग का संकेत दिया जाता है।
रोगी की स्थिति में सुधार लाने के उद्देश्य से मुख्य उपचार के बाद, मुख्य बिंदु रोग को बाद में बिगड़ने से रोकना होगा। रोगी को प्रतिदिन चाहिए:
- अपने दैनिक हिस्से का पानी पियें;
- विटामिन और खनिज परिसरों लें;
- चिकित्सीय बुना हुआ कपड़ा पहनें।
लगभग सभी रोगियों को आवश्यकता होगी निरंतर आधार परथक्का-रोधी लें। कुछ मामलों में, डॉक्टर दैनिक दिनचर्या और जीवनशैली के संबंध में सिफारिशें देते हैं। ऐसा होता है कि थ्रोम्बोफ्लिबिटिस के साथ भाप कमरे, सौना या गर्म स्नान करने की सख्त मनाही होती है।
समीक्षाएँ कहती हैं कि वे मौजूद हैं पारंपरिक तरीकेरोग का उपचार. उनकी उच्च दक्षता के बावजूद, आपको उनके बहकावे में नहीं आना चाहिए। व्यंजनों वैकल्पिक चिकित्साके रूप में उपयोग किया जाना चाहिए सहायक विधिऔर फ़्लेबोलॉजिस्ट के साथ समझौते के बाद ही।
आधे मामलों में, अनुपचारित घनास्त्रता पहले तीन महीनों में स्थिति को बढ़ा देती है, इसलिए चिकित्सा का इलाज कर्तव्यनिष्ठा से करना महत्वपूर्ण है। मान लें कि उचित उपचारजोखिम तुरंत घटकर 5% रह जाता है।
अनुपचारित फ़्लेबोथ्रोम्बोसिस 10-20% मामलों में मृत्यु का कारण बन सकता है; समय पर उपचार से मृत्यु दर 10 गुना कम हो जाती है।
रोग के निदान और रोकथाम के तरीके
आरोही थ्रोम्बोफ्लिबिटिस का निदान रक्त के थक्कों की उपस्थिति, उनके स्थान और थक्के की समीपस्थ सीमा को स्थापित करने में मदद करता है। निदान उपायइसमें पैल्पेशन, अल्ट्रासाउंड, शामिल हैं।
यदि शिरापरक नहर में संकुचन का पता लगाया जाता है, तो समीपस्थ दिशा में स्पर्श करने की सिफारिश की जाती है, दूर की सीमा को थ्रोम्बस की सीमा के रूप में लिया जाता है; दर्दनाक बिंदु, और स्वयं घुसपैठ नहीं।
शोध के अनुसार, थ्रोम्बोफ्लिबिटिस के लगभग 60% मामले आवर्ती होते हैं। इस बात की बिल्कुल भी गारंटी नहीं है कि अगली बार बीमारी हावी नहीं होगी।
आरोही थ्रोम्बोफ्लिबिटिस पर विचार किया जाता है खतरनाक बीमारी संचार प्रणाली. इससे छुटकारा पाने के लिए आपको काफी प्रयास करने होंगे:
- समय;
- धन।
इसलिए इसे समय पर पूरा करना जरूरी है निवारक उपाय, रोग प्रक्रिया के विकास के जोखिम को कम करने में मदद करता है।
यदि कोई व्यक्ति जोखिम में है या नहीं चाहता कि बीमारी दोबारा हो, तो उसे फेलोबोलॉजिस्ट की सिफारिशों को सुनने की जरूरत है। आपको एक सक्रिय जीवनशैली अपनानी चाहिए, व्यवस्थित रूप से पैरों का व्यायाम करना चाहिए, अधिक चलना चाहिए और हल्के खेल खेलना चाहिए।
अनेक वैज्ञानिक कार्य, आरोही थ्रोम्बोफ्लेबिटिस रोग के लिए समर्पित विश्वकोश डेटा। लोग बीमारी की प्रकृति और इलाज के तरीकों के बारे में जानना चाहते हैं।
आरोही थ्रोम्बोफ्लिबिटिस रक्त वाहिकाओं की दीवारों का एक घाव है, जहां रक्त के थक्के बनते हैं, जिससे धमनियों और वाहिकाओं में लुमेन अवरुद्ध हो जाता है। अधिकतर, एक बीमारी जो पैरों या शरीर के अन्य हिस्सों में नसों को प्रभावित करती है वह वैरिकाज़ नसों का परिणाम होती है। निदान तब स्थापित किया जाता है जब जांघ या कमर क्षेत्र की सैफेनस नस की बीमारी पैरों की निचली नसों की विकृति से बदल जाती है। जब रोग छोटी सैफनस नस से बड़ी वाहिकाओं में फैलता है, तो रक्त के थक्के के टूटने और हिलने का खतरा होता है, जो फुफ्फुसीय अन्त: शल्यता को भड़काता है। यह विकास विकल्प मृत्यु में समाप्त होता है।
रोग के लक्षण अक्सर स्पष्ट रूप से प्रस्तुत होते हैं और निदान में कठिनाई पैदा नहीं करते हैं।
सामान्य लक्षण:
- जांघ, निचले पैर में परिपूर्णता की भावना की निरंतर उपस्थिति;
- भारीपन की अनुभूति;
- प्रभावित पैर की नस की लंबाई के साथ की त्वचा लाल और सूजी हुई होती है;
- निचले पैर, जांघ में दर्द, हिलने-डुलने पर बढ़ जाता है;
- कमजोरी, लगातार अस्वस्थता की भावना;
- तापमान में वृद्धि.
नैदानिक तस्वीर सैफनस नस की स्थिति, रक्त के थक्कों के स्थान, उनकी संख्या और गतिशीलता से निर्धारित होती है। क्षतिग्रस्त नस के पास स्थित निचले छोरों के ऊतकों में सूजन को महत्व दिया जाता है। लक्षणों और इन कारकों के आधार पर रोग को प्रकार और रूपों में विभाजित किया गया है। आरोही थ्रोम्बोफ्लिबिटिस अक्सर नस के साथ स्पष्ट रूप से प्रस्तुत किया जाता है और छोटे क्षेत्रों में दिखाई दे सकता है। बड़ी सफ़िनस नस में विकसित होने वाली बीमारी को खतरनाक माना जाता है। रक्त के थक्के के किसी गहरे बर्तन में चले जाने की उच्च संभावना है, उदाहरण के लिए, जांघ क्षेत्र में। जोखिम दिखाई देता है फुफ्फुसीय अंतःशल्यता.
ऐसी संवहनी क्षति के साथ, निचले छोरों की सूजन शायद ही कभी प्रकट होती है। स्पर्श करने पर, प्रभावित क्षेत्र में एक घनी रस्सी जैसी घुसपैठ महसूस होती है, जिससे निर्माण होता है दर्दनाक संवेदनाएँ. निदान करते समय, नस में रक्त के थक्के की उपस्थिति और उसके सटीक स्थान का निर्धारण करना महत्वपूर्ण है।
यह बीमारी जीवन के लिए खतरा पैदा करती है, इसलिए समय रहते इलाज कराना जरूरी है। चिकित्सा देखभालएक फ़ेबोलॉजिस्ट के लिए। वे बीमारी से निपटने और समय पर जटिलताओं को रोकने में मदद करेंगे।
रिसाव का तीव्र रूप
तीव्र आरोही थ्रोम्बोफ्लिबिटिस वैरिकाज़ नसों का एक जटिल परिणाम है। बीमारी के इस रूप से मृत्यु का खतरा होता है - यह नस में देखा जाता है, छोटी सैफनस नस से रोग तेजी से जांघ की गहरी नस तक चला जाता है। इससे फुफ्फुसीय धमनी के क्षतिग्रस्त होने का खतरा होता है।
लक्षण तीव्र रूपआरोही थ्रोम्बोफ्लिबिटिस:
- लक्षण, नसों की सूजन - सूजन, लालिमा, दर्द, हाइपरमिया, लिम्फैंगाइटिस, निचले छोरों की प्रभावित नसों में घुसपैठ।
- लगातार कमजोरी, बार-बार अस्वस्थता महसूस होना।
- प्रभावित नस के पास नाल के रूप में घुसपैठ की उपस्थिति महसूस होती है।
- शरीर का तापमान बढ़ना.
जोखिम समूह
ऐसे लोग होते हैं जिनमें आरोही निचले अंग विकसित होने की संभावना होती है। उनमें बीमारी विकसित होने का खतरा अधिक होता है।
- जो लोग ज्यादातर समय बैठे रहते हैं।
- लोग बिस्तर पर लेटने को मजबूर हैं लंबे समय तकसर्जरी के बाद.
- वैरिकाज़ नसों वाले लोग.
- हाइपरहोमोसिस्टोइनमिया, एंटीफॉस्फोलिपिड सिंड्रोम से पीड़ित लोग।
- गर्भवती महिलाएं, विशेषकर प्रसव के दौरान।
- अधिक वजन वाले लोग.
- बुजुर्ग लोग जो गतिहीन जीवन शैली पसंद करते हैं।
यदि कोई व्यक्ति खुद को सूची में पाता है, तो उसे अपनी नसों की स्थिति पर बारीकी से ध्यान देना चाहिए और अपनी जीवनशैली में समायोजन करना चाहिए।
उपचार के बुनियादी सिद्धांत
सैफनस नस के आरोही थ्रोम्बोफ्लिबिटिस की पहली अभिव्यक्तियों पर, आपको संपर्क करना चाहिए चिकित्सा संस्थान- डॉक्टर निदान करेंगे और उपचार लिखेंगे। बीमारी के खिलाफ लड़ाई जारी है:
- रूढ़िवादी तरीके से;
- सर्जिकल हस्तक्षेप.
कभी-कभी निचले छोरों की नसों के थ्रोम्बोफ्लिबिटिस के जटिल उपचार की सलाह दी जाती है।
चिकित्सा के बुनियादी सिद्धांत
बीमारी से मौलिक रूप से निपटने का एकमात्र तरीका सर्जरी है। ऑपरेशन के लिए धन्यवाद, बीमारी के विकास को रोकना और पुनरावृत्ति को रोकना संभव है। निचले छोरों की स्थायी नसों की विकृति के मामले में, यह प्रभावी है रूढ़िवादी उपचार. यदि बड़ी या छोटी सैफनस नस क्षतिग्रस्त हो जाती है, तो एक ऑपरेशन निर्धारित किया जाता है, जितनी जल्दी हो सके किया जाता है। लक्ष्य घाव को गहरी नसों, विशेषकर जांघों तक फैलने से रोकना है।
आरोही थ्रोम्बोफ्लिबिटिस का उपचार जटिल है।
- रोग का निदान करने के बाद, रोगी को बिस्तर पर आराम के साथ अस्पताल में रखा जाता है।
- पैर लगातार ऊँची अवस्था में।
- रक्त के थक्के को सुरक्षित करने के लिए एक इलास्टिक पट्टी का उपयोग किया जाता है।
- एंटीकोआगुलंट्स और फ़्लेबोटोनिक्स निर्धारित हैं।
- सूजन-रोधी दवा चिकित्सा का एक कोर्स निर्धारित है।
- हेपरिन के साथ मलहम और जैल का उपयोग करके स्थानीय चिकित्सा की जाती है।
- कभी-कभी उपचार में यूएचएफ थेरेपी का एक कोर्स शामिल होता है।
बड़ी सफ़ीन नस की विकृति के मामले में, जब थक्का जांघ के मध्य के ऊपर स्थित होता है, या छोटी सफ़ीन नस को नुकसान होने की स्थिति में, सर्जरी के रूप में उपचार निर्धारित किया जाता है।
रोग के तीव्र रूपों का उपचार
निम्नलिखित कारक रोग के तीव्र रूप के उपचार को प्रभावित करते हैं:
- निचले छोरों के जहाजों की स्थिति;
- थ्रोम्बस का स्थान;
- प्रभावित नसों का स्थान.
दवा और स्थानीय चिकित्सा के साथ रूढ़िवादी उपचार, अक्सर अस्पताल में उपयोग किया जाता है।
स्थानीय चिकित्सा में शामिल हैं:
- हेपरिन युक्त मलहम का उपयोग।
- अर्ध-अल्कोहल, ठंडा संपीड़न।
- एक लोचदार पट्टी के साथ निर्धारण.
- रक्त परिसंचरण को स्थिर करने वाली दवाएं लेना।
- अवरोधक लेना।
- दर्दनाशक दवाइयाँ.
सूजन के तीव्र रूप से राहत के बाद, फिजियोथेरेपी का उपयोग करके उपचार जारी रखा जाता है। यूएचएफ थेरेपी, सोलक्स लैंप के साथ उपचार, डायमेट्रिक करंट थेरेपी और हेपरिन के साथ आयनोफोरेसिस का उपयोग किया जाता है। चिकित्सा के बाद पहले दो महीनों में, एक लोचदार पट्टी के साथ प्रभावित नस के क्षेत्र में निचले छोरों को ठीक करना और फ़्लेबोडायनामिक दवाओं का प्रशासन निर्धारित किया जाता है।
ऑपरेशन निम्नलिखित मामलों में किया जाता है:
- थ्रोम्बस का विघटन.
- फुफ्फुसीय अन्त: शल्यता विकसित होने का जोखिम।
- जांघ के मध्य भाग के ऊपर स्थित थ्रोम्बस के साथ बड़ी, छोटी सैफनस नस के तीव्र रूप को नुकसान।
थ्रोम्बस को हटाने के लिए, थ्रोम्बस के स्थान के ऊपर पोत की दीवार को गर्म करने के आधार पर, लेजर विस्मृति का अक्सर उपयोग किया जाता है। एक क्रॉसेक्टॉमी ऑपरेशन किया जाता है - गहरे में संक्रमण के बिंदु पर सतही पोत का बंधन, के तहत किया जाता है स्थानीय संज्ञाहरण.
निवारक उपाय
आरोही थ्रोम्बोफ्लिबिटिस विकसित होने के जोखिम वाले लोगों को फ़ेबोलॉजिस्ट की सिफारिशों को सुनना चाहिए:
- सक्रिय जीवन जियें।
- नियमित रूप से निचले छोरों के लिए व्यायाम का एक सेट करें, जो शिरापरक रोग के विकास के लिए निवारक उपाय हैं।
- ज्यादा चलना।
- संवहनी स्वर बनाए रखें - विटामिन पेय पिएं, उदाहरण के लिए, क्रैनबेरी जूस, सेंट जॉन पौधा टिंचर।
- बहुत देर तक एक ही स्थिति में खड़े न रहें।
- स्नान और सौना के चक्कर में न पड़ें।
- शरीर को निर्जलीकरण के संपर्क में न आने दें।
- ऊँची एड़ी के बिना, आरामदायक जूते चुनें।
- आर्थोपेडिक इनसोल का प्रयोग करें।
- अपने आराम को लेटने की स्थिति में व्यवस्थित करें, अपने पैरों को थोड़ा ऊपर उठाकर।
- संपीड़न वस्त्र पहनें।
आरोही थ्रोम्बोफ्लिबिटिस सबसे खतरनाक प्रकार की विकृति है, जो थ्रोम्बस के आकार में तेजी से वृद्धि के साथ-साथ सैफनस नस में एक सूजन प्रक्रिया द्वारा दर्शाया जाता है। नतीजतन, शिरापरक लुमेन अवरुद्ध हो जाता है और पैथोलॉजिकल परिवर्तनखून का दौरा
अक्सर, पैथोलॉजी एक जटिल प्रकार की वैरिकाज़ नसों से शुरू होती है। तीव्र आरोही थ्रोम्बोफ्लिबिटिस का निदान तब किया जाता है जब थ्रोम्बोफ्लिबिटिस महान सफ़ीनस नस के क्षेत्र से, जो निचले पैर पर स्थित होता है, वंक्षण सिलवटों की ओर ऊपर की ओर बढ़ता है।
द्वीप-आरोही थ्रोम्बोफ्लिबिटिस क्या है?
जब सूजन प्रक्रिया सतही से गहरी नस तक जाती है, तो रक्त के थक्के के टूटने और हिलने का खतरा होता है, जो फुफ्फुसीय अन्त: शल्यता का कारण बन सकता है। इस प्रकार, रक्त का थक्का बड़ी सैफनस नस के निचले हिस्से से कमर के क्षेत्र और उससे आगे तक चला जाता है।

ध्यान! यह स्थिति वैरिकाज़ नसों के उन्नत चरण के कारण होती है।
रोग संबंधी स्थिति के कारण
यह रोग संबंधी स्थिति अक्सर निचले छोरों की रक्त वाहिकाओं को प्रभावित करती है, और लगभग 85% नैदानिक मामले वैरिकाज़ नसों की पृष्ठभूमि पर होते हैं। वैरिकाज़ नसों की गंभीरता के आधार पर, थ्रोम्बोफ्लिबिटिस की गंभीरता को मापा जाता है।

यह स्थिति कई कारकों के प्रभाव के कारण विकसित हो सकती है, जिनमें से सबसे आम निम्नलिखित हैं:
- रक्त का थक्का जमना शारीरिक रूप से सही स्तर से ऊपर है;
- रक्त प्रवाह सामान्य से धीमा है;
- , और नशीली दवाओं की लत;
- अपर्याप्त सक्रिय जीवनशैली;
- पिछले सर्जिकल हस्तक्षेप;
- प्रसवोत्तर अवधि;
- ऑन्कोलॉजिकल रोग;
- हार्मोनल गर्भ निरोधकों का दीर्घकालिक उपयोग।
उपरोक्त के अतिरिक्त, विकृति विज्ञान को भी उकसाया जा सकता है संक्रामक रोग. आरोही थ्रोम्बोफ्लिबिटिस को प्रभावित शिरापरक वाहिका के प्रकार के आधार पर विभाजित किया जाता है - गहरी सफ़ीन नस का घनास्त्रता और सतही वाहिकाओं का घनास्त्रता।

यदि समय पर पता चल जाए तो ग्रेट सफ़ीनस नस के तीव्र आरोही थ्रोम्बोफ्लेबिटिस का इलाज किया जा सकता है। दूसरे प्रकार में जटिलताओं का खतरा अधिक होता है, क्योंकि रक्त का थक्का ऊरु या फुफ्फुसीय धमनी में जा सकता है।
आरोही थ्रोम्बोफ्लिबिटिस के लक्षणात्मक अभिव्यक्तियाँ
आरोही प्रकार के थ्रोम्बोफ्लिबिटिस की मुख्य लक्षणात्मक अभिव्यक्तियाँ निम्नलिखित नकारात्मक स्थितियाँ हैं:
- निचले छोरों की व्यथा;
- निचले पैर क्षेत्र में परिपूर्णता की भावना;
- प्रभावित शिरापरक वाहिका के साथ त्वचा की लाली;
- सैफनस नस के साथ दर्द;
- निचले छोरों की सूजन में वृद्धि;
- घना दर्दनाक नाल;
- समग्र शरीर के तापमान में वृद्धि;
- सामान्य अस्वस्थता और कमजोरी.
जब आरोही प्रकार का थ्रोम्बोफ्लिबिटिस होता है, तो मानव जीवन के लिए एक गंभीर खतरा पैदा हो जाता है, और इस कारण से, जब पहला संदेह पैदा होता है, तो आपको तुरंत चिकित्सा सहायता लेनी चाहिए।

केवल एक डॉक्टर ही निदान के बाद सहायता प्रदान करने की विधि निर्धारित करने में सक्षम होगा।
तीव्र आरोही थ्रोम्बोफ्लिबिटिस
तीव्र आरोही थ्रोम्बोफ्लिबिटिस एक काफी सामान्य जटिलता है। यह पैथोलॉजिकल स्थिति बेहद खतरनाक है, क्योंकि निचले छोरों की गहरी शिरा वाहिकाओं में सूजन प्रक्रिया के तेजी से फैलने, फ्लोटिंग थ्रोम्बस की घटना और आगे फुफ्फुसीय अन्त: शल्यता का खतरा होता है।

तीव्र प्रकार के आरोही थ्रोम्बोफ्लिबिटिस की मुख्य लक्षणात्मक अभिव्यक्तियाँ शरीर की निम्नलिखित नकारात्मक प्रतिक्रियाएँ हैं:
- लक्षण जो सामान्य सूजन प्रकृति के होते हैं, जैसे: हाइपरिमिया, सूजन, दर्द, थ्रोम्बोस्ड शिरापरक वाहिकाओं में घुसपैठ, लिम्फैडेनाइटिस, लिम्फैंगाइटिस।
- सामान्य शरीर के तापमान में 39̊̊ और कुछ मामलों में 40̊C तक की वृद्धि।
- सामान्य कमजोरी और अस्वस्थता बुखार की विशेषता है।
- थ्रोम्बोस्ड शिरापरक वाहिका के क्षेत्र में, घुसपैठ आसानी से महसूस की जा सकती है और इसकी स्पष्ट सीमाएँ होती हैं।
यदि ऐसे लक्षण होते हैं, तो आपको योग्य चिकित्सा सहायता के लिए किसी विशेषज्ञ से परामर्श लेना चाहिए। इस लेख का वीडियो पाठक को पैथोलॉजी के प्रकट होने के मुख्य कारणों से परिचित कराएगा।
रोग प्रक्रिया का कोर्स और संभावित जटिलताएँ
प्रारंभिक चरण में, यह केवल छोटी सतही शिरापरक वाहिकाओं से संबंधित है। इस मामले में, छोटे रक्त के थक्के संघनन को भड़काते हैं संवहनी दीवारेंनसें और उनकी सूजन.

इस स्तर पर मुख्य रोगसूचक अभिव्यक्तियाँ प्रभावित अंग की सूजन और उसके रंजकता में परिवर्तन हैं। पैथोलॉजिकल प्रक्रिया की प्रगति और इसके महान सैफेनस नस में संक्रमण के साथ, रक्त के थक्कों के कमर के क्षेत्र में जाने या रक्त के थक्के के गहरी ऊरु शिरा में जाने की संभावना होती है, जो एक बेहद खतरनाक घटना है।
अधिकांश भाग के लिए निचले छोरों के बड़े चमड़े के नीचे के शिरापरक पोत का घनास्त्रता पुरानी शिरापरक अपर्याप्तता के विकास में एक उत्तेजक कारक बन जाता है। साथ ही, जैसे-जैसे पैथोलॉजी बढ़ती है, पैथोलॉजी का शुद्ध प्रकृति के घनास्त्रता में बदलना संभव है, जिससे निचले छोरों के सेप्सिस का विकास होता है। इस विकल्प में, रोगी को एंटीबायोटिक दवाओं की बढ़ी हुई खुराक देकर बचाया जाता है, जिससे संक्रमण को दबा दिया जाना चाहिए।
महत्वपूर्ण! रक्त के थक्के को टूटने और वाहिकाओं के माध्यम से आगे बढ़ने से रोकने के लिए, रोगी को सूजन प्रक्रिया वाले क्षेत्र में पट्टी बांधी जाती है। यह एक अस्थायी उपाय है जिसके लिए बाद में उपचार की आवश्यकता होती है।

परिणामी रोग संबंधी स्थिति को खत्म करने के उद्देश्य से पहले चिकित्सीय उपायों के बाद, रोगी को महत्वपूर्ण राहत महसूस होती है, जिसे निम्नानुसार व्यक्त किया गया है:
- दर्द की तीव्रता को कम करना;
- सूजन वाली शिरापरक नहर के क्षेत्र में समग्र तनाव कम हो जाता है;
- अंग की सूजन में कमी आती है।
अधिकांश प्रभावी तकनीकइलाज आरोही घनास्त्रतानिचले छोरों की शिरापरक वाहिकाएँ रक्त के थक्कों को हटाने के उद्देश्य से एक शल्य चिकित्सा प्रक्रिया है। यदि रक्त का थक्का टूटने की अधिक संभावना है, तो सर्जरी ही एकमात्र उपचार विकल्प है जो सकारात्मक परिणाम दे सकता है। बड़ी धमनी का थ्रोम्बोफ्लिबिटिस रूढ़िवादी तरीकों का उपयोग करके उपचार की संभावना को बाहर करता है।

जब सतही वाहिकाएं प्रभावित होती हैं, तो सर्जिकल हस्तक्षेप के बिना करना संभव है - मुख्य बात यह है कि चिकित्सा समय पर हो।
यदि सतही नसों के आरोही थ्रोम्बोफ्लिबिटिस का निदान किया जाता है, तो उपचार के पाठ्यक्रम में संपीड़न स्टॉकिंग्स, मलहम, साथ ही दवाओं के कुछ समूहों के इंजेक्शन का उपयोग शामिल है:
- वेनोटोनिक्स;
- विरोधी भड़काऊ दवाएं;
- थक्कारोधी.
संकुचन पट्टियों का भी लाभकारी प्रभाव होता है और आरोही घनास्त्रता के विकास की संभावना को रोकता है। इन उत्पादों को एक महीने तक पहनना चाहिए। फोटो में इसी तरह का बुना हुआ कपड़ा दिखाया गया है। ऐसे उत्पादों की कीमत निर्माता के आधार पर काफी भिन्न हो सकती है।
मुख्य चिकित्सा के बाद, जिसका उद्देश्य व्यक्ति की स्थिति में सुधार करना है, यह अत्यंत है महत्वपूर्ण बिंदुवह रोकथाम है जो एक व्यक्ति स्वतंत्र रूप से करता है - विकृति विज्ञान की पुनरावृत्ति की संभावना को खत्म करने के लिए। निर्देश अनुशंसा करते हैं कि मरीज़ नियमों का पूरी तरह से पालन करें स्वस्थ छविज़िंदगी।
उपचार कर रहे विशेषज्ञ की सलाह के अनुसार रोगी को निम्नलिखित उपाय करने चाहिए:
- उपभोग करना दैनिक मानदंडपानी;
- पर्याप्त मात्रा में विटामिन का सेवन करें;
- लोचदार बुना हुआ कपड़ा पहनें.
अधिकांश रोगियों को नियमित रूप से एंटीकोआगुलंट्स लेने की भी आवश्यकता होती है। कुछ मामलों में, स्टीम रूम में जाना और स्नान करना वर्जित हो सकता है।
पैथोलॉजी का निदान
आरोही थ्रोम्बोफ्लिबिटिस का निदान तीव्र स्वभावग्रेट सैफेनस नस को न केवल थ्रोम्बस की उपस्थिति और उसके स्थान को प्रकट करना चाहिए, बल्कि रक्त के थक्के की समीपस्थ सीमा भी निर्धारित करनी चाहिए।

नैदानिक उपायों में डॉक्टर के निम्नलिखित मानक कार्य शामिल हैं:
- यदि शिरापरक नहर में एक संघनन का पता लगाया जाता है, तो समीपस्थ दिशा में पूरी तरह से तालमेल करना आवश्यक है और घुसपैठ को नहीं, बल्कि थ्रोम्बस की सीमा के रूप में सबसे दूर के दर्दनाक बिंदु को लेना चाहिए।
- जांघ के मध्य तीसरे भाग से शुरू करते हुए, थ्रोम्बोसिस को एम्बोलिक खतरनाक मानना आवश्यक है, क्योंकि इसकी वास्तविक सीमाएँ 10 सेमी या उससे अधिक समीपस्थ होती हैं।
- जब रक्त का थक्का जांघ के मध्य तीसरे से ऊपर स्थित होता है, तो सेफेनोफेमोरल एनास्टोमोसिस से परे रक्त के थक्के के मार्ग को बाहर करने के लिए एक निश्चित अध्ययन की आवश्यकता होती है।
- अल्ट्रासाउंड एंजियोस्कैनिंग, अन्यथा - डुप्लेक्स स्कैनिंग, जो स्क्रीनिंग टेस्ट के रूप में कार्य करता है।
नैदानिक अध्ययनों के अनुसार, 60% से अधिक मामलों में, थ्रोम्बोफ्लेबिटिस आवर्ती होता है। साथ ही, यह गारंटी देना असंभव है कि थ्रोम्बोफ्लिबिटिस की अगली घटना आरोही प्रकार का अधिग्रहण नहीं करेगी।
आरोही प्रकार के थ्रोम्बोफ्लिबिटिस का उपचार
आरोही रूप के थ्रोम्बोफ्लिबिटिस के प्रारंभिक रोगसूचक अभिव्यक्तियों के साथ, आपको पेशेवर मदद लेने की आवश्यकता है, क्योंकि रोग प्रक्रिया की अनदेखी करने से इसका कारण बन सकता है जीवन के लिए खतराराज्य. आरोही थ्रोम्बोफ्लिबिटिस का इलाज इसके साथ किया जाता है: रूढ़िवादी चिकित्साऔर सर्जरी के उपयोग के साथ
आरोही प्रकार के थ्रोम्बोफ्लिबिटिस के उपचार के रूढ़िवादी तरीकों का उद्देश्य मुख्य रूप से सूजन प्रक्रिया को रोकना और शिरा घनास्त्रता के प्रसार को रोकना है। फ़्लेबोलॉजिस्ट व्यक्तिगत रूप से दवाओं का चयन करता है संपीड़न होज़रीआरोही प्रकृति के थ्रोम्बोफ्लिबिटिस के उपचार के लिए।
रूढ़िवादी उपचार विधियों का उपयोग केवल उन मामलों में किया जा सकता है जहां सूजन प्रक्रिया के गहरे शिरापरक चैनलों तक फैलने का कोई खतरा नहीं है और जब सूजन केवल निचले पैर के भीतर ही स्थानीय होती है। यदि सूजन प्रक्रिया के गहरे शिरापरक वाहिकाओं तक फैलने की न्यूनतम संभावना है, तो आरोही प्रकृति के तीव्र थ्रोम्बोफ्लिबिटिस के लिए तत्काल सर्जिकल हस्तक्षेप की आवश्यकता होती है।

महत्वपूर्ण! तीव्र आरोही थ्रोम्बोफ्लिबिटिस के निदान वाले रोगियों के लिए, विशेषज्ञ तुरंत बाद अनिर्धारित ऑपरेशन करते हैं अल्ट्रासाउंड जांचशिरापरक वाहिकाएँ. आरोही थ्रोम्बोफ्लिबिटिस के लिए शल्य चिकित्सा उपचार की मुख्य विधि क्रॉसेक्टॉमी है।
क्रॉसेक्टॉमी एक सर्जिकल हस्तक्षेप है जिसके दौरान बड़े सफ़ीन शिरापरक पोत और इसकी मुख्य सहायक नदियों का बंधन और दमन उस क्षेत्र में किया जाता है जहां नस गहराई में बहती है ऊरु शिराएँ. ऐसी सर्जिकल प्रक्रिया को करने के लिए वंक्षण तह के क्षेत्र में एक छोटा चीरा लगाया जाता है। प्रक्रिया पूरी होने के बाद, निशान को यथासंभव कम ध्यान देने योग्य बनाने के लिए कॉस्मेटिक टांके लगाए जाते हैं।
निवारक उपाय
तीव्र आरोही थ्रोम्बोफ्लिबिटिस को खतरनाक माना जाता है पैथोलॉजिकल स्थितियाँसंचार प्रणाली। इस बीमारी से छुटकारा पाने के लिए बहुत समय और प्रयास की आवश्यकता होती है। इस कारण से, जो मरीज़ इस तरह की विकृति से ग्रस्त हैं, उन्हें विकास की संभावना को कम करने में मदद करने के लिए निवारक उपाय करने की आवश्यकता होती है द्वीप-आरोही थ्रोम्बोफ्लिबिटिसनिचले छोरों की शिरापरक वाहिकाएँ।
तीव्र थ्रोम्बोफ्लिबिटिस के लिए मुख्य निवारक उपाय निम्नलिखित सिफारिशें हैं, जिनकी चर्चा तालिका में की गई है।
| द्वीप-आरोही थ्रोम्बोफ्लेबिटिस के विकास को कैसे रोकें | ||
| सलाह | विवरण | विशेषता फोटो |
| सक्रिय जीवनशैली | वैरिकाज़ नसों का विकास और, परिणामस्वरूप, थ्रोम्बोफ्लिबिटिस अक्सर शारीरिक निष्क्रियता से जुड़ा होता है। |
|
| नियमित प्रशिक्षण | रोगी को लाभ होगा सुबह के अभ्यास, फिटनेस, जॉगिंग। नॉर्डिक घूमना और पूल में तैरना निर्विवाद लाभ लाएगा। |
|
| आराम करते समय सही स्थिति | निचले अंग अक्सर "थक जाते हैं", इसलिए आराम करते समय उन्हें अधिकतम आराम प्रदान करना महत्वपूर्ण है, ऐसा करने के लिए उन्हें शरीर के अन्य हिस्सों की तुलना में थोड़ा ऊंचा उठाया जाना चाहिए; |
|
| पीने का शासन | मानव शरीर सबका भरण-पोषण करता है आवश्यक कार्यपानी की जरूरत है. एक स्वस्थ व्यक्ति के लिएआपको कम से कम 2 लीटर शुद्ध का सेवन करना चाहिए पेय जल. गौरतलब है कि किडनी की समस्या वाले मरीजों के लिए मानदंड कुछ अलग हैं। |
|
संतुलित आहार की बुनियादी बातों का पालन करना भी आवश्यक है, जिसमें अधिक सब्जियों और फलों का सेवन करना, साथ ही तले हुए, स्मोक्ड, अत्यधिक नमकीन और मसालेदार भोजन से परहेज करना शामिल है।
पैथोलॉजी की पुनरावृत्ति से बचने के लिए, लगातार संपीड़न मोज़ा पहनना आवश्यक है, साथ ही एंटीकोआगुलंट्स और विटामिन-खनिज परिसरों को लेना आवश्यक है।
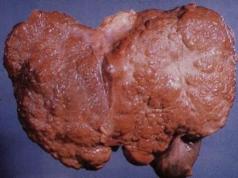
निचले छोरों की सफ़ीन नसों का थ्रोम्बोफ्लेबिटिस या सतही थ्रोम्बोफ्लेबिटिस एक ऐसी बीमारी है जिसमें सफ़िनस नसों के लुमेन में रक्त के थक्के दिखाई देते हैं। चूंकि नसें त्वचा के करीब स्थित होती हैं, इसलिए यह घटना सूजन के साथ होती है - त्वचा की लालिमा, दर्द, स्थानीय सूजन।
वास्तव में, सैफेनस वेन थ्रोम्बोफ्लेबिटिस एक "डबल" बीमारी है। क्योंकि, सबसे पहले, शिरापरक दीवारें स्वयं सूज जाती हैं। और दूसरी बात, नस में खून का थक्का बन जाता है - थ्रोम्बस।
अधिकांश मामलों में सतही थ्रोम्बोफ्लिबिटिस स्वयं प्रकट होता है गंभीर बीमारी. अधिक बार, बड़ी (और/या छोटी) सैफनस नस की वैरिकाज़-रूपांतरित सहायक नदियाँ, साथ ही छिद्रित नसें, घनास्त्र हो जाती हैं।
महत्वपूर्ण! यदि उपचार न किया जाए, तो घनास्त्रता सबसे बड़ी (छोटी) सैफनस नस तक और आगे गहरी नसों तक फैल जाती है।
सतही नसों के थ्रोम्बोफ्लिबिटिस के कारण
किसी भी घनास्त्रता का कारण तीन कारकों का संयोजन है:
- नस के विन्यास में परिवर्तन (उदाहरण के लिए, वैरिकाज़ परिवर्तन) और, परिणामस्वरूप, पोत के लुमेन में रक्त का "घूमना";
- रक्त का "गाढ़ा होना" - घनास्त्रता की प्रवृत्ति (वंशानुगत या अधिग्रहित);
- नस की दीवार को नुकसान (इंजेक्शन, आघात, आदि)।
मुख्य और सबसे अधिक सामान्य कारणसतही थ्रोम्बोफ्लिबिटिस की घटना को वैरिकाज़ नसें माना जाता है।इसके अलावा, सबसे आम जोखिम कारक हैं:
- आनुवंशिक प्रवृत्ति;
- गर्भावस्था और प्रसव;
- मोटापा, शारीरिक निष्क्रियता;
- अंतःस्रावी और ऑन्कोलॉजिकल रोग।
सतही थ्रोम्बोफ्लिबिटिस: लक्षण और अभिव्यक्तियाँ
पर शुरुआती अवस्थानिचले छोरों का सतही थ्रोम्बोफ्लिबिटिस अपनी अभिव्यक्तियों में बहुत ध्यान देने योग्य नहीं हो सकता है। त्वचा की हल्की लालिमा, जलन, हल्की सूजन - कई मरीज़ इन सब पर ध्यान ही नहीं देते। लेकिन नैदानिक तस्वीर बहुत तेज़ी से बदलती है, और सतही नसों के थ्रोम्बोफ्लिबिटिस के लक्षण ध्यान देने योग्य और बहुत असुविधाजनक हो जाते हैं:
- शिरा में "नोड्यूल्स" और संकुचन की उपस्थिति;
- सूजन;
- तीव्र दर्द;
- तापमान में स्थानीय वृद्धि;
- सूजन वाली नस के क्षेत्र में त्वचा के रंग में बदलाव।
सतही थ्रोम्बोफ्लिबिटिस का उपचार
सतही नसों के थ्रोम्बोफ्लिबिटिस के उपचार के लिए उपयोग किया जाता है विभिन्न तकनीकेंऔर उनके संयोजन.
अधिक बार यह रूढ़िवादी उपचार हो सकता है:
- संपीड़न चिकित्सा - पहनना संपीड़न मोजा, विशेष लोचदार बैंडिंग;
- गैर-स्टेरायडल विरोधी भड़काऊ और दर्द निवारक दवाएं लेना;
- स्थानीय रूप से, सूजन के क्षेत्र में - ठंड;
- संकेतों के अनुसार - रक्त को "पतला" करने वाली दवाएं लेना।
आपातकाल शल्य चिकित्सा उपचारसैफनस नसों का तीव्र थ्रोम्बोफ्लेबिटिस निर्धारित है , एक नियम के रूप में, ऐसे मामलों में जहां घनास्त्रता सहायक नदियों को प्रभावित नहीं करती है, लेकिन सीधे बड़ी या छोटी सैफनस नसों को प्रभावित करती है। तो, बड़ी या छोटी सफ़ीन नस के आरोही थ्रोम्बोफ्लिबिटिस के साथ, मुख्य सफ़िन नस का ट्रंक सीधे थ्रोम्बोस हो जाता है। जब बड़ी सैफनस नस का घनास्त्रता जांघ तक फैल जाता है, तो थ्रोम्बोफ्लिबिटिस को आरोही माना जाता है। छोटी सैफनस नस के लिए, यह पैर का मध्य और ऊपरी तीसरा हिस्सा है।
इस मामले में (यदि तकनीकी रूप से संभव हो), या तो अंतःशिरा लेजर विस्मृति या क्रॉसेक्टोमी का उपयोग किया जाता है - इसकी सहायक नदियों के साथ महान (छोटी) सैफेनस नस का बंधाव।
यदि आरोही थ्रोम्बोफ्लिबिटिस पहले से ही गहरी नसों में रक्त के थक्के के प्रवेश का कारण बना है, तो यह फुफ्फुसीय अन्त: शल्यता की घटना से भरा होता है - रक्त के थक्के का अलग होना और फुफ्फुसीय धमनी में रुकावट। यह स्थिति तब होती है जब घनास्त्रता सैफनस नसों से गहरी ("मांसपेशियों") नसों तक फैलती है।
इस स्थिति में (यदि तकनीकी रूप से संभव हो), रक्त के थक्के को गहरी नसों से हटा दिया जाता है और क्रॉसेक्टोमी की जाती है - मुंह में सैफनस नस का बंधन।
सतही (चमड़े के नीचे) नसों का घनास्त्रता क्लिनिक के जरिए डॉक्टर की प्रैक्टिसइसे "थ्रोम्बोफ्लेबिटिस" शब्द से दर्शाया जाता है। अधिकांश मामलों में, थ्रोम्बोफ्लिबिटिस एक जटिलता है पुराने रोगोंसैफनस नसों (वैरिकोथ्रोम्बोफ्लेबिटिस) के वैरिकाज़ परिवर्तन के साथ होने वाली नसें।
चिकत्सीय संकेत:
. थ्रोम्बोस्ड नसों के साथ दर्द, अंग की गतिविधियों को सीमित करना;
. प्रभावित नस के प्रक्षेपण में हाइपरमिया की एक पट्टी;
. टटोलने पर - एक नाल जैसी, घनी, तेज दर्द वाली नाल;
. तापमान में स्थानीय वृद्धि, त्वचा की अतिसंवेदनशीलता।
संदिग्ध थ्रोम्बोफ्लिबिटिस वाले रोगी की जांच करते समय, दोनों निचले छोरों की जांच करना आवश्यक है, क्योंकि सतही और गहरी दोनों नसों को द्विपक्षीय संयुक्त क्षति संभव है। इस बीमारी के संदिग्ध रोगियों में थ्रोम्बोफ्लिबिटिस के लक्षणों की पहचान करने के अलावा, पीई का संकेत देने वाले लक्षणों की उपस्थिति को विशेष रूप से निर्धारित करना आवश्यक है। घनास्त्रता की सीमा को सटीक रूप से स्थापित करने के लिए शारीरिक परीक्षण का महत्व इस तथ्य के कारण कम है कि सैफेनस शिरा घनास्त्रता की वास्तविक व्यापकता अक्सर थ्रोम्बोफ्लेबिटिस के नैदानिक रूप से पता लगाने योग्य संकेतों की तुलना में 15-20 सेमी अधिक होती है। रोगियों के एक महत्वपूर्ण अनुपात में, थ्रोम्बोटिक प्रक्रिया का गहरी शिरापरक रेखाओं में संक्रमण स्पर्शोन्मुख है। मुख्य निदान पद्धति कम्प्रेशन अल्ट्रासाउंड डुप्लेक्स एंजियोस्कैनिंग है। अल्ट्रासाउंड एंजियोस्कैनिंग के मानक दायरे में आवश्यक रूप से न केवल प्रभावित की सतही और गहरी नसों की जांच शामिल होनी चाहिए, बल्कि एक साथ घनास्त्रता को बाहर करने के लिए गर्भनिरोधक अंग भी शामिल होना चाहिए, जो अक्सर स्पर्शोन्मुख होता है। दोनों निचले छोरों की गहरी नसों की जांच उनकी पूरी लंबाई के साथ शुरू करके की जाती है दूरस्थ अनुभागस्तर पर शिंस वंक्षण स्नायुबंधन, और यदि आंतों की गैस हस्तक्षेप नहीं करती है, तो इलियोकैवल खंड के जहाजों की जांच की जाती है।
अस्पताल में भर्ती होने के संकेत
- जांघ पर तीव्र थ्रोम्बोफ्लिबिटिस का स्थानीयकरण;
— पैर के ऊपरी तीसरे भाग में तीव्र थ्रोम्बोफ्लेबिटिस का स्थानीयकरण, छोटी सैफनस नस को नुकसान के साथ।
ऐसे रोगियों को संवहनी सर्जरी विभागों में अस्पताल में भर्ती किया जाना चाहिए। यदि यह संभव नहीं है, तो सामान्य सर्जिकल अस्पताल में अस्पताल में भर्ती होना स्वीकार्य है।
उपचार की रणनीति
वैरिकाज़ नसों की पृष्ठभूमि के खिलाफ सतही नसों के घनास्त्रता के मामले में, अधिक सक्रिय सर्जिकल रणनीति उचित लगती है।
रूढ़िवादी उपचार में निम्नलिखित मुख्य घटक शामिल होने चाहिए:
1) सक्रिय मोड;
2) निचले छोरों का लोचदार संपीड़न;
3) स्थानीय उपचारात्मक प्रभावप्रभावित अंग पर (ठंड, हेपरिन युक्त दवाएं और/या
एनएसएआईडी)।
4) प्रणालीगत फार्माकोथेरेपी।
निचले छोरों की सतही नसों के सहज घनास्त्रता के मामले में, फोंडापारिनक्स सोडियम या रोगनिरोधी (या संभवतः मध्यवर्ती) का चमड़े के नीचे प्रशासन 1
कम से कम 1.5 महीने के लिए एलएमडब्ल्यूएच की खुराक। इस रोगविज्ञान में उनकी प्रभावशीलता और सुरक्षा की पुष्टि करने वाले डेटा की वर्तमान कमी के कारण नए मौखिक एंटीकोआगुलंट्स (एनओएसी) (एपिक्सबैन, डाबीगाट्रान ईटेक्सिलेट, रिवेरोक्साबैन) का उपयोग सैफनस नस घनास्त्रता के इलाज के लिए नहीं किया जाना चाहिए। गंभीर के लिए थक्कारोधी के अलावा दर्द सिंड्रोम 7-10 दिनों के लिए मौखिक रूप से गैर-स्टेरायडल विरोधी भड़काऊ दवाओं (एनएसएआईडी) का उपयोग करना संभव है। यह ध्यान में रखा जाना चाहिए कि उनका संयोजन
एंटीकोआगुलंट्स से रक्तस्रावी जटिलताओं की संभावना बढ़ जाती है। मध्यवर्ती खुराक में एलएमडब्ल्यूएच खुराक शामिल है जो चिकित्सीय खुराक का 50-75% है। इसका उपयोग करना उचित नहीं है जटिल उपचारसतही शिराओं का थ्रोम्बोफ्लिबिटिस जीवाणुरोधी औषधियाँप्रणालीगत सूजन प्रतिक्रिया के लक्षणों की अनुपस्थिति में।
शल्य चिकित्सा उपचार:
1. क्रॉसेक्टोमी (ट्रॉयानोव-ट्रेंडेलेनबर्ग ऑपरेशन)। बड़ी (या छोटी) सफ़ीन नस का उच्च (तुरंत गहरे मुख्य भाग पर) बंधाव, सभी मुहाना सहायक नदियों के अनिवार्य बंधाव और भीतर सफ़ीन नस के ट्रंक के छांटना के साथ सर्जिकल घाव. यह संकेत तब दिया जाता है जब वी. प्रभावित होने पर थ्रोम्बोफ्लेबिटिस जांघ के ऊपरी आधे हिस्से या मुहाने की सहायक नदियों तक फैल जाता है। सफ़ेना मैग्ना और पैर का ऊपरी तीसरा हिस्सा प्रभावित होने पर वी। सफ़ेना पर्व। ऑपरेशन किसी भी श्रेणी के रोगियों में संभव है।
2. मुख्य गहरी नसों से थ्रोम्बेक्टोमी। यह तब किया जाता है जब घनास्त्रता सैफेनो-फेमोरल या सैफेनो-पोप्लिटियल ओस्टियम से परे फैलती है। पहुंच और थ्रोम्बेक्टोमी विधि का चुनाव थ्रोम्बस के समीपस्थ भाग के स्थान के स्तर से निर्धारित होता है। एनास्टोमोसिस जारी होने के बाद, एक क्रॉसेक्टोमी की जाती है।
4. पूल में मिनीफ्लेबेक्टोमी वी. सफ़ेना मैग्ना और/या वी. सफ़ेना पर्व. क्रॉसेक्टॉमी के बाद सभी वैरिकाज़ नसों (थ्रोम्बोस्ड और गैर-थ्रोम्बोज़्ड) को हटाने का प्रावधान है। यह रोग के पहले 2 सप्ताह में जटिल रोगियों में किया जा सकता है। बाद की तारीख में, वैरिकोथ्रोम्बोसिस-लेबिटिस के क्षेत्र में घनी सूजन वाली घुसपैठ प्रभावित नसों को एट्रूमैटिक हटाने से रोकती है।
5. सैफनस नसों के थ्रोम्बोस्ड नोड्स से पंचर थ्रोम्बेक्टोमी। गंभीर पेरिफ्लेबिटिस की पृष्ठभूमि के विरुद्ध प्रदर्शन किया गया। पर्याप्त पोस्टऑपरेटिव इलास्टिक संपीड़न की शर्तों के तहत प्रभावित नसों से रक्त के थक्कों को हटाने से दर्द और सड़न रोकने वाली सूजन में तेजी से कमी आती है। सर्जिकल उपचार को एंटीकोआगुलंट्स के उचित उपयोग के साथ जोड़ा जाना चाहिए।
ऊपरी छोरों की सैफनस नसों के इंजेक्शन के बाद घनास्त्रता का निदान और उपचार
नैदानिक अभिव्यक्तियाँ निचले छोरों की सैफेनस नसों के घनास्त्रता के समान हैं:
- थ्रोम्बोस्ड नसों के दौरान दर्द;
- प्रभावित नस के प्रक्षेपण में हाइपरमिया की एक पट्टी;
- टटोलने पर - एक नाल जैसा, घना, तेजी से दर्द करने वाला नाल;
-तापमान में स्थानीय वृद्धि.
किसी विशेष निदान पद्धति की आवश्यकता नहीं है।
चिकित्सीय रणनीतियाँ केवल रूढ़िवादी उपचार हैं:
- प्रभावित अंग पर स्थानीय चिकित्सीय प्रभाव (जुकाम, हेपरिन और/या एनएसएआईडी युक्त दवाएं);
- गंभीर दर्द के मामले में, 7-10 दिनों के लिए मौखिक रूप से एनएसएआईडी का उपयोग करना संभव है;
- एंटीकोआगुलंट्स का उपयोग तभी उचित है जब थ्रोम्बोटिक प्रक्रिया आगे बढ़ती है और इसके सबक्लेवियन नस में फैलने का खतरा होता है।
डीवीटी का निदान
रक्त का थक्का बनना कहीं भी शुरू हो सकता है शिरापरक तंत्र, लेकिन अधिकतर - निचले पैर की गहरी नसों में। रोधक और गैर-रोधक थ्रोम्बस होते हैं। गैर-ओक्लूसिव थ्रोम्बी में, फ्लोटिंग थ्रोम्बी, जो फुफ्फुसीय अन्त: शल्यता का कारण बन सकता है, सबसे अधिक व्यावहारिक रुचि है। शिरापरक घनास्त्रता के एम्बोलिज्म की डिग्री नैदानिक स्थिति की विशेषताओं से निर्धारित होती है। रोगी के जीवन के लिए संभावित खतरे की डिग्री पर निर्णय उपस्थित चिकित्सक द्वारा रोगी की दैहिक स्थिति, थ्रोम्बोटिक प्रक्रिया की विशेषताओं और अल्ट्रासाउंड एंजियोस्कैनिंग डेटा के व्यापक मूल्यांकन के आधार पर किया जाता है। इस मामले में, किसी को थ्रोम्बस की घटना और स्थानीयकरण का समय, इसकी प्रकृति (नस के लुमेन में गतिशीलता), चलती भाग की मात्रा और आधार के व्यास को ध्यान में रखना चाहिए। एम्बोलिक-खतरनाक थ्रोम्बी ऊरु, इलियाक और अवर वेना कावा में स्थित होते हैं, उनके चलने वाले हिस्से की लंबाई आमतौर पर कम से कम 7 सेमी होती है, हालांकि, कम कार्डियोपल्मोनरी रिजर्व वाले रोगियों में सहवर्ती विकृति विज्ञानया पिछला फुफ्फुसीय अन्त: शल्यता असली ख़तराजीवन-घातक एम्बोलिज़्म की घटना छोटे आकार के फ्लोटिंग थ्रोम्बी के कारण हो सकती है।
नैदानिक अभिव्यक्तियाँ घनास्त्रता के स्थानीयकरण, शिरापरक बिस्तर को नुकसान की व्यापकता और प्रकृति, साथ ही रोग की अवधि पर निर्भर करती हैं। में प्रारम्भिक कालगैर-अवरोधक रूपों में, नैदानिक लक्षण व्यक्त नहीं होते हैं या पूरी तरह से अनुपस्थित होते हैं। कभी-कभी डीवीटी का पहला संकेत फुफ्फुसीय अन्त: शल्यता के लक्षण हो सकते हैं।
लक्षणों के विशिष्ट स्पेक्ट्रम में शामिल हैं:
. पूरे अंग या उसके हिस्से की सूजन;
. त्वचा का सायनोसिस और चमड़े के नीचे की नसों का बढ़ा हुआ पैटर्न;
. अंग में फटने वाला दर्द;
. न्यूरोवास्कुलर बंडल के साथ दर्द।
के लिए नैदानिक निदानवेल्स इंडेक्स (तालिका 4) का उपयोग किया जा सकता है, जो इस संभावना को दर्शाता है कि रोगी को निचले छोरों का डीवीटी है। प्राप्त अंकों के योग के आधार पर, रोगियों को शिरापरक घनास्त्रता होने की कम, मध्यम और उच्च संभावना वाले समूहों में विभाजित किया जाता है।
बेहतर वेना कावा प्रणाली में गहरी शिरा घनास्त्रता की विशेषता है:
. सूजन ऊपरी अंग;
. चेहरे, गर्दन की सूजन;
. त्वचा का सायनोसिस और सैफनस नसों का बढ़ा हुआ पैटर्न;
. अंग में फूटने वाला दर्द।
चूंकि क्लिनिकल डेटा हमें डीवीटी की उपस्थिति या अनुपस्थिति के बारे में निश्चितता के साथ निर्णय लेने की अनुमति नहीं देता है, इसलिए नैदानिक खोज में बाद में प्रयोगशाला और वाद्य परीक्षण शामिल होना चाहिए। परीक्षा.
प्रयोगशाला निदान
रक्त में डी-डिमर के स्तर का निर्धारण। बढ़ा हुआ स्तररक्त में डी-डिमर सक्रिय रूप से होने वाली थ्रोम्बस गठन प्रक्रियाओं को इंगित करता है, लेकिन किसी को थ्रोम्बस के स्थानीयकरण का न्याय करने की अनुमति नहीं देता है। उच्चतम संवेदनशीलता (95% से अधिक) एंजाइम-लिंक्ड इम्युनोसॉरबेंट परख (एलिसा) या इम्यूनोफ्लोरेसेंट परख (ईएलएफए) पर आधारित मात्रात्मक तरीकों द्वारा प्रदान की जाती है। घनास्त्रता के विकास के बाद, डी-डिमर धीरे-धीरे कम हो जाता है और 1-2 सप्ताह के बाद सामान्य हो सकता है। साथ में उच्च संवेदनशीलतापरीक्षण में कम विशिष्टता है. ऊंचा डी-डिमर स्तर कई स्थितियों में पाया जाता है, जिनमें ट्यूमर, सूजन, संक्रामक प्रक्रिया, परिगलन, स्थानांतरित होने के बाद सर्जिकल हस्तक्षेप, गर्भावस्था के दौरान, साथ ही वृद्ध लोगों और अस्पताल में भर्ती मरीजों में। ऊपरी सीमा 50 वर्ष से कम आयु के व्यक्तियों में इम्यूनोएंजाइम विधियों द्वारा निर्धारित डी-डिमर का मान 500 μg/l है; वृद्धावस्था समूहों में इसकी गणना सूत्र का उपयोग करके करने की अनुशंसा की जाती है: आयु × 10 µg/l।
वर्णित विशेषताओं के संबंध में, डीवीटी के निदान के लिए डी-डिमर संकेतक का उपयोग करने के लिए निम्नलिखित एल्गोरिदम प्रस्तावित है:
- जिन रोगियों में डीवीटी की उपस्थिति का कोई नैदानिक लक्षण नहीं है, उन्हें स्क्रीनिंग प्रयोजनों के लिए उनका डी-डिमर स्तर निर्धारित नहीं किया जाना चाहिए;
- नैदानिक लक्षण और इतिहास वाले मरीज़ जिनमें डीवीटी की उपस्थिति के बारे में कोई संदेह नहीं है, उनका डी-डिमर स्तर निर्धारित नहीं किया जाना चाहिए;
- रोगियों के साथ चिकत्सीय संकेतजो किसी को डीवीटी पर संदेह करने की अनुमति देता है, यदि अगले कुछ घंटों में संपीड़न अल्ट्रासाउंड एंजियोस्कैनिंग करना संभव नहीं है, तो डी-डिमर स्तर निर्धारित किया जाना चाहिए।
संकेतक में वृद्धि अल्ट्रासाउंड परीक्षा की आवश्यकता को इंगित करती है। यदि चिकित्सा संस्थान में अल्ट्रासाउंड उपकरण नहीं है, तो रोगी को उचित क्षमताओं वाले किसी अन्य क्लिनिक में भेजा जाना चाहिए। ऐसे मामलों में जहां रक्त में डी-डिमर का स्तर ऊंचा नहीं है, डीवीटी के निदान को उच्च संभावना के साथ खारिज किया जा सकता है।
वाद्य निदान
अल्ट्रासाउंड कंप्रेशन डुप्लेक्स एंजियोस्कैनिंग संदिग्धों की जांच का मुख्य तरीका है हिरापरक थ्रॉम्बोसिस. अध्ययन के अनिवार्य दायरे में दोनों निचले छोरों की सफ़िनस और गहरी नसों की जांच शामिल है, क्योंकि इसमें कॉन्ट्रैटरल थ्रोम्बोसिस की संभावना होती है, जो अक्सर स्पर्शोन्मुख रूप से होती है। यदि रोगी में फुफ्फुसीय अन्त: शल्यता के लक्षण हैं और हाथ-पैर, श्रोणि और आईवीसी, गोनैडल, यकृत और की मुख्य नसों में डीवीटी के कोई अल्ट्रासाउंड संकेत नहीं हैं। वृक्क शिराएँ. अल्ट्रासाउंड एंजियोस्कैनिंग का उपयोग करके डीवीटी की सक्रिय खोज रोगियों में सर्जरी से पहले की अवधि में उचित लगती है भारी जोखिमवीटीईसी, साथ ही कैंसर रोगियों में भी। इन्हीं रोगियों में, सर्जरी के बाद स्क्रीनिंग उद्देश्यों के लिए अल्ट्रासाउंड एंजियोस्कैनिंग करने की सलाह दी जाती है। जब घनास्त्रता इलियोकैवल खंड में फैलती है, यदि डुप्लेक्स अल्ट्रासाउंड स्कैनिंग के अनुसार इसकी समीपस्थ सीमा और प्रकृति को निर्धारित करना असंभव है, तो रेडियोपैक रेट्रोग्रेड इलियोकैवोग्राफी या सर्पिल कंप्यूटेड टोमोग्राफी (सीटी) का संकेत दिया जाता है। एंजियोग्राफी के दौरान, कई चिकित्सीय जोड़तोड़ संभव हैं: वेना कावा फ़िल्टर का आरोपण, कैथेटर थ्रोम्बेक्टोमी, आदि।