У зв'язку з розвитком бронхоскопічної техніки останні десятиліття стали доступні огляду як сегментарні бронхи, а й їх субсегментарні гілки, тобто. бронхи 4-го порядку. Відповідно і дистальна межа центрального раку змістилася: це пухлина, що вражає головні, проміжний, пайові, сегментарні та субсегментарні бронхи. Пухлина, джерелом якої є ще дрібніший бронх, за наявності вираженого перибронхіального вузла, розглядається як периферичний рак.
Симптоми
Симптоматика раку легені спочатку не надто специфічна, і це стає причиною надто пізнього звернення до лікаря. З іншого боку, час появи ознак сильно варіює від типу раку.
Так, центральний рак легені дає клініку раніше, ніж рак плоскоклітинний. Пов'язано це з типовістю розташування пухлини, а також згодом залучення до процесу сусідніх органів – плеври, органів середостіння, метастатичної активності виду раку.
Які ж симптоми повинні насторожити щодо раку легень у осіб, які входять до групи ризику?
наростання обсягу кашлю, мокротиння, що збільшує тривалість епізодів кашлю;
поява в мокротинні прожилок крові, будь-яких сторонніх включень, гнійні виділення при кашлі;
погіршення загального стану, слабкість, схуднення;
біль при кашлі, а пізніше при диханні;
задишка, що посилюється під час руху, у положенні лежачи;
поява в аналізах крові великої кількості лейкоцитів, еозинофілії - постійна або протягом тривалого часу.
Прогноз
Рак легені: прогноз далеко не втішний, тому що це практично смертельна хвороба. Але багато залежить від стадії, де було діагностовано дане захворювання.
Рак легенів 3 стадії характеризується наявністю пухлини, розмір якої вже досяг шести сантиметрів із переходом на сусідню частку легені. Можливе проростання сусіднього бронха або головного бронха. Метастази при цьому знаходять у біфуркаційних, трахеобронхіальних, паратрахеальних лімфатичних вузлах.
У пацієнтів, які надійшли на оперативне лікування з безсимптомним раком, прогноз є більш сприятливим. У разі виникнення клінічних симптомів майже сімдесят п'ять відсотків хворих практично не піддаються лікуванню. Прогноз буває сприятливішим, якщо клінічні симптоми виявляються трохи більше трьох місяців. За наявності симптомів понад дев'ять місяців прогноз на одужання значно погіршується.
Променева діагностика
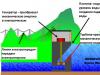
Рентгенологічні ознаки центрального РЛ представлені у табл. 1.
Таблиця 1. Рентгенологічні ознаки центрального РЛ
Кулястий вузол в корені легені
Розширення кореня легені
Порушення бронхіальної прохідності:
а) посилення легеневого малюнка біля кореня легені (гіповентиляція)
б) обтураційна емфізема
Діагностика центрального РЛ
Клінічними симптомами центрального раку є сухий надсадний кашель (у курців змінюється його частота та характер), кровохаркання та задишка.
на ранніх стадіяхрозвитку захворювання на рентгенографія малоефективна, тому дослідження відразу слід починати з проведення комп'ютерної томографії (КТ) та фіброброн-хоскопії (ФБС).
Таким чином, пошук та вдосконалення організаційних заходів щодо активного виявлення ранніх форм захворювання, в чому комп'ютерна томографія має абсолютний пріоритет, є одними з основних напрямків сучасної медицини.
Однак необхідно зауважити, що лінійна томографія вже не може служити гідною заміною сучасних комп'ютерних методів дослідження і при підозрі на центральну РЛ пацієнта слід орієнтувати ті діагностичні центри, які оснащені сучасною технікою та де може бути проведене відповідне обстеження.
Лікування
Лікування центрального раку легені, як і інших онкологічних захворювань, складається з трьох основних методів – це хірургічне лікування, хіміотерапія та променева терапія.
Сам собою діагноз «рак легені» є показанням до хірургічного лікування. Операції можуть бути: радикальними, умовно – радикальними та паліативними залежно від ступеня виразності пухлинного процесу. Видаляти можуть як усе легеня цілком, так і окремі його частки. Але, на жаль, існує низка протипоказань до оперативного лікування, серед них: наявність множинних метастазів до інших органів; технічна складність і неможливість резекції за наявності метастазів у середостіння, а також при залученні до пухлинного процесу діафрагми, трахеї, утворень середостіння. Серед функціональних протипоказань до операції виділяють: дихальну недостатність третього ступеня, яка не піддається консервативній терапії; тяжка серцева недостатність та інфаркт міокарда, з давністю менше трьох місяців; важкі форми цукрового діабету; тяжка печінкова та ниркова недостатність.
У випадках, коли пацієнту з однієї з перерахованих вище причин, не може бути проведено хірургічне лікування центрального раку легені, проводять променеву терапію.
Хіміотерапія має високу ефективність тільки при дрібноклітинному раку легені. Найчастіше застосовують комбінацію препаратів різної токсичності та механізму дії та променеву терапію. Поліхіміотерапія найчастіше включає комплексні сполуки платини, адріаміцин, вепезид або вінілалкалойди. При недрібноклітинних формах раку, хіміотерапія має симптоматичний характер.
Прогноз найбільш сприятливий при ранньому виявленніта своєчасне лікування центрального раку легені.
Периферичний рак легені
Периферичний рак легень – це прояв у вигляді вузла, полігональної чи кулястої форми, на слизових оболонках бронх, бронхіальних залоз та альвеол. Пухлина може бути як доброякісна, так і злоякісна, але найчастіше зустрічається злоякісна форма пухлини.
Захворювання на периферичний рак легень, вражає дрібніші бронхи. Отже, навколо вузла зазвичай є нерівномірна променистість, що більш характерно для низькодиференційованих пухлин, що швидко ростуть. Також зустрічаються порожнинні форми периферичного раку легень з неоднорідними ділянками розпаду.
Починає виявлятися хвороба тоді, коли пухлина стрімко розвивається та прогресує, залучаючи при цьому великі бронхи, плевру та грудну клітину. На даному етапі периферичний рак легень переходить у центральний. Характерно посилення кашлю з відходженням мокротиння, кровохаркання, карциноматоз плеври з випотом у плевральну порожнину.
Форми периферичного раку легень:
Однією з основних відмінностей пухлинного процесу в легенях є різноманіття їх форм:
Кортико-плевральна форма: новоутворення овальної форми, що вростає в грудну клітину та розташовується у субплевральному просторі. Ця форма відноситься до плоскоклітинного типу раку. За своєю структурою пухлина найчастіше однорідна з бугристою внутрішньою поверхнею та нечіткими контурами. Має властивість проростати як у суміжні ребра, так і тіла навколишніх грудних хребців.
Порожниста форма - це новоутворення з порожниною у центрі. Прояв виникає внаслідок розпаду центральної частини пухлинного вузла, якого не вистачає живлення у процесі зростання. Такі новоутворення зазвичай досягають розмірів більше 10 см, їх часто плутають із запальними процесами (кистами, туберкульозом, абсцесами), що призводить до постановки спочатку неправильного діагнозу, що сприяє прогресуванню онкологічного захворювання. Ця форма новоутворення найчастіше проходить безсимптомно.
Важливо! Діагностується порожнинна форма периферичного раку легень в основному на пізніх стадіяхколи процес вже стає незворотним.
У легенях локалізуються площинні утворення округлої форми з бугристою. зовнішньою поверхнею. При зростанні пухлини також збільшуються порожнинні утворення в діаметрі, при цьому відбувається ущільнення стінок та підтягування вісцеральної плеври у бік пухлини.
Периферичний рак лівої легені
Рак верхньої частки лівої легені: на даному етапі пухлинного процесу на рентгенівському знімку чітко візуалізуються контури новоутворення, які неоднорідної структурита неправильно форми. При цьому коріння легень розширене судинними стовбурами. Лімфатичні вузли не збільшені.
Рак нижньої частки лівої легені: тут відбувається все зовсім, навпаки, у співвідношенні з верхньою часткою лівої легені. Відбувається збільшення внутрішньогрудних, передлискових та надключичних лімфовузлів.
Периферичний рак правої легені
Периферичний рак верхньої частки правої легені: має ті ж особливості, що й попередня форма, але зустрічається набагато частіше, як і рак нижньої частки правої легені.
Вузлова форма раку легені: бере свій початок із термінальних бронхіол. Виявляється після проростання м'яких тканин у легені. При рентгенологічному дослідженніможна побачити утворення вузлової форми з чіткими контурами та горбистій поверхнею. По краю пухлини може бути невелике поглиблення (симптом Риглера) це свідчить про входження у вузол великої судини або бронха.
Важливо: «харчування хворих на рак легень»: особливу увагуварто приділити саме правильному та корисному раціону, вживати в їжу необхідно лише корисні та якісні продукти збагачені вітамінами, мікроелементами та кальцієм.
Пневмонієподібний периферичний рак легені – це завжди залозистий рак. Його форма розвивається в результаті поширення по частці периферичного раку, що росте з бронха, або при одночасному прояві великої кількості первинних пухлин у легеневій паренхімі та злиття їх у єдиний інфільтрат пухлинний.
Дане захворювання не має будь-яких певних клінічних проявів. Спочатку, характеризується, як сухий кашель, потім з'являється мокротиння, спочатку мізерна, потім рясна, рідка, піниста. З приєднанням інфекції клінічний перебігнагадує рецидивну пневмонію з вираженою загальною інтоксикацією.
Рак верхівки легені із синдромом Панкоста - це різновид захворювання, при якому злоякісні клітини проникають у нерви, судини плечового поясу.
- верхівкова локалізація раку легені;
- синдром Горнера;
- біль у надключичній ділянці, зазвичай інтенсивні, спочатку приступообразные, потім постійні і тривалі. Вони локалізуються у надключичній ямці на стороні поразки. Біль посилюється при натисканні, іноді поширюються по ходу нервових стовбурів, що виходять із плечового сплетення, супроводжуються онімінням пальців та атрофією м'язів. При цьому рухи рук можуть порушуватись аж до паралічу.
Рентгенологічно при синдромі Панкоста виявляється: деструкція 1-3 ребер, а найчастіше і поперечних відростків нижніх шийних та верхніх грудних хребців, деформація кісткового скелета. У далеко занедбаних стадіях хвороби огляд лікаря виявляє одностороннє розширення підшкірних вен. Іншим симптомом є сухий кашель.
Синдроми Горнера та Панкоста часто поєднуються в одного хворого. При цьому синдромі, у зв'язку з ураженням пухлиною нижніх шийних симпатичних нервових гангліїв досить часто спостерігається захриплість голосу, одностороннє опущення верхньої повіки, звуження зіниці, западання очного яблука, ін'єкція (розширення судин) кон'юнктиви, дисгіроз (порушення потоотделія) ураження стороні.
Крім первинного периферичного та метастатичного раку легкого синдром(тріада) Панкоста може зустрічатися і при низці інших захворювань:
- ехінококова кіста в легкому;
- пухлина середостіння;
- мезотеліома плеври;
- лімфогранулематоз;
- туберкульоз.
Спільним для всіх цих процесів є їхня верхівкова локалізація. При ретельному рентгенологічному дослідженні легень можна розпізнати істину природи синдрому Панкоста.
Скільки часу розвивається рак легені?
Існує три течії розвитку раку легень:
- біологічний - від початку виникнення пухлини до появи перших клінічних ознак, які будуть підтверджені даними проведених діагностичних процедур;
- доклінічний - період, при якому повністю відсутні будь-які ознаки захворювання, що є винятком відвідування лікаря, а отже, шанси на ранню діагностику захворювання знижуються до мінімуму;
- клінічний - період прояву перших симптомів та первинних звернень пацієнтів до фахівця.
Розвиток пухлини залежить від типу та розташування ракових клітин. Недрібноклітинний рак легень розвивається повільніше. До нього відносять: плоскоклітинний, аденокарциному та великоклітинний рак легень. Прогноз при цьому виді раку 5-8 років без відповідного лікування. При дрібноклітинному раку легень пацієнти рідко проживають більше двох років. Пухлина стрімко розвивається та з'являються клінічні симптоми хвороби. Периферичний рак розвивається у дрібних бронхах, довго не дає вираженої симптоматики та найчастіше проявляється при проходженні планових медичних оглядів.
Симптоми та ознаки периферичного раку легень
На пізніх стадіях захворювання, коли пухлина поширюється на великий бронх і звужує його просвіт, клінічна картина периферичного раку стає подібною до центральної форми. На даному етапі захворювання результати фізикального дослідження однакові при обох формах раку легень. Разом про те, на відміну центрального раку, при рентгенологічному дослідженні і натомість ателектазу виявляють тінь самої периферичної пухлини. При периферичному раку пухлина нерідко поширюється плеври з утворенням плеврального випоту.
Перехід периферичної форми у центральну форму раку легені виникає внаслідок залучення до процесу великих бронхів, при цьому залишаючись надовго непомітною. Проявом пухлини, що росте, може стати посилення кашлю, відділення мокротиння, кровохаркання, задишка, карциноматоз плеври з випотом у плевральну порожнину.
Рак бронхів, схожі перші симптоми з'являються і при приєднанні запальних ускладнень з боку легенів та плеври. Саме тому важливе регулярне проведення флюорографії, яка показує рак легень.
Симптоми периферичного раку легень:
Болі в області грудної клітки
- задишка - може бути обумовлена метастазування пухлини в лімфатичні вузли;
- болі в грудній клітці, у своїй можуть змінювати свій характер разом із рухом;
- кашель, тривалого характеру, без будь-якої причини;
- відділення мокротиння;
- збільшення лімфатичних вузлів;
- якщо пухлина розвивається в області верхівки легені, то може відбуватися здавлювання верхньої порожнистої вени та вплив новоутворення на структури шийного сплетення з розвитком відповідної неврологічної симптоматики.
Ознаки периферичного раку легень:
Зниження життєвого тонусу
- підвищення температури;
- нездужання;
- слабкість, млявість;
- швидка втома;
- зниження працездатності;
- втрата апетиту;
- зниження маси тіла;
- у деяких випадках навіть відчуваються біль у кістках та суглобах.
Причини розвитку периферичного раку легень:
- куріння - одна з самих важливих причинзахворюваності на рак легенів. У тютюновому димі містяться сотні речовин, які здатні надавати канцерогенну дію на людський організм;
- умови довкілля: забрудненість повітря, що проникає у легенях (пил, сажа, продукти згоряння палива тощо);
- шкідливі умови праці – наявність великої кількості пилу може спричинити розвиток склерозу легеневої тканини, що має ризик перейти у злоякісну форму;
- азбестоз - стан, що викликається вдиханням частинок азбесту;
- спадкова схильністю;
- хронічні захворювання легень – є причиною постійного запалення, що збільшує ймовірність розвитку раку, віруси можуть впроваджуватися у клітини та збільшувати ймовірність розвитку раку.
Стадії периферичного раку легень
Стадії поширеності онкології легень
- 1 стадія периферичного раку легені. Пухлина досить невеликих розмірів. Немає поширення пухлини на органи грудної клітки та в лімфатичні вузли;
1А розмір пухлини не перевищує 3 см;
1Б розмір пухлини від 3 до 5 см;
2А розмір пухлини 5-7 см;
2Б розміри залишаються незмінними, але ракові клітини розташовані близько до лімфовузлів;
3А пухлина зачіпає суміжні органи та лімфатичні вузли, розміри пухлини перевищує 7 см;
3Б ракові клітини проникають у діафрагму та лімфатичні вузли з протилежного боку грудної клітини;
Діагностика раку легень
Важливо! Периферичний рак легень – злоякісне новоутворення, що має властивість до швидкого зростання та поширення. При появі перших підозрілих симптомів не можна зволікати з відвідуванням лікаря, оскільки можна згаяти дорогоцінний час.
Діагностика раку легені складна внаслідок схожості його рентгенологічних симптомів з багатьма іншими захворюваннями.
Як розпізнати периферичний рак легень?
- Рентгенологічне дослідження – основний метод у діагностиці злоякісних новоутворень. Найчастіше це дослідження пацієнти виконують зовсім з іншої причини, а кінцівки можуть зіткнутися з онкологією легких. Пухлина має вигляд невеликого вогнища на периферичній частині легені;
- комп'ютерна томографія та МРТ – найбільш точний метод діагностики, який дозволить отримати чітке зображення легких пацієнта та точно розглянути його новоутворення. За допомогою спеціальних програм лікарі мають можливість розглядати отримані знімки в різних проекціях і витягувати для себе максимум інформації;
- біопсія проводиться вилученням ділянки тканини з подальшим проведенням гістологічного дослідження. Тільки вивчивши тканини під великим збільшенням, лікарі можуть сказати, що новоутворення має злоякісний характер;
- Бронхоскопія – огляд дихальних шляхів та бронхів пацієнта зсередини з використанням спеціальної апаратури. Оскільки розташовується пухлина у більш віддалених від центру відділах, інформації метод дає менше, ніж за наявності у пацієнта центрального раку легені;
- цитологічне дослідження мокротиння – дозволяє виявити атипові клітини та інші елементи, що дозволяють передбачити діагноз.
Диференційна діагностика
На рентгенограмі грудної клітки тінь периферичного раку потрібно диференціювати з кількома захворюваннями, не пов'язаними з новоутворенням у правій легені.
- Пневмонія - запалення легень, яке дає тінь на знімку рентгенограми, скупчення ексудату провокує порушення вентиляції в легенях, тому що розібрати точно малюнок не завжди вдається. Точний діагнозставиться лише після ретельного дослідження бронхів.
- Туберкульоз та туберкульома – хронічне захворювання, яке може провокувати розвиток інкапсулярної освіти – туберкульоми. Розмір тіні на рентгенограмі не бути перевищувати 2 см. Діагноз ставиться тільки після проведення лабораторного дослідження ексудату для виявлення мікобактерій.
- Ретенційна кіста - на знімку буде видно освіту з чіткими краями, але таким чином може виявлятися і накопичення раковими клітинамисекрет. Тому проводиться додаткове обстеження бронхів та УЗД.
- Доброякісна пухлина правої легені – на знімку не буде бугристості, пухлина чітко локалізована та не розпадається. Відрізнити доброякісну пухлинуможна з анамнезу та скарг хворого – відсутні симптоми інтоксикації, стабільне самопочуття, відсутність кровохаркання.
Виключивши всі схожі захворювання, починається основний етап - підбір найбільш ефективних методиклікування для конкретного пацієнта, залежно від форми, стадії та локалізації злоякісного вогнища у правій легені.
Інформативне відео на тему: Ендобронхіальне ультразвукове дослідження в діагностиці периферичного раку легені
Периферичний рак легень та його лікування
На сьогоднішній день, найсучаснішими методами лікування раку легень є:
- хірургічне втручання;
- променева терапія;
- хіміотерапія;
- радіохірургія.
У світовій практиці хірургічне втручання та променева терапія, поступово поступаються місцем передовим методамлікування раку легені, але, незважаючи на прихід нових методів лікування, хірургічне лікування хворих з резектабельними формами раку легені все ще вважають радикальним методом, при якому є перспективи повного лікування.
Променеве лікування дає найкращі результати при використанні радикальної програми терапії на початкових (1,2) стадіях.
Хіміотерапія. Якісна терапія полягає у застосуванні хіміопрепаратів для лікування раку легенів, таких як:
Призначаються їх лише за наявності протипоказань до хірургічного та променевого лікування. Як правило, таке лікування проводять до 6 курсів хіміотерапії з інтервалами 3-4 тижні. Повне розсмоктування пухлини настає дуже рідко, лише в 6-30% хворих виявляються об'єктивні поліпшення.
При поєднанні хіміотерапії з променевим лікуванням (можливе одночасне або послідовне їх застосування) досягають найкращих результатів. Хіміопроменеве лікування засноване на можливості як адитивного ефекту, так і синергізму, без сумації побічної токсичної дії.
Комбіноване лікування – це такий вид лікування, до якого входять, крім радикального, хірургічного, та інші види впливів на пухлинний процес у місцево-регіонарній зоні ураження (дистанційна або інші методи променевої терапії). Отже, комбінований метод, передбачає використання двох різних за своїм характером різнорідних, впливів, спрямованих на місцево-регіонарні вогнища: наприклад, хірургічне + променеве, променеве + хірургічне, променеве + хірургічне + променеве і т. д. Комбінація однонаправлених них окремо. При цьому необхідно підкреслити, що про комбіноване лікуванняможна говорити лише тоді, коли воно застосовується за планом, розробленим на самому початку лікування.
Периферичний рак легені, прогноз
Прогнозувати лікування периферичного раку легені дуже складно, тому що він може виражатися в різних структурах, бути в різних стадіях і лікується різними методами. Дане захворювання можна вилікувати як радіохірургією, так і хірургічним втручанням. За проведеною статистикою, серед хворих на яке проведено хірургічне втручання, 5-ти річна і більше виживання становить 35%.
При лікуванні початкових форм захворювання може бути більш сприятливий результат.
Профілактика периферичного раку легень
Здоровий спосіб життя
Для мінімізації захворювання на рак легень необхідно:
- лікування та попередження запальних захворювань легень;
- щорічне проходження медичних оглядів та флюорографії;
- повна відмова від куріння;
- лікування доброякісних утворень у легенях;
- нейтралізація шкідливих факторів на виробництві, зокрема контактів з:
- нікелевим з'єднанням;
- миш'яком;
- радоном та продуктами його розпаду;
- смолами;
- уникнення впливу канцерогенних факторів у повсякденному житті.
Важливо пам'ятати, що ваше здоров'я у ваших руках і в жодному разі не слід ним нехтувати!
Відео: Периферичний рак верхньої частки правої легені
На скільки стаття була для вас корисною?
Якщо ви знайшли помилку просто виділіть її та натисніть Shift+Enter або натисніть тут. Велике дякую!
Немає коментарів та відгуків для " Периферичний рак легені "
Додати коментар Скасувати відповідь
Різновиди раку
Народні засоби
Пухлини
Дякую за ваше повідомлення. Найближчим часом ми виправимо помилку
Ознаки, симптоми, стадії та лікування раку легень
У структурі онкозахворювань це одна з найпоширеніших патологій. В основі раку легень лежить злоякісне переродження епітелію легеневої тканини та порушення повітрообміну. Злоякісні клітини ще називають низькодиференційованими (за темою: низькодиференційований рак легені). Захворювання характеризується високою летальністю. Основну групу ризику складають чоловіки, що палять, у віці років. Особливість сучасного патогенезу – зниження віку первинної діагностики та підвищення ймовірності раку легень у жінок. (за темою: доброякісний рак легень)
Статистика раку легенів
Статистика захворюваності на рак легень суперечлива і розрізнена. Однак однозначно встановлено вплив деяких речовин на розвиток захворювання. Всесвітня організація охорони здоров'я (ВООЗ) повідомляє, що основною причиною раку легенів є тютюнопаління, яке провокує до 80% усіх зареєстрованих випадків цього виду раку. У Росії щорічно хворіє близько 60 тисяч громадян.
Основна група хворих - чоловіки, що довго курять у віці від 50 до 80 років, ця категорія становить 60-70% всіх випадків раку легенів, а летальність - 70-90%.
За даними деяких дослідників структура захворюваності на різні форми цієї патології в залежності від віку виглядає наступним чином:
до 45 - 10% всіх хворих;
від 46 до 60 років – 52% хворих;
від 61 до 75 років -38% хворих.
До останнього часу рак легень вважався переважно чоловічим захворюванням. В даний час спостерігається почастішання захворюваності жінок та зниження віку первинного виявлення хвороби. Дослідники пов'язують цей феномен із збільшенням числа жінок, що палять(до 10%) та людей, які працюють на шкідливих виробництвах.
Кількість хворих жінок з 2003 по 2014 роки. збільшилася приблизно на 5-10%.
В даний час гендерне співвідношення захворюваності на рак легені становить:
у групі до 45 років – четверо чоловіків до однієї жінки;
від 46 до 60 років – вісім до однієї;
від 61 до 75 років – п'ять до однієї.
Таким чином, у групах до 45 та після 60 років спостерігається значний приріст пацієнтів слабкої статі.
Скільки живуть із раком легень?
Захворювання характеризується високою летальністю. Така особливість пов'язана із важливістю функції дихання для організму.
Життя може продовжуватись при руйнуванні головного мозку, печінки, нирок, будь-яких інших органів до зупинки дихання або серця. Відповідно до канонів сучасної патофізіології, біологічна смерть – це зупинка дихання чи серцебиття.
На певному етапі канцерогенезу у хворого спостерігається швидке згасання життєвих функцій у разі зниження дихальної активності легень. Компенсувати функцію легені штучними апаратами неможливо, процес повітрообміну (атмосферне повітря – легені – кров) унікальний.
Є статистичні дані про ймовірність п'ятирічного виживання людей різних стадіях раку легких. Зрозуміло, більше шансів зберегти життя у хворих, які одержують лікувальну допомогу на ранніх стадіях раку. Однак, не маючи повної інформації про особливості патогенезу, не етично давати індивідуальний прогноз.
Тим часом виживання хворих статистично достовірно вище при різних локалізаціях вогнища на периферії або в центрі легені, де зосереджені основні дихальні шляхи, багато великих судин і є нервові вузли.
Високі шанси тривалого виживання при периферичному ураженні легені. Відомі випадки тривалості життя понад десять років з моменту встановлення діагнозу. Особливість канцерогенезу периферичної форми раку – повільний перебіг та тривала відсутність больового реагування. Хворі навіть на четвертій стадії мають відносно хороші фізіологічні кондиції і не відчувають болю. Лише у критичний період підвищується стомлюваність, знижується вага, больовий синдром розвивається після метастазування у життєво важливі органи.
Низькі шанси за центральної форми раку. Тривалість життя з постановки діагнозу вбирається у 3-4 років. Активний канцерогенез триває середньому 9-12 місяців. Пухлина характеризується агресивністю, особливо на останніх стадіяхколи будь-яке сучасне лікування неефективне, відрізняється розвитком больового синдрому при ураженні центральних бронхів і метастазуванні в сусідні органи.
Зрозуміло, що написане є умовною інформацією. Рак – це завжди непередбачуване захворювання, що супроводжується вибуховим зростанням клітин, або зворотним процесом та гальмуванням канцерогенезу (за темою: рак легенів у дітей).
Крім того, агресивність раку залежить від мікроскопічної (гістологічної) структури клітин, наприклад, дрібноклітинних або недрібноклітинних (за формою клітин пухлини).
У лікарів менше шансів продовжити життя хворих на дрібноклітинним раком, у тому числі після радикальних операційта рецидивів канцерогенезу.
Лікування раку легень в «Ассуті»
Відмінна риса лікування раку легень в Ізраїлі – індивідуальний підхід, що враховує особливості конкретної пухлини конкретного хворого. Залежно від виду та стадії раку, для лікування можуть бути застосовані хірургічна операція, хіміотерапія, променева терапія чи комбінація цих методів Ізраїльська клініка «Ассута» має в своєму розпорядженні новітнє обладнання, необхідне для лікування цього захворювання, у тому числі лінійні прискорювачі, що дозволяють здійснювати променеву терапію з візуальним контролем. Цей метод дає можливість точно і безпечно опромінювати пухлини, що знаходяться в органах, що рухаються, таких як легкі. Поряд із звичайною хіміотерапією здійснюється лікування новітніми біологічними препаратами.
В «Ассуті» лікування раку легень проводять провідні онкологи країни. Серед них – професор Офер Меримський, спеціаліст зі світовим ім'ям. Ще одна перевага Ассути для пацієнтів з-за кордону – швидка діагностика. Обстеження щодо раку легень тут можна пройти за 4-5 днів.
Симптоми раку легень
Рак легені, особливо периферичні форми, на ранніх стадіях канцерогенезу важко діагностуються.
Причини діагностичних помилок зумовлені:
подібною щільністю нормальних клітин та злоякісних утворень, маскуванням уражених клітин під здорові, - все це ускладнює діагностику, у тому числі методами візуалізації;
розташуванням вогнища під кістковою тканиною грудної клітки;
відсутністю регіонарних лімфатичних вузлів, розташованих близько до поверхні шкіри та найбільш швидко реагують на патогенез;
слабку больову чутливість периферичних ділянок легень, що не мають больових рецепторів;
високим рівнем компенсаторного захисту, відповідно тривалою відсутністю небезпечних клінічних симптомів, плутають діагностів схожістю із захворюваннями, що піддаються медикаментозному, а не хірургічному лікуванню.
Діагностичні етапи визначення симптомів раку легені та її видів включають накопичення або синтез клінічних, морфологічних, гістологічних відомостей про хворобу та їх подальший аналіз.
Таким чином, діагностика будь-якого захворювання, у тому числі цього, включає два напрями дослідження (синтез та аналіз) та три етапи постановки діагнозу (первинні ознаки, загальні симптоми, диференціальні симптоми):
Первинні ознаки захворювання. Відчуття хворого у вигляді кровохаркання, кашлю, стомлюваності, прогресуючого схуднення, поганого запаху при диханні та інших ознак, з якими людина, яка почувається хворою, звертається до лікаря для консультації та визначення причин нездужання.
Загальні ознаки. Визначення локалізації патогенезу (у центральній, периферичній, верхівковій частині легені). Встановлюються:
фізикальними методами (огляд, пальпація, перкусія або постукування з метою визначення зон зміненого звуку, аускультація чи вислуховування змін дихальних шумів);
методами візуалізації, у тому числі іонізуючими – рентген, КТ та модифікації, радіоізотопний, ПЕТ, ПЕТ-КТ; неіонізуючими – УЗД, МРТ та модифікації;
лабораторними методами (загальноклінічними, специфічними, у тому числі онкомаркерами).
Диференційні симптоми. Необхідні онкологам для уточнення змін на клітинному та мікрофізіологічному рівні, наприклад, для визначення недрібноклітинної та дрібноклітинної форми раку або їх різновидів. Визначаються цитологічними та гістологічними методами у різних модифікаціях, іноді доповнюються методами інструментальної візуалізації, найбільш інформативні тут ПЕТ та ПЕТ-КТ методи.
У сучасній онкології найперспективнішим методом раннього встановлення діагнозу є скринінгові обстеження. Це широкомасштабна диспансеризація щодо здорового населення. Скринінг за деяких форм раку ефективно замінює діагностику класичним триступеневим методом. На жаль, скринінгові дослідження з метою визначення раку легені в нашій країні не проводяться через малу ефективність інструментального виявлення захворювання.
Для широкого впровадження скринінгу необхідно:
доступність ефективних високочутливих діагностичних апаратів;
висококваліфікований лікарський персонал;
онкологічна настороженість населення.
Якщо дві перші умови в Останнім часомбільш-менш успішно виконуються державою, то до підвищення онкологічної настороженості та почуття відповідальності до власного здоров'я закликає наша стаття.
Ми зовсім не прагнемо зробити онкологом кожного, хто прочитав. Наше завдання – оптимізувати співпрацю хворого та лікаря. Адже саме до лікаря районної поліклініки потрапляє кожен дев'ятий із десяти хворих на рак легені.
Кашель при раку легень
Кашель – це захисна реакція органів дихання на подразнення специфічних рецепторів. Вона виникає при короткочасному або тривалому ендогенному (внутрішньому) або екзогенному (зовнішньому, сторонньому) впливі на рецептори.
Під час первинного прийому постарайтеся точно описати кашльовий рефлекс за його наявності. Хоча кашель не є патогномонічним симптомом раку легені, іноді він вказує на характер патогенезу. Поєднання методів дослідження – кашлю, перкусії та рентгенографії може дати лікарю цінний матеріал для аналізу у період початкової постановки діагнозу.
Патологічні (довго протікають) звуки кашлю характеризуються як:
Не характерні для ураження легенінаступні звуки кашлю: сильні, гучні, короткі. З найбільшою ймовірністю вони характеризують ураження гортані та трахеї або онкологію в цих ділянках. Кашель при подразненні рецепторів, що локалізуються на голосових зв'язках, проявляється хрипким або сиплим звуком.
Характерні звуки кашлю при подразненні рецепторів у легеневій тканині:
Слабкий, протяжний, глухий, глибокий – характеризує зниження еластичності легені або розсіяні у тканинах патологічні процеси.
Болючий, що переходить у щадну форму - покашлювання, свідчить про залучення в патогенез плеври навколо легені, або про локалізації патогенезу у великих бронхах центральної зони, чутливих до болю. Біль посилюється під час руху грудної клітини. Якщо при аускультації (вислуховуванні) легені виявляється поєднання хворобливого кашлю та шуму плескоту, це означає скупчення рідини між легенем та плеврою.
з гарним (рідким) відхаркуванням вмісту – гостра течіяпатогенезу у легенях.
з в'язким відокремлюваним – хронічний перебігпатогенезу у легенях.
Сухий кашель може передувати розвитку вологого або вологий переходить у сухий кашель. Феномен сухого кашлю характерний для хронічного подразнення рецепторів без утворення ексудату в легені. Цілком може бути також при новоутворенні, що росте, без запальних і некротичних процесів навколо вогнища.
Небезпечне різке припинення кашлю - це одна з можливих ознак придушення рефлексу внаслідок розвитку інтоксикації.
Нагадуємо, що не слід робити самостійних висновків. Інформація дана для того, щоб хворий міг найповніше описати власні відчуття лікаря за наявності кашльового рефлексу. Остаточний діагноз ставиться виходячи з комплексу досліджень.
Кров при раку легень
Пацієнтів завжди лякає виділення крові із дихальних шляхів. Цей феномен називається кровохарканням. Цілком не обов'язково це ознака раку легенів. Кров, що виділяється з легенів, не є специфічним симптомомраку легені.
Виділення крові з носа – прояв порушення цілісності однієї з кровоносних судин у дихальних шляхах. Виділення крові з ротової порожнини викликає плутанину у непрофесіоналів.
Виділення крові з:
органів травлення – кров темна (колір кавової гущі) через вплив травних ферментівабо шлункового соку;
органів дихання – кров переважно червоного кольору, іноді темно-червона, завжди піниста через домішки повітря.
Причини легеневого кровохаркання різноманітні та супроводжують захворювання з патогенезом в органах дихання людини. Серед них:
внутрішня кровотеча при пораненнях грудної клітки;
абсцеси у легкому чи дихальних шляхах;
Можуть бути інші причини. Кровотеча при раку легені зазвичай означає пошкодження однієї з судин середостіння або центральної частини легені. Кровохаркання – це небезпечний симптом, особливо при масивній внутрішній крововтраті.
Ознаки масивної кровотечі:
рясна відокремлювана червоного кольору, повільна кровотеча темно-червоного кольору;
прогресуюче погіршення самопочуття;
блідість слизових оболонок;
Перші ознаки раку легень
Можуть значно відрізнятись від звичних ознак, таких як кашель, задишка, кровохаркання та інші симптоми, характерні для раку легень.
Людина, у якої може бути встановлений рак легені, при первинному прийомі отримує направлення до лікарів наступних спеціальностей:
неврологу, за наявності у хворого кластерного (приступоподібного) головного болю і болю, що нагадує напади остеохондрозу;
офтальмолога або невролога, при порушенні рухливості та розміру зіниці ока або зміні пігментації райдужної оболонки ока;
терапевту, при підозрі на простудне захворюванняз сухим кашлем, можливо незначною гіпертермією ( підвищена температуратіла);
терапевту або фтизіатру, при вологому кашлі, хрипах у легенях, кровохарканні, різкому зниженні маси тіла, загальної слабкості;
кардіологу, при задишці, болю в серці після невеликого фізичного навантаження, загальної слабкості.
Людина, яка відзначає зазначені вище симптоми, повинна повідомити про них лікаря або доповнити відомості, що збираються ним, наступною інформацією:
ставлення до куріння при легеневих симптомах;
наявність онкологічних захворювань у кровних родичів;
поступове посилення одного з вищевказаних симптомів (є цінним доповненням, оскільки свідчить про повільний розвиток захворювання, характерний для онкології);
гостре посилення ознак на тлі хронічного попереднього нездужання, загальної слабкості, зниження апетиту та маси тіла – це також варіант канцерогенезу.
Причини раку легенів
Легкі – це єдиний внутрішній органлюдини, яка безпосередньо контактує з зовнішнім середовищем. Вдихається повітря досягає альвеол у незміненому вигляді. Мікрочастинки, що є в повітрі, затримуються на стінках слизових оболонок. Постійний контакт із зовнішнім середовищем визначає головну особливість епітелію легень – підвищену швидкість оновлення поколінь клітин слизових оболонок бронхів.
Функції біологічного фільтра здійснюються слизовими оболонками за допомогою:
мікроворсинок, що вистилають дихальні шляхи;
епітелію, що виробляє слиз;
рецепторів кашльового рефлексу
Епітеліальні клітини контактують з аерозолями повітря, що вдихається, що складаються з рідких та/або твердих частинок, у тому числі:
природних - пил, пилок рослин;
антропогенних – тютюновий дим, вихлопні гази автомобілів, пил заводів, шахт, копалень, ТЕЦ.
Для того, щоб читач зрозумів, про що йдеться, аерозоль – це стійка завись у газі (повітря):
надмалих частинок рідини – туман;
надмалих твердих частинок – дим;
малих твердих частинок – пилюка.
До складу туману, диму та пилу можуть входити агресивні неорганічні та органічні речовини, у тому числі пилок рослин, мікроскопічні грибки, бактерії, віруси, що негативно впливають на мікроворсинки епітелію.
Слабко захищені клітини епітелію щомиті знаходяться під впливом зовнішніх патогенних факторів, що багаторазово підвищує ймовірність патологічних мутацій та розвитку новоутворень у легенях.
Потенційні фактори виникнення раку легені:
Висока швидкість апоптозу епітелію – чим більше утворюється нових клітин, тим вища ймовірність ракових мутацій(Природний фактор);
Відносна незахищеність ніжної тканини від впливу шкідливих аерозолів повітря, що вдихається (провокуючий фактор).
Помічено, що ймовірність розвитку раку легені безпосередньо пов'язана зі старінням організму, з генетичними передумовами та хронічними захворюваннями легень.
Фактори ризику рак легені
Переважно уражаються люди, які тривалий час перебувають під дією фізичних, хімічних та біологічних факторів, а також мають спадкову схильність.
Тютюновий дим. Приблизно 80% хворих на рак легені є активними курцями, але помічено згубний вплив тютюнового диму та при пасивному курінні (Факти та наслідки куріння під час вагітності).
Радон (слаборадіоактивний елемент). Альфа-випромінювання радону входить у природний радіаційний фон землі. Потужність випромінювання низька, проте достатня для стимуляції мутацій клітин дихальних шляхів. Радон у вигляді газу накопичується в підвалах будинків, проникає в житлові приміщення системою вентиляції, через щілини між підвалом і першим поверхом.
Генетична схильність. Наявність неодноразових випадків раку легені у кровних родичів.
Вік. Фізіологічне старіння значно підвищує ризики розвитку патологічних мутацій клітин епітелію.
Професійні ризики. Висока ймовірність контакту на робочому місці з леткими, пилоподібними канцерогенами:
азбест - застосовується у будівництві, при виробництві будівельних матеріалів, гумотехнічних виробів, входить до складу бурових розчинів;
кадмій – у складі припоїв застосовується ювелірами, при паянні електронних плат, антикорозійній обробці, на виробництві з виготовлення акумуляторних та сонячних батарей;
хром - застосовується в металургії як компонент легованих сталей;
миш'як – застосовується у металургії, піротехніці, мікроелектроніці, виготовленні фарб, шкіряної промисловості;
пари синтетичних барвників на основі нітроемалі – застосовують у будівництві, малярських роботах;
вихлопні гази – страждають працівники автомайстерень;
іонізуюче (гама, бета, рентген) випромінювання – одержують працівники рентгенологічних кабінетів та атомних станцій.
Ендогенні чинники, зокрема хронічні легеневі захворювання (туберкульоз, бронхопневмонія);
Неясні чинники. У деяких хворих неможливо сучасними методами встановити причини захворювання.
Щодня в нашій країні туберкульоз забирає близько 25 життів. І, незважаючи на те, що ця проблема «державна» особливих змін на краще не спостерігається. Єдиною помітною участю держави у вирішенні проблеми туберкульозу є запровадження планової флюорографії. І, незважаючи на скромні можливості флюорографії, вона, безперечно, сприяє виявленню нових випадків захворювання
Туберкульоз сьогодні перестав бути хворобою бідних та голодних. Так, у нього справді є соціальні ознаки, і ризик захворіти вище у тих, хто живе бідно, але часто достатньо перенести хворобу на ногах, пережити легкий стрес, надмірно захопитися схудненням, - у результаті маємо організм, «прекрасно підготовлений» для інфікування туберкульозом. Сьогодні серед пацієнтів фтизіатра, окрім колишніх ув'язнених та безпритульних, успішні бізнесмени та політики, артисти та представники «золотої молоді». Тому, сподіватися на своє соціальне становище не варто, краще подумати про профілактику, даному випадкущорічної флюорографії.
Отримавши висновок рентгенолога, ми часто залишаємося віч-на-віч із загадковими написами в медичній карті. І навіть якщо нам пощастило і вдається прочитати окремі слова, то зрозуміти їхнє значення вдається далеко не всім. Щоб допомогти розібратися і не панікувати без причини ми написали цю статтю.
Флюорографія. Із загальних знань
В основі флюорографії лежить використання рентгенівського випромінювання, яке, пройшовши через тканини людини, фіксується плівці. По суті, флюорографія – це максимально здешевлене рентгенологічне дослідження органів грудної клітки, метою якого є масове обстеження та виявлення патології. У наказі МОЗ України є фраза – «виявлення на ранніх стадіях». Але, на жаль, дуже сумнівною є можливість ранньої діагностики будь-якого захворювання на знімку розміром 7х7 см, навіть збільшеному на флюороскопі. Так, метод далекий від досконалості і досить часто дає похибки, але на сьогоднішній день залишається незамінним.
Флюорографія нашій країні проводиться щорічно з 16-річного віку.
Результати флюорографії
Зміни на флюорограмі, як і будь-якому рентген-знімку, переважно викликані змінами щільності органів грудної клітини. Тільки тому випадку, коли є певна різниця між щільністю структур, рентгенолог зможе побачити ці зміни. Найчастіше рентгенологічні зміни спричинені розвитком сполучної тканини у легенях. Залежно від форми та локалізації, такі зміни можуть бути описані як склероз, фіброз, тяжкість, променистість, рубцеві зміни, тіні, спайки, нашарування. Всі вони є видимими завдяки підвищенню вмісту сполучної тканини.
Маючи значну міцність, сполучна тканина дозволяє оберігати від надмірних розтягувань бронхи при астмі або судини при гіпертонічної хвороби. У цих випадках на знімку буде видно потовщення стінок бронхів або судин.
Досить характерний вид на знімку мають порожнини в легенях, що особливо містять рідини. На знімку можна побачити округлі тіні з рівнем рідини, що залежить від положення тіла (абсцес, кіста, каверна). Досить часто рідина виявляється в плевральної порожнинита синусах плеври.
Дуже виражена різниця в густині за наявності локальних ущільнень у легенях: абсцес, емфізематозні розширення, кіста, рак, інфільтрати, кальцинати.
Але далеко не всі патологічні процеси відбуваються із змінами густини органів. Наприклад, не завжди буде видно навіть пневмонію, і лише досягнувши певної стадії захворювання, ознаки стануть видні на знімку. Таким чином, рентгенологічні дані не завжди є безперечною підставою для встановлення діагнозу. Остаточне слово традиційно залишається за лікарем, який поєднуючи всі отримані дані, може встановити правильний діагноз.
За допомогою флюорографії зміни можна побачити у таких випадках:
- пізні стадії запалення
- склероз та фіброз
- пухлини
- патологічні порожнини (каверна, абсцес, кіста)
- сторонні тіла
- наявність рідини чи повітря в анатомічних просторах.
Найпоширеніші висновки за результатами флюорографії
Насамперед, варто сказати, що якщо отримавши печатку про пройдену флюорографію, Вас зі світом відпустили додому, то нічого підозрілого лікар не виявив. Оскільки, згідно з вищезгаданим наказом МОЗ України, працівник кабінету флюорографії повинен сповістити Вас чи дільничного лікаря про необхідність дообстеження. У разі будь-яких сумнівів, лікар дає направлення на оглядову рентгенографію або протитуберкульозний диспансер для уточнення діагнозу. Перейдемо безпосередньо до висновків.
Коріння ущільнене, розширене
Те, що називається корінням легень, насправді є сукупністю структур, які розташовуються в так званих воротах легень. Корінь легені формують головний бронх, легеневі артерія та вена, бронхіальні артерії, лімфатичні судинита вузли.
Ущільнення та розширення коренів легень найчастіше зустрічаються одночасно. Ізольоване ущільнення (без розширення) частіше свідчить про хронічний процес, коли у структурах коренів легень підвищено вміст сполучної тканини.
Коріння може бути ущільнено і розширено за рахунок набряку великих судин і бронхів, або за рахунок збільшення лімфовузлів. Ці процеси можуть відбуватися як одночасно, так і ізольовано та можуть спостерігатися при пневмоніях та гострих бронхітах. Даний ознака описують і за більш грізних захворюваннях, але є інші типові ознаки (осередки, порожнини розпаду та інші). У цих випадках ущільнення коренів легень відбувається переважно за рахунок збільшення локальних груп лімфовузлів. При цьому навіть на оглядовому знімку (1:1) не завжди вдається відрізнити лімфовузли від інших структур, не кажучи про флюорограму.
Таким чином, якщо в нашому висновку написано «коріння розширене, ущільнене» і при цьому ми практично здорові, то найімовірніше це свідчить про бронхіт, запалення легень тощо. Однак ця ознака досить стійка у курців, коли спостерігається значне потовщення стінки бронхів і ущільнення лімфовузлів, що постійно піддаються впливу частинок диму. Саме лімфовузли беруть він значну частину функції очищення. При цьому курець не зазначає жодних скарг.
Коріння важкі
Ще одним досить частим терміном у рентгенологічних висновках є тяжкість коріння легень. Ця рентгенологічна ознака може виявлятися за наявності як гострого, так і хронічного процесу в легенях. Найчастіше тяжкість коренів легень або тяжкість легеневого малюнка спостерігається при хронічних бронхітах, особливо при бронхіті курця. Також, ця ознака в сукупності з іншими може спостерігатися при професійних захворюванняхлегень, бронхоектатичної хвороби, при онкологічних захворюваннях.
Якщо в описі флюорограми, крім тяжкості коренів легень, нічого немає, то можна цілком впевнено сказати, що ніяких підозр у лікаря немає. Але не виключено, що має місце інший хронічний процес. Наприклад, хронічний бронхіт чи обструктивна хвороба легень. Ця ознака поряд з ущільненням та розширенням коренів також типова для хронічного бронхіту курців.
Тому за наявності будь-яких скарг з боку органів дихання не буде зайвим звернутися до терапевта. Факт, що деякі хронічні захворювання дають змогу вести нормальний спосіб життя, не означає, що їх слід ігнорувати. Саме хронічні захворювання найчастіше є причиною нехай не раптової, але вельми прогнозованої смерті людини.
Посилення легеневого (судинного) малюнка
Легеневий малюнок – нормальний компонент флюорографії. Він утворений переважно тінями судин: артерій і вен легких. Саме тому деякі використовують термін судинний (а не легеневий) малюнок. Найчастіше на флюорограмі спостерігається посилення легеневого малюнка. Це відбувається за рахунок інтенсивнішого кровопостачання ділянки легені. Посилення легеневого малюнка спостерігається при гострому запаленні будь-якого походження, оскільки запалення може спостерігатися як при банальному бронхіті, так і при пневмоніті (стадія раку), коли захворювання ще не має характерних ознак. Саме тому при пневмоніях, дуже схожих на пневмоніт при раку, обов'язковим є повторний знімок. Це не лише контроль лікування, а й виключення онкологічного захворювання.
Крім банального запалення, посилення легеневого малюнка спостерігається при вроджених вадах серця зі збагаченням малого кола, серцевої недостатності, мітральному стенозі. Але навряд чи ці захворювання можуть бути випадковою знахідкою за відсутності симптомів. Отже, посилення легеневого малюнка є неспецифічним ознакою, й у випадках ГРВІ, бронхіту, пневмоній, особливого занепокоєння викликати має. Посилення легеневого малюнка при запальних захворюваннях зазвичай зникає протягом декількох тижнів після перенесеного захворювання.
Фіброз, фіброзна тканина
Ознаки фіброзу та фіброзної тканини на знімку говорять про перенесене захворювання легень. Часто це може бути травма, оперативне втручання, гострий інфекційний процес (пневмонія, туберкульоз). Фіброзна тканина є різновидом сполучною та служить заміщенням вільного простору в організмі. Таким чином, у легких фіброз є більш позитивним явищем, хоча свідчить про втрачену ділянку легеневої тканини.
Осередкова тінь (осередки)
Вогнищеві тіні, або осередки - це різновид затемнень легеневого поля. Вогнищеві тіні є досить поширеним симптомом. За властивостями вогнищ, їх локалізації, поєднання з іншими рентгенологічними ознакамивдається з певною точністю встановити діагноз. Іноді тільки рентгенологічний метод може дати остаточну відповідь на користь тієї чи іншої хвороби.
Осередковими тінями називають тіні розмірами до 1 см. Розташування таких тіней середніх та нижніх відділах легень найчастіше говорить про наявність осередкової пневмонії. Якщо такі тіні виявлено і в ув'язненні додано «посилення легеневого малюнка», «злиття тіней» та «нерівні краї» - це вірна ознака активного запального процесу. Якщо ж вогнища щільні та рівніші - відбувається затихання запалення.
Якщо вогнищеві тіні виявлені у верхніх відділах легень, це більш типово для туберкульозу, тому такий висновок завжди означає, що Вам варто звернутися до лікаря для уточнення стану.
Кальцинати
Кальцинати - тіні округлої форми, за щільністю можна порівняти з кістковою тканиною. Часто за кальцинат може бути прийнята кісткова мозоль ребра, але яка б не була природа освіти, особливого значення ні для лікаря, ні для пацієнта воно не має. Справа в тому, що наш організм за нормального імунітету здатний не лише боротися з інфекцією, а й «ізолюватися» від неї, і кальцинати є доказом цього.
Найчастіше кальцинати утворюються на місці запального процесу, викликаного мікобактерією туберкульозу. Таким чином, бактерія виявляється «похована» під шарами солей кальцію. Подібним чином може бути ізольоване вогнище при пневмонії, глистної інвазії, при попаданні стороннього тіла. Якщо кальцинатів безліч, то ймовірно, що у людини був досить близький контакт із хворим на туберкульоз, але захворювання не розвинулося. Отже, наявність кальцинатів у легенях має викликати побоювань.
Спайки, плевроапікальні нашарування
Говорячи про спайки, мається на увазі стан плеври - оболонки легень. Спайки є сполучнотканинними структурами, що виникли після запалення. Спайки виникають з тією ж метою, як і кальцинати (ізолювати ділянку запалення від здорових тканин). Як правило, наявність спайок не вимагає жодного втручання та лікування. Лише в деяких випадках при спайковому процесі спостерігаються больові відчуттятоді, безумовно, варто звернутися за медичною допомогою.
Плевроапікальні нашарування - це потовщення плеври верхівок легень, що свідчить про перенесений запальний процес (частіше туберкульозної інфекції) у плеврі. І якщо лікаря нічого не насторожило, то приводу для занепокоєння немає.
Синус вільний чи запаяний
Синуси плеври – це порожнини, утворені складками плеври. Як правило, у повноцінному описі знімка вказується і стан синусів. У нормі – вони вільні. При деяких станах може спостерігатися випіт (скупчення рідини в синусах), його наявність однозначно потребує уваги. Якщо ж в описі зазначено, що синус запаяний, то йдеться про наявність спайок, про які ми говорили вище. Найчастіше запаяний синус – наслідок перенесеного плевриту, травми тощо. За відсутності інших симптомів стан не викликає побоювання.
Ще однією флуорографічною знахідкою, що часто зустрічається, є аномалія діафрагми (релаксація купола, високе стояння купола, сплощення купола діафрагми і т.д.). Причин виникнення такого зміни безліч. До них відносяться спадкова особливість будови діафрагми, ожиріння, деформація діафрагми плевро-діафрагмальними спайками, перенесене запалення плеври (плеврит), захворювання печінки, захворювання шлунка та стравоходу, у тому числі діафрагмальна грижа (якщо змінено лівий купол діафрагми) черевної порожнини, хвороби легень (зокрема рак легенів). Інтерпретація цієї ознаки може проводитися лише в сукупності з іншими змінами на флюорограмі та з результатами інших методів клінічного обстеження хворого. Поставити діагноз лише з наявності змін із боку діафрагми, виявлених при флюорографії, неможливо.
Тінь середостіння розширена/зміщена
Особлива увага звертається на тінь середостіння. Середовище - це простір між легенями. До органів середостіння відноситься серце, аорта, трахея, стравохід, вилочкова залоза, лімфатичні вузли та судини. Розширення тіні середостіння, зазвичай, відбувається рахунок збільшення серця. Це розширення найчастіше буває одностороннім, що визначається збільшенням лівих чи правих відділів серця.
Важливо пам'ятати, що за даними флюорографії ніколи не варто серйозно оцінювати стан серця. Положення серця в нормі може значно коливатися залежно від статури людини. Тому те, що здається усуненням серця вліво на флюорографії, може бути нормою для невисокої повної людини. І навпаки, вертикальне чи навіть «крапельне» серце - можливий варіант норми для високої худої людини.
За наявності гіпертонічної хвороби, як правило, в описі флюорограми звучатиме «розширення середостіння вліво», «розширення серця вліво» або просто «розширення». Рідше спостерігається рівномірне розширення середостіння, це свідчить про можливу присутність міокардиту, серцевої недостатності чи інших захворювань. Але варто наголосити, що суттєвого діагностичного значення для кардіологів дані висновки не мають.
Зміщення середостіння на флюорограмі спостерігається зі збільшенням тиску з одного боку. Найчастіше це спостерігається при асиметричному скупченні рідини або повітря у плевральній порожнині, при великих новоутвореннях у тканині легень. Такий стан вимагають максимально швидкої корекції, оскільки серце дуже чутливе до грубих зсувів, тобто в цьому випадку необхідно термінове звернення до фахівця.
Висновок
Незважаючи на досить високий рівень похибки флюорографії, не можна не визнати ефективність цього в діагностиці туберкульозу та раку легень. І як би нас не дратували часом незрозумілі вимоги проходження флюорографії на роботі, в інституті чи будь-де, відмовлятися від неї не варто. Часто лише завдяки масовій флюорографії вдається виявляти нові випадки туберкульозу, тим більше що обстеження проводиться безкоштовно.
Особливу актуальність флюорографія має в Україні, де з 1995 року оголошено епідемію туберкульозу. У таких несприятливих епідеміологічних умовах усі ми перебуваємо в групі ризику, але насамперед це люди з імунодефіцитами, хронічними захворюваннями легень, курці, і, на жаль, діти. Крім того, займаючи лідируючі світові позиції з тютюнопаління, ми досить рідко співвідносимо цей факт із туберкульозом, а дарма. Куріння, безсумнівно, робить свій внесок у підтримку та розвиток епідемії туберкульозу, послаблюючи, насамперед, дихальну системунашого організму
Підбиваючи підсумки, хочемо ще раз загострити Вашу увагу, що щорічна флюорографія може захистити Вас від смертельно небезпечних хвороб. Бо вчасно виявлений туберкульоз та рак легень – часом єдиний шанс на виживання при цих захворюваннях. Бережіть здоров'я!
Результат флюорографії - коріння ущільнене. Чи потрібно починати панікувати?
Флюорографія легень на даний момент є основним механізмом масової перевірки населення на наявність туберкульозу.
Це дешевизною і простотою способу, хоча і гарантує стовідсоткових результатів.
За рахунок цього дослідження можна виявити зміни в тканинах, наприклад, їх щільність та розвиток будь-яких пухлин або порожнин з рідиною
Коріння легень на рентгені
Важливо! Рентгенограма дозволяє визначати як захворювання легких, а й кісток. Зокрема, можна виявити сколіоз, травми ребер, а в деяких випадках і ураження діафрагми.
Наприклад, сильно піднята діафрагма може означати надлишок газів у очеревині, що буває однією з ознак перитоніту.
Загальні характеристики коренів легень
Насамперед лікарі звертають увагу на коріння легень – структури, які є так званими воротами у легені.
У нормі на рентгенограмі де вони збільшено, з їхньої фоні не видно ніяких освіти. Саме розташування коренів також має значення.
Коріння ділять на три сектори - верхній, середній та нижній. Правий корінь нагадує викривлену стрічку, яка середньо виражена і звужується донизу. Верхня частина цього кореня розташована на тому ж рівні, що і передній відрізок другого ребра - другого міжребер'я. Верхня частина лівого кореня розташована на одне ребро вище за праве, а сам він частково прихований тінню від серця. Ширина артеріального стовбура коренів, як правило, не перевищує 15 міліметрів.
Саме коріння поділяються на магістральні та розсипчасті. Перший вид передбачає велику верхню частину(Головку), яка в основному представлена легеневою артерією. Розсипчасте ж коріння має велику розгалужену мережу судин, які переходять у тяжі.
Важливо! У деяких випадках картина може відрізнятися від норми, тому що сам пацієнт почувається добре.
Це може відбуватися через особливості розвитку організму пацієнта або через операції або травми, що відбувалися раніше. У поодиноких випадках це говорить про неякісно зроблений знімок, коли пацієнт ворухнувся або спочатку стояв у неправильній позі. Має значення жорсткість і м'якість знімка - у першому випадку глибина зображення буде занадто велика, що не дозволяє побачити дрібні деталі, а в другому зображення буде занадто розмитим.
Результат флюорографії
Крім раніше згаданих новоутворень, можна відзначити такі характеристики коренів, які позначаються в письмових висновках, є відхиленнями від норми і можуть бути ознаками патологій: ущільнене, важке і розширене коріння, також коріння може бути посилено.
Коріння ущільнене та розширене
Зазвичай це відбувається через набряк бронхів або великих судин. А в деяких випадках через те, що відбувається збільшення лімфовузлів. Ущільнення та розширення тканини коренів майже завжди відбувається одночасно, якщо ж коріння тільки ущільнене, це говорить про хронічний процес. На знімку розширене коріння буде виглядати менш чітким, а також більшим за стандартні розміри.
Тяжке і посилене коріння
Цей термін означає, що у легенях може відбуватися як гострий, і хронічний процес. Найчастіше це пов'язують із професійними захворюваннями (наприклад, азбестоз) або з хронічними (наприклад, бронхіт курця).
На рентгенограмі тяжкі коріння виглядають більш щільними і нерівними, це пояснюється збільшенням кількості сполучної тканини - тяжів.
Звичайно ж, це не єдині характеристики, якими описуються легені та їхній стан. Є великий пласт даних, які стосуються новоутворень, їх формі, і навіть стану інших частин цього органу, кожна з яких може бути змінена тим чи іншим способом внаслідок хвороби чи іншого патологічного впливу.
Важливо! Бронхіт курця проявляється на другий чи третій рік куріння цигарок. Це хронічне захворювання, спричинене реакцією тканини легень на постійний подразник у вигляді тютюнових смол.
Одним з можливих наслідків бронхіту є туберкульоз, тому що у легень активного курця накопичується значно більше слизу, ніж потрібно, а в останній можуть почати розвиватися мікобактерії цього захворювання.
Чи пов'язані зміни коренів та туберкульоз?
Деякі види зміни коренів легень, наприклад, їх ущільнення і збільшення лімфатичних вузлів, що розташовані поблизу, можуть говорити про туберкульоз. Це з реакцією організму на інфекцію, яка виливається у запальний процес у тканинах. Крім того, при поширенні мікобактерій туберкульозу починається звапнівання лімфовузлів, тобто накопичення в них солей кальцію, з подальшим затвердінням.
Фото 1. Тільки лікар може визначити, що означає зміна коренів легень і чи є ризик захворювання на туберкульоз.
Проте варто пам'ятати, що самі по собі результати рентгенограми не можуть бути стовідсотковими показниками зараження туберкульозом. Та й розшифровуються знімки фахівцями. Це пояснюється тим, що повинні враховуватися всі фактори, присутні на зображеннях, а багато з них неочевидні для людини, яка не має відповідного досвіду.
Важливо! Наприкінці дослідження рентгенограми легень може згадуватися фіброзна тканина. Це різновид сполучної тканини, яка замінює собою втрачені ділянки органів.
Зазвичай це свідчить про перенесену хворобу, хірургічне втручання або проникаючу рану, яка пошкодила орган. Ця тканина нефункціональна і просто підтримує цілісність органу.
Останні уточнення
Якщо лікар має підстави для того, щоб підозрювати будь-яку хворобу, будуть призначені відповідні дослідження, щоб підтвердити або спростувати діагноз.
При підозрі на туберкульоз серед таких досліджень точно будуть аналізи крові, мокротиння (якщо є) і сечі.
У деяких випадках можуть знадобитися комп'ютерна томограма (КТ) легень, або бронхоскопія. КТ передбачає створення тривимірного зображення легень, включаючи всі судини, а бронхоскопія означає введення джгута з камерою та ліхтариком, які допоможуть вивчити стан коріння зсередини.
Варіантів аналізів та досліджень безліч і вони залежать від конкретної картини захворювання та рішень лікаря.
Корисне відео
Ознайомтеся з відео, де розповідається, які можуть відбуватися зміни з корінням легень і що це означає.
- апо - Коли настав час бігти на перевірку: скільки діє довідка про флюорографію? 5
- Олександр - Що потрібно знати про Манту у дитини на 2 роки: яка норма? 4
- Іра Капітонова - Що потрібно знати про Манту у дитини на 2 роки: яка норма? 4
- Олександр - Небезпечне опромінення! Як часто можна робити рентген легень дорослим? 6
- Бахитгуль - Що потрібно знати про Манту у дитини на 2 роки: яка норма? 4
Інтернет-журнал про туберкульоз, хвороби легені, аналізи, діагностику, ліки та іншу важливу інформацію про це.
Про що говорять результати флюорографії
Статистика стверджує, що щодня у нашій країні гине від туберкульозу двадцять п'ять людей. Це страшне інфекційне захворювання забирає набагато більше життів, ніж правець, дифтерія та грип. Держава намагається запобігти епідемії туберкульозу шляхом впровадження планової флюорографії, але поки що особливих покращень не спостерігається. І все-таки флюорографія залишається дослідженням, що сприяє виявленню нових випадків захворювання.
Флюорографія. Загальні знання
Флюорографія - це метод, у якому використовується рентгенівське випромінювання. Воно проходить через тканини та фіксується на плівці. Таке недороге дослідження грудної клітки з метою виявлення різних патологій. На жаль, даний методдуже далекий від досконалості та сумнівний для ранньої діагностики хвороб.
Результати флюорографії
Що видно на флюорографії
Фіброз та склероз
Патологічні порожнини (кіста, каверна, абсцес)
Наявність в анатомічних просторах повітря чи рідини
Найпоширеніші висновки після флюорографії
Коріння розширене, ущільнене
Посилення судинного (легеневого) малюнка
Фіброзна тканина, фіброз
Вогнища (вогнищева тінь)
Синус запаяний чи вільний
Зміни з боку діафрагми
- Чудово! Звертайтесь у будь-який час =)
Відвідувачі, які перебувають у групі Гості, не можуть залишати коментарів до цієї публікації.
Найпоширеніші результати флюорографії та їх значення
Так, ті, хто недоїдає, мають велику схильність до даному захворюваннюАле пересичене життя багатих і успішних також робить їх уразливими до цієї зарази. Соціальне становище не вбереже від туберкульозу і щоб їм захворіти не обов'язково бути бездомним або колишнім ув'язненим.
Щоби якось уберегти себе від цього, потрібно щороку проходити флюорографію. Маючи на руках укладання рентгенолога, ми бачимо загадкові написи в карті і не можемо розшифрувати, що це означає. Окремі слова ще якось можна прочитати, але їх значення все ж таки знаходиться за межею розуміння звичайної людини. Далі йтиметься про те, як розібратися у висновку флюорографа і не панікувати.
Флюорографія. Загальна інформація
Рентгенівські випромінювання лежать в основі будь-якого флюорографа. Вони проходять через всю людину і зупиняються на легеневій плівці. На сьогоднішній день це найдешевший спосіб виявити хворобу у грудній клітці.
Про що свідчать результати флюорографії?
Зміна щільності органів у грудній клітці говорить багато про що. Сполучна тканина в легенях розвивається і в залежності від того, як це відбувається і де локалізується, все це класифікується і має свої назви. Сполучна тканина дуже міцна. Якщо людина страждає на астму або гіпертонію, то на знімках буде помітні потовщені стінок судин або бронхів. Порожнини в легенях мають характерний вигляд, особливо якщо в них є рідина. Округлі тіні з рідиною мають різне становище. Плевральна порожнина та синуси плеври досить часто страждають від рідини також. Локальні ущільнення легень також дуже швидко виявляються досвідченим фахівцем.
Флюорографія виявляє зміни наступного типу:
- Запалення на останніх стадіях.
- Різного родупухлини.
- Патологічні ущільнення
- Склероз та фіброз.
- Наявність сторонніх тіл, повітря чи рідини.
Отже, які найпоширеніші діагнози вітчизняних флюрографів?
Вам поставили друк у медичну картку та відпустили без зайвих слів, Отже можна з упевненістю сказати, що ви здорові. Якщо раптом щось не так, то за законодавством вас повинен повідомити медпрацівника про те, що потрібне додаткове обстеження.
Сукупність структур, розташованих у воротах легень, зазвичай називають корінням легень. З кореня формуються і бронхіальні артерії, і лімфатичні вузли, судини і тд. У більшості випадків таке явище, як ущільнення та розширення коренів легень, йде в парі і зустрічається дуже часто. Звичайно ж, буває ізольоване ущільнення без розширення, але в цьому випадку цей діагноз говорить про хронічний процес і спостерігається велика кількість сполучної тканини у структурах коріння легень.
Ущільнення та розширення коренів відбувається за рахунок набряклості великих судин і бронхів або коли збільшуються лімфатичні вузли. Ці процеси можуть мати як ізольований, так і одночасний характер і є результатом пневмонії або гострого бронхіту. Цей діагноз присутня і при інших захворюваннях, але вони супроводжуються осередками, порожнинами розпаду тощо. У такому разі коріння легень ущільнюється за рахунок збільшення локальних груп лімфовузлів. На оглядовому знімку (1:1) досить важко відрізнити лімфовузли від інших структурних елементів легень.
Якщо ви прочитали у себе в медкарті висновок про те, що «коріння розширене, ущільнене», але зі здоров'ям немає проблем, то це говорить про запалення або бронхіт. Така ознака є стабільною для курців, адже частинки диму постійно дратують стінки бронхів та сприяють ущільненню лімфовузлів. Лімфовузли відповідають за очищення легень, а курець не відчуває якогось дискомфорту.
Якщо ж людина має якісь скарги, то найкраще звернутися до терапевта. Незважаючи на те, що хронічні хвороби дозволяють вести звичайний спосіб життя, це зовсім не означає, що потрібно забути про цей неприємний нюанс. Хронічні хворобинехай і не призводять до швидкої смерті, але стають причиною прогнозованих і смертельних хвороб у майбутньому.
Легеневий/судинний малюнок посилився
Жодна флюорографія не обійдеться без легеневого малюнка. Складається легеневий малюнок з тіней судин, артерій і вен, тому не дивно, що багато замість терміну легеневий малюнок використовують термін судинний. Досить поширений діагноз, що говорить про посилення легеневого малюнка, він утворюється за рахунок того, що деякі ділянки в легенях інтенсивніше постачаються кров'ю. Гостро запалення будь-якого походження веде до посилення легеневого малюнка і це може говорити і про звичайний бронхіт, і про пневмоніт, а це вже горить про рак. При пневмонії дуже часто призначають повторний знімок, щоб з'ясувати чи це не пневмонить, адже на знімках ці два захворювання дуже схожі. Посилений легеневий малюнок теж говорить про проблеми із серцем, але таке захворювання зазвичай не минає без симптомів. Загалом можна сказати, що посилення легеневого малюнка говорить про бронхіти, пневмонії тощо, але воно зникає вже за кілька тижнів, після того, як хвороба була переможена.
Фіброзна тканина на флюорограмі – це наслідок перенесених легеневих хвороб. Вона замінює вільний простір в організмі. Наприклад, у людини було проникаюче поранення в груди або було проведено оперативне втручання, ця тканина виконує роль сполучної і в цілому фіброз є більш позитивним, ніж негативним діагнозом і є результатом того, що деяка частина легеневої тканини була втрачена.
Затемнення легеневого поля є одним із видом вогнищ. Вогнища дуже поширені і є рідкісними в медичній практиці. Вони мають свої симптоми, локалізовані у певних місцях, а також досить часто поєднуються з іншими хворобами. Тінь, розміром до 1 см, зазвичай називають осередком. Ознакою осередкової пневмонії є розташування осередкових тканин у таких відділеннях легень як нижній та середній. Про активний запальний процес говорять такі слова у медичній картці як «посилення легеневого малюнка», «злиття тіней» та «нерівні краї». Щільні і рівні за своєю вогнища згодом самі затихають. Якщо ж осередки знайшли у верхніх відділеннях легень, цей діагноз характерний для туберкульозу й у разі призначають додаткове обстеження.
Кальцинати є тіні на флюорограмі круглої форми і по щільності вони нагадують кістки. Кісткова мозоль ребра дуже часто схожа з кальцинітом, але незалежно від природи цього утворення воно нешкідливе, адже організм кальцінітом «ізолює» інфекцію від решти організму.
Плевроапікальні нашарування, спайки
Зазвичай спайки не потребують якогось лікування чи втручання. Вони виникають після запалення та ізолюють ділянку запалення від здорової тканини. В окремих випадках спайки можуть викликати біль і в цьому випадку без лікарської допомогине обійтись. Якщо потовщується плевра верхівки легень, то це має насторожити, адже дуже часто це відбувається внаслідок туберкульозної інфекції, але може судити виключно лікар.
У складках плеври утворюються синуси і коли все добре, вони вільні. Рідина в цих утвореннях однозначно повинна насторожити. Запаяний синус свідчить про спайки. Запаяний синус говорить про колишні травми, минулий плеврит і тд. Якщо відсутні інші симптоми в цілому, то це не є небезпечним.
Причин, які ведуть зміну діафрагми, велика кількість і це дуже часта знахідка флюорографа. Тільки якщо ця аномалія поєднує у собі ще кілька змін, тоді можна говорити про якусь хворобу, тому лікар призначає додаткові обстеження. Точний діагноз на основі аномалії діафрагми неможливий.
Зміщення або розширення тіні середостіння
Простір між легенями називається середостінням. Зазвичай розширення середостіння свідчить про збільшеному серці. Воно має односторонній характер і збільшується у правому чи лівому відділі серця. За флюорографією не можна судити про стан серця. Нормальне становище серця залежить від статури конкретної людини. Для невисокої і повнуватої людини дещо зміщене вліво серце це непогано. Якщо людина висока, тоді її серце може мати становище як вертикальне, так і «крапчасте». Гіпертонікам у карті що пишуть таке: "розширення середостіння вліво", "розширення серця вліво" або просто "розширення". Середостіння може розширюватися рівномірно, але це вже говорить про міокардит, серцеву негідність тощо. Для кардіологів результати флюрограми є достатніми для постановки конкретного діагнозу.
Якщо тиск збільшується з одного боку, це на флюорограмме говорить про змішаному середостінні. Цей діагноз означає асиметричну наявність рідини або повітря в плевральній порожнині або про великі новоутворення в тканинах легень. Даний діагноз вже серйозний, адже це може стати причиною грубого усунення серця і втручання фахівців дуже важливе в цьому випадку.
PS Незважаючи на те, що флюорографія в наших звичайних лікарнях не позбавлена недоліків, вона все ж таки здатна виявити туберкульоз або рак легень. Проходити її варто у будь-якому випадку. У нашій країні епідеміологічні умови для туберкульозу просто прекрасні. Група ризику – це наш нормальний стан. Проходячи щорічну флюорографію, ми тим самим уберігаємо себе від смертельних хвороб, адже виявлена вчасна хвороба значно збільшує шанси людини на виживання.
Тривалість: 24:34
Рентгенологічний синдром зміни коріння легень.
Відеолекція Ірини Олександрівни Соколиної про променеву діагностику для терапевтів: «Рентгенологічний синдром зміни коріння легень». Відео із програми " ".
Стенограма
Стенограма відеолекції кандидата медичних наук Соколиної Ірини Олександрівни про рентгенологічний синдром зміни коріння легень із циклу передач Променева діагностика для терапевтів.
Ігор Євгенович Тюрін, доктор медичних наук, професор:
– Дозвольте мені одразу перейти до наступної лекції та попросити Ірину Олександрівну розповісти про стан коріння легень, про патологію лімфатичних вузлів. Все, що пов'язане із цією проблемою. Будь ласка, Ірино Олександрівно.
Ірина Олександрівна Соколина, кандидат медичних наук, керівник відділення променевої діагностики Клініки пропедевтики імені Василенка ПМДМУ:
– Дякую, Ігорю.
Добрий день, шановні колеги!
Отже, сьогодні ми з вами поговоримо про рентгеноанатомію коренів легень та про рентгенологічний синдром зміни коренів легень.
(Демонстрація слайду).
З погляду анатомії, коріння легень є сукупністю структур, які розташовані топографічно певним чином у воротах легень. Вони включають ряд анатомічних елементів.
Це, насамперед, легенева артерія, легеневі вени, супутні легеневим артеріям бронхи, лімфатичні судини, вузли, клітковина та листки плеври.
Треба сказати, що на великому протязі зазначені утворення розташовуються екстрапульмонально і на рентгенограмах можуть бути приховані тінню серця, тому анатомічно та рентгенологічно поняття кореня легені дещо відрізняється.
(Демонстрація слайду).
З точки зору рентгенології, нормальний корінь легені на рентгенограмах, що виконуються при правильній установці хворого, представлений сумарною тінню великих легеневих судин.
Необхідно сказати - аналізуючи корінь легені, необхідно звертати увагу на встановлення пацієнта. Це має бути правильне встановленняхворого, що визначається по симетричній відстані між остистими відростками, які ми бачимо, та грудинно-ключичними зчленуваннями. Невеликі повороти можуть викликати зміни відображення кореня легені та симулювати якісь патологічні стани.
(Демонстрація слайду).
Коріння правої та лівої легені в нормі розташовуються неоднаково. Правий корінь представлений, як бачимо на рентгенограмі, дугоподібно викривленою тінню середньої щільності. Ця тінь розширена у верхньому відділі і трохи звужується донизу. Корінь правої легені розташовується лише на рівні II ребра і II межреберья.
В основному корінь правої легені представлений нижньою частковою легеневою артерією і розташованим поряд з ним проміжним бронхом. Він виразно видно при рентгенологічному дослідженні як просвітлення.
Корінь лівої легені найчастіше буває прикритий тінню серця і видно у невеликої кількості пацієнтів. Відповідно до анатомічних особливостей, корінь лівої легені розташовується на одне ребро вище кореня правої легені. Це потрібно пам'ятати, аналізуючи рентгенограму.
Це щодо розташування коренів легень.
(Демонстрація слайду).
За структурою тінь кореня легені у нормі неоднорідна, оскільки представлена переважно судинами, які розгалужуються більш дрібні гілки. Формується неоднорідність кореня. Плюс корінь легені перетинається ще й бронхами. Це у нормі створює неоднорідність його структури.
(Демонстрація слайду).
Зовнішні межі кореня легені представлені, як я вже казала, розбіжними судинними тінями. Напрямок артерій, як ми знаємо, більш вертикальний. Відня розташовуються більш горизонтально. Чіткість контуру на окремих ділянках може бути не так виражена за рахунок нашарування просвітлення від бронхів.
Що стосується поділу кореня на відділи: голівка, тіло та хвостова частина. Воно зберігає свою актуальність. Нижня частина кореня легені (хвіст) утворена переважно дрібними розгалуженнями судин вже сегментарних бронхів.
(Демонстрація слайду).
Щодо ширини коренів легень. В основному ширина кореня легені визначається по правому кореню. У нормі вона є шириною артеріального стовбура і проміжного бронха. У нормі, якщо брати ці дві структури, вона має перевищувати 2,5 сантиметрів.
Як правило, якщо ми вимірюватимемо безпосередньо тільки судинний стовбур (тобто нижню часткову легеневу артерію), то ширина її не повинна перевищувати 1,5, максимум 2 сантиметрів.
(Демонстрація слайду).
Ми говорили про ті критерії, за якими оцінюємо корінь легені при рентгенологічному дослідженні. Розташування, структура, межі, чіткість контурів та ширина кореня.
У КТ зображенні коріння легень представляється на кількох сканах. Ми аналізуємо їх послідовно. Тут добре виявляються бронхи, оскільки вони містять повітря, і прилеглі до них судинні структури.
Треба сказати, що диференціювати судинні структури від збільшених лімфатичних вузлів, якщо слабко виражена клітковина середостіння (це зазвичай зустрічається в дітей віком, в молоді), практично неможливо. Диференційна діагностикаміж судинною патологією та збільшеними лімфатичними вузлами або якимись патологічними утвореннями зазвичай проводиться із застосуванням внутрішньовенного контрастування. Воно дозволяє нам розрізнити ці структури.
(Демонстрація слайду).
Щодо зміни коріння легень. Під цим мають на увазі будь-які відхилення від нормальної рентгенологічної картини коріння. Це може бути зумовлено різними патологічними станами. Найчастіше це збільшення лімфатичних вузлів.
До зміни коренів легень можуть призводити патологічні стани судин у вигляді аневризматичного розширення або агенезії якихось судинних елементів. Це поразки бронхів – переважно пухлинні. Зміна кровопостачання як набряку легень (розлади обміну тканинної рідини). Склеротичні фіброзні процеси.
Все це може призводити до зміни розташування, величини, форми, структури та щільності контурів коренів легень.
(Демонстрація слайду).
Треба сказати, щоб ізольовано корінь легені змінювався і довкола не було якихось змін – це зустрічається рідко. У цьому випадку зміщення коренів легень зазвичай обумовлено зміною безпосередньо об'єму легеневої тканини.
Це може бути збільшення обсягу (ми бачимо на правому знімку), обумовлене бульозною емфіземою. Зміна за рахунок булли, яка зміщує корінь правої легені. Якісь фіброзні зміни можуть призводити до зміщення коренів у той чи інший бік.
Як правило, на причину такого зміщення коренів легень вказують зміни легеневої тканини, які ми бачимо.
(Демонстрація слайду).
Але трапляються ситуації, коли ми бачимо жодних змін, як у оглядової рентгенограмі у разі: практично легеневі тканини. Але, подивіться – корінь лівої легені розташовується на одному рівні з коренем правої легені. Це дозволяє нам припустити, чи тут немає якогось процесу, що призводить до зменшення обсягу.
На бічній рентгенограмі бачимо ателектаз язичкових сегментів, який у разі прихований за тінню серця. Саме цей процес і викликає усунення кореня легені.
(Демонстрація слайду).
Зміна структури кореня легені проявляється зазвичай тим, різні елементи у зв'язку з набряком чи фіброзом стають погано помітні. Це проявляється появою однорідності тіні кореня. У нормі корінь неоднорідний. Він ущільнюється, судинні структури та окремі елементи кореня погано диференціюються.
Крім того, наростає інтенсивність [тіні] кореня легені. Просвіт проміжного бронха, який у нормі, як ми бачили, добре видно, втрачає свою прозорість. Стає завуальовано або зовсім не видно.
(Демонстрація слайду).
Підвищення щільності кореня легені, як правило, обумовлено звапнінням грудних лімфатичних вузлів, яке може мати різну поширеність. Може бути скорпупоподібним, глибчастим, нерівномірним, у вигляді ягід.
(Демонстрація слайду).
Зміна контурів коренів легень може бути кількох видів. Найчастіше ми бачимо поліциклічні контури коренів легень, які обумовлені переважно збільшеними лімфатичними судинами.
Тут представлений пацієнт із саркоїдозом внутрішньогрудних лімфатичних вузлів. Тут двостороннє збільшення, розширення коренів легень та поліциклічні контури, які утворені якраз збільшеними бронхопульмональними лімфатичними вузлами.
Тут може зустрічатися так званий «симптом лаштунків», який обумовлений суперпозицією передньої та задньої групи бронхопульмональних лімфатичних вузлів.
(Демонстрація слайду).
Бугристі контури коренів легень зустрічаються переважно при пухлинних процесах. При цьому також відзначається переважно одностороннє розширення кореня легені.
(Демонстрація слайду).
Нечіткі контури коренів легень, як правило, обумовлені набряком перибронховаскулярної тканини, який може виникати при різних застійних змінах у легенях. Можуть виникати реактивно при запальних змінах – за рахунок периваскулярного, перібронхіального набряку чи запалення.
(Демонстрація слайду).
Тяжкі контури обумовлені фіброзними змінами за рахунок розвитку перигілярного фіброзу. Причинами цього можуть бути різні процеси.
(Демонстрація слайду).
Велике значення має, якщо ми говоримо про синдром зміни коренів, розширення та деформація кореня легені. Поєднаний процес з різними змінами структури його та кордонів. Тут велике значеннямає – одностороннє чи двостороннє розширення коренів легень.
Одностороннє розширення та деформація коренів легень зазвичай зустрічається при туберкульозному бронхоаденіті. Зазвичай, у випадках ми бачимо розширення кореня, зміна його структури, нечіткість кордонів. Ці зміни найкраще виявляються під час комп'ютерно-томографічного дослідження.
Треба сказати, що за будь-якої підозри на розширення кореня легені та для встановлення причини розширення кореня легені потрібно у подальшому уточнення за допомогою лінійної томографії. Звичайно, зараз це комп'ютерна томографія (найкраще – з внутрішньовенним контрастуванням).
(Демонстрація слайду).
При комп'ютерно-томографічному дослідженні туберкульоз внутрішньогрудних лімфатичних вузлів проявляється збільшенням бронхопульмональних лімфатичних вузлів кореня одного легені та вище лімфатичних вузлів середостіння.
Підтверджують специфічну природу ураження лімфатичних вузлів за допомогою внутрішньовенного контрастування (при цьому відбувається нерівномірне накопичення контрастного препарату) по капсулі лімфатичного вузла фрагментарно. Це відбувається за рахунок того, що в центрі є казеозні маси, які не накопичують контрастний препарат. Інфільтрація перинодулярної клітковини.
(Демонстрація слайду).
Туберкульозне ураження лімфатичних вузлів може супроводжуватися різними порушеннями в легеневій тканині: у формі здавлення бронхів, формування ателектатичних порушень, дисемінації вогнищ відсіву.
Звісно, туберкульоз внутрішньогрудних лімфовузлів – це первинний туберкульоз. Він найчастіше зустрічається у дітей. Але необхідно пам'ятати про те, що і у людей похилого віку також може наступати за несприятливих умов реактивація старих туберкульозних вогнищ.
(Демонстрація слайду).
Тут наведено приклад літнього пацієнта (81 року). Він вступив до клініки з такими скаргами на підвищення температури тіла, задишку при фізичному навантаженні.
(Демонстрація слайду).
У нього досить тривалий анамнез. Починається він із 1947-го року, коли він переніс пневмонію. Потім він обстежився у протитуберкульозних диспансерах, де діагноз туберкульозу було відкинуто. Проводилося обстеження та лікування у стаціонарі з приводу бронхітів протягом останніх років.
Все одно наростали слабкість, кашель. У зв'язку з вищезгаданими скаргами він вступив на обстеження.
(Демонстрація слайду).
З анамнезу життя слід зазначити, звісно, що він переніс субтотальну резекцію шлунка без застосування хіміотерапії. Спостерігається в онколога.
(Демонстрація слайду).
Ми бачимо його рентгенограми за 2010 рік. Корінь правої легені розширений, ущільнений. Ми бачимо (нерозбірливо термін, 15:29) зміни у передньому сегменті: ущільнення легеневої тканини.
(Демонстрація слайду).
Він був обстежений за допомогою лінійної томографії. Ми бачимо прохідність усіх бронхів. На цьому етапі даних за туберкульозну поразку немає.
(Демонстрація слайду).
Саме на тлі погіршення стану підвищення температури було проведено рентгенологічне обстеження. В даному випадку ми бачимо, що у кореня легені з'явилася нечіткість контурів, збільшення запальних змін верхньої частки правої легені.
(Демонстрація слайду).
Подивіться в динаміці ці два знімки за 2010-й та 2011-й рік. Тут, звісно, чітко видно на останньому знімку негативну динаміку.
Чим це може бути обумовлено?
Перше, що спадає на думку, враховуючи клініку такої картини, ці три процеси. Ймовірно, розвиток пневмонії, центральний рак або метастази в лімфатичні вузли у зв'язку з тим, що у пацієнта була пухлина в анамнезі.
(Демонстрація слайду).
Під час проведення комп'ютерної томографії (ми стали водити контраст – досить літній пацієнт) бачимо чітко збільшені лімфатичні вузли, однобічне збільшення лімфатичних вузлів.
У біфуркаційній групі якраз неоднорідна структура лімфатичного вузла.
У паратрахеальній – великий лімфатичний вузол: порожнинне утворення, яке виявилося бронхомодулярним норищем. Це було підтверджено під час бронхоскопічного дослідження.
Ателектатичні запальні зміни у верхній частці правої легені та вогнища обсіменіння.
(Демонстрація слайду).
Дообстеження пацієнта з допомогою комп'ютерної томографії дозволило встановити правильний діагноз пацієнта.
(Демонстрація слайду).
Але трапляються складні ситуації. Пацієнт 32-х років, який був направлений до нас на комп'ютерну томографію(він ВІЛ-інфікований кілька років) для уточнення змін у проекції кореня лівої легені. Ми бачимо підозру на патологічну освіту в корені легені: деформовані контури.
(Демонстрація слайду).
При нативному дослідженні видно, що відзначається локальне розширення аорти у сфері дуги. Але поряд з цим, подивіться, виявляються збільшені лімфатичні вузли (вони тут показані жовтими стрілками) у біфуркаційній групі та трахеобронхіальній групі.
Розміри їх десь до 1,5 сантиметрів. Це прикордонні розміри. Існує багато дискусій щодо того, які мають бути розміри лімфатичних вузлів.
(Демонстрація слайду).
Після проведення внутрішньовенного контрастування ми чітко бачимо аневризматичне локальне розширення дуги аорти.
(Демонстрація слайду).
Подивіться, як лімфатичні вузли (навіть трохи збільшені) накопичують контрастний препарат: фрагментарно, по капсулі. Це дозволило висловитися у тому, що з пацієнта поруч із локальним розширенням є і туберкульоз внутригрудных лімфатичних вузлів.
(Демонстрація слайду).
Йому було призначено протитуберкульозну терапію. У динаміці (ми бачимо тут вже без контрастування дослідження) – зменшення розмірів лімфатичних вузлів та часткове звапніння.
(Демонстрація слайду).
Одностороннє розширення та деформація кореня легені, крім туберкульозного ураження, звичайно, найчастіше зустрічається при пухлинних процесах. У даному випадку не рентгенограмі ми бачимо розширення кореня правої легені, ущільнення кореня правої легені та важкі контури.
(Демонстрація слайду).
При комп'ютерно-томографічному дослідженні докорінно правої легені – велика вузлова освіта: перибронхіально-вузловий рак. Наявність збільшених лімфатичних вузлів. Зміни обумовлені пухлинним процесом.
(Демонстрація слайду).
Застосування внутрішньовенного контрастування дозволяє визначити, перш за все, стадію злоякісної пухлини, ступінь інвазії у великі судини, навколишні структури. Це визначає тактику лікування пацієнта. У динаміці спостереження і натомість хіміотерапії.
(Демонстрація слайду).
Двостороннє розширення та деформація коренів легень зазвичай зустрічається при саркоїдозі ВДЛУ. При цьому бачимо двостороннє досить симетричне розширення коренів з поліциклічними контурами.
(Демонстрація слайду).
p align="justify"> При комп'ютерно-томографічному дослідженні лімфатичні вузли мають дуже характерні риси. Визначається системне збільшення лімфатичних вузлів. Вони мають однорідну структуру, чіткі контури, відсутність змін навколишньої клітковини.
Як правило, лімфатичні вузли уражаються множиною – кожен у своїй групі. Вони дуже рідко призводять до здавлення бронхів, виникнення гіповентиляційних ателектатичних змін.
Після контрастного посилення, на відміну туберкульозу ВГЛУ, при саркоїдозі вони рівномірно накопичують контрастний препарат усім обсягом. Їхня щільність трохи зростає.
(Демонстрація слайду).
Слід сказати, що з хронічному перебігу саркоїдозу спостерігається формування кальцинату. Спочатку ущільнення лімфатичного вузла в центрі, а потім відкладення кальцію. Раніше завжди вважалося, що кальцинати в лімфатичних вузлах – це лише прерогатива туберкульозу. Ні. За нашими спостереженнями, усі гранулематозні процеси можуть супроводжуватись відкладенням кальцію у ВДЛУ.
При цьому при саркоїдозі ми бачимо, що кальцинати, як правило, формуються і максимально виражені в центрі лімфовузла, де в основному це запалення, і далеко від бронхів.
(Демонстрація слайду).
Тут наведено кальцинати ВДЛУ. При силікозі характерні шкаралупоподібні кальцинати, при саркоїдозі та при туберкульозному ураженні.
(Демонстрація слайду).
Двостороннє розширення та деформація коренів легень може бути обумовлена не тільки збільшенням лімфатичних вузлів, але і при легеневої гіпертензії. В даному випадку у пацієнтки ми бачимо розширення коренів легень і справа характерний симптом, який, до речі, рідко зустрічається – контур сигар.
(Демонстрація слайду).
При внутрішньовенному контрастуванні бачимо масивне ураження правої гілки легеневої артерії, розширення легеневої артерії. Це хронічний перебіг тромбоемболії, оскільки ми бачимо реканалізацію тромбу. Виражена двостороння гіпертензія призводить до розширення коренів легень.
(Демонстрація слайду).
Звуження кореня легені зустрічається дуже рідко. В основному воно зумовлене агенезією легеневої артерії. При цьому рентгенологічно відзначається підвищення прозорості одного з легеневих полів, відсутність нормального легеневого малюнка та відсутність власної тіні кореня легені. Це підтверджується (раніше при ангіопульмонографії) при КТ-ангіографії.
(Демонстрація слайду).
При сцинтиграфії цей випадок. Ми бачимо повна відсутністькровотоку в правій легені.
(Демонстрація слайду).
На закінчення мені б хотілося сказати, що [тінь] коренів легень рентгенологічно утворюють бронхи та пайові сегментарні гілки легеневої артерії, пайові та сегментарні бронхи, великі вени.
Морфологічною основою змін коренів легень є збільшення лімфатичних вузлів, патологічні стани судин, ураження бронхів, розлади обміну тканинної рідини, склеротичні фіброзні процеси.
Синдром зміни коренів легень включає будь-які відхилення від нормальної картини легень.
Комп'ютерна томографія з внутрішньовенним контрастуванням нині є провідним методом діагностики патологічних змінкореня легені.
Дякую за увагу.
Саме туберкульоз щодня забирає тисячі людей по всьому світу. У нашій країні не звертають багато уваги на цю хворобу, і обов'язкова флюорографія не змінила цю сумну тенденцію на краще, але все ж таки це краще, ніж було раніше. Сьогодні бідні та голодні - це не той контингент, який хворіє на туберкульоз, дедалі більше забезпечених людей виявляють у себе цей діагноз.
Так, ті, хто недоїдає, мають велику схильність до цього захворювання, але пересичене життя багатих і успішних також робить їх уразливими до цієї зарази. Соціальне становище не вбереже від туберкульозу і щоб їм захворіти не обов'язково бути бездомним або колишнім ув'язненим.
Щоби якось уберегти себе від цього, потрібно щороку проходити флюорографію. Маючи на руках укладання рентгенолога, ми бачимо загадкові написи в карті і не можемо розшифрувати, що це означає. Окремі слова ще якось можна прочитати, але їх значення все ж таки знаходиться за межею розуміння звичайної людини. Далі йтиметься про те, як розібратися у висновку флюорографа і не панікувати.
Флюорографія. Загальна інформація
Рентгенівські випромінювання лежать в основі будь-якого флюорографа. Вони проходять через всю людину і зупиняються на легеневій плівці. На сьогоднішній день це найдешевший спосіб виявити хворобу у грудній клітці.
Про що свідчать результати флюорографії?
Зміна щільності органів у грудній клітці говорить багато про що. Сполучна тканина в легенях розвивається і в залежності від того, як це відбувається і де локалізується, все це класифікується і має свої назви. Сполучна тканина дуже міцна. Якщо людина страждає на астму або , то на знімках буде помітні потовщені стінки судин або бронхів. Порожнини в легенях мають характерний вигляд, особливо якщо в них є рідина. Округлі тіні з рідиною мають різне становище. Плевральна порожнина та синуси плеври досить часто страждають від рідини також. Локальні ущільнення легень також дуже швидко виявляються досвідченим фахівцем.
- Запалення на останніх стадіях.
- Різного роду пухлини.
- Патологічні ущільнення
- Склероз та фіброз.
- Наявність сторонніх тіл, повітря чи рідини.
Флюорографія виявляє зміни наступного типу:
Отже, які найпоширеніші діагнози вітчизняних флюрографів?
Вам поставили друк у медичну картку і відпустили без зайвих слів, тож можна з упевненістю сказати, що ви здорові. Якщо раптом щось не так, то за законодавством вас повинен повідомити медпрацівника про те, що потрібне додаткове обстеження.
Розширене/ущільнене коріння
Сукупність структур, розташованих у воротах легень, зазвичай називають корінням легень. З кореня формуються і бронхіальні артерії, і лімфатичні вузли, судини і тд. У більшості випадків таке явище, як ущільнення та розширення коренів легень, йде в парі і зустрічається дуже часто. Звичайно ж, буває ізольоване ущільнення без розширення, але в цьому випадку цей діагноз говорить про хронічний процес і спостерігається велика кількість сполучної тканини у структурах коріння легень.
Ущільнення та розширення коренів відбувається за рахунок набряклості великих судин і бронхів або коли збільшуються лімфатичні вузли. Ці процеси можуть мати як ізольований, і одночасний характері є результатом пневмонії чи гострого бронхіту. Цей діагноз присутня і при інших захворюваннях, але вони супроводжуються осередками, порожнинами розпаду тощо. У такому разі коріння легень ущільнюється за рахунок збільшення локальних груп лімфовузлів. На оглядовому знімку (1:1) досить важко відрізнити лімфовузли від інших структурних елементів легень.
Коріння важкі
Якщо ви прочитали у себе в медкарті висновок про те, що «коріння розширене, ущільнене», але зі здоров'ям немає проблем, то це говорить про запалення або бронхіт. Така ознака є стабільною для курців, адже частинки диму постійно дратують стінки бронхів та сприяють ущільненню лімфовузлів. Лімфовузли відповідають за очищення легень, а курець не відчуває якогось дискомфорту.
Якщо ж людина має якісь скарги, то найкраще звернутися до терапевта. Незважаючи на те, що хронічні хвороби дозволяють вести звичайний спосіб життя, це зовсім не означає, що потрібно забути про цей неприємний нюанс. Хронічні хвороби нехай і не призводять до швидкої смерті, але стають причиною прогнозованих і смертельних хвороб у майбутньому.
Легеневий/судинний малюнок посилився
Жодна флюорографія не обійдеться без легеневого малюнка. Складається легеневий малюнок з тіней судин, артерій і вен, тому не дивно, що багато замість терміну легеневий малюнок використовують термін судинний. Досить поширений діагноз, що говорить про посилення легеневого малюнка, він утворюється за рахунок того, що деякі ділянки в легенях інтенсивніше постачаються кров'ю. Гостро запалення будь-якого походження веде до посилення легеневого малюнка і це може говорити і про звичайний бронхіт, і про пневмоніт, а це вже горить про рак. При пневмонії дуже часто призначають повторний знімок, щоб з'ясувати чи це не пневмонить, адже на знімках ці два захворювання дуже схожі. Посилений легеневий малюнок теж говорить про проблеми із серцем, але таке захворювання зазвичай не минає без симптомів. Загалом можна сказати, що посилення легеневого малюнка говорить про бронхіти, пневмонії тощо, але воно зникає вже за кілька тижнів, після того, як хвороба була переможена.
Фіброз
Фіброзна тканина на флюорограмі – це наслідок перенесених легеневих хвороб. Вона замінює вільний простір в організмі. Наприклад, у людини було проникаюче поранення в груди або було проведено оперативне втручання, ця тканина виконує роль сполучної і в цілому фіброз є більш позитивним, ніж негативним діагнозом і є результатом того, що деяка частина легеневої тканини була втрачена.
Осередкові тканини
Затемнення легеневого поля є одним із видом вогнищ. Вогнища дуже поширені і є рідкісними в медичній практиці. Вони мають свої симптоми, локалізовані у певних місцях, а також досить часто поєднуються з іншими хворобами. Тінь, розміром до 1 см, зазвичай називають осередком. Ознакою осередкової пневмонії є розташування осередкових тканин у таких відділеннях легень як нижній та середній. Про активний запальний процес говорять такі слова у медичній картці як «посилення легеневого малюнка», «злиття тіней» та «нерівні краї». Щільні і рівні за своєю вогнища згодом самі затихають. Якщо ж осередки знайшли у верхніх відділеннях легень, цей діагноз характерний для туберкульозу й у разі призначають додаткове обстеження.
Кальцинати
Кальцинати є тіні на флюорограмі круглої форми і по щільності вони нагадують кістки. Кісткова мозоль ребра дуже часто схожа з кальцинітом, але незалежно від природи цього утворення воно нешкідливе, адже організм кальцінітом «ізолює» інфекцію від решти організму.
Плевроапікальні нашарування, спайки
Зазвичай спайки не потребують якогось лікування чи втручання. Вони виникають після запалення та ізолюють ділянку запалення від здорової тканини. В окремих випадках спайки можуть спричиняти біль і в цьому випадку без лікарської допомоги не обійтися. Якщо потовщується плевра верхівки легень, то це має насторожити, адже дуже часто це відбувається внаслідок туберкульозної інфекції, але може судити виключно лікар.
Запаяний/вільний синус
У складках плеври утворюються синуси і коли все добре, вони вільні. Рідина в цих утвореннях однозначно повинна насторожити. Запаяний синус свідчить про спайки. Запаяний синус говорить про колишні травми, минулий плеврит і тд. Якщо відсутні інші симптоми в цілому, то це не є небезпечним.
Аномалія діафрагми
Причин, які ведуть зміну діафрагми, велика кількість і це дуже часта знахідка флюорографа. Тільки якщо ця аномалія поєднує у собі ще кілька змін, тоді можна говорити про якусь хворобу, тому лікар призначає додаткові обстеження. Точний діагноз на основі аномалії діафрагми неможливий.
Зміщення або розширення тіні середостіння
Простір між легенями називається середостінням. Зазвичай розширення середостіння свідчить про збільшеному серці. Воно має односторонній характер і збільшується у правому чи лівому відділі серця. За флюорографією не можна судити про стан серця. Нормальне становище серця залежить від статури конкретної людини. Для невисокої і повнуватої людини дещо зміщене вліво серце це непогано. Якщо людина висока, тоді її серце може мати становище як вертикальне, так і «крапчасте». Гіпертонікам у карті що пишуть таке: "розширення середостіння вліво", "розширення серця вліво" або просто "розширення". Середостіння може розширюватися рівномірно, але це вже говорить про міокардит, серцеву негідність тощо. Для кардіологів результати флюрограми є достатніми для постановки конкретного діагнозу.
Якщо тиск збільшується з одного боку, це на флюорограмме говорить про змішаному середостінні. Цей діагноз означає асиметричну наявність рідини або повітря в плевральній порожнині або про великі новоутворення в тканинах легень. Даний діагноз вже серйозний, адже це може стати причиною грубого усунення серця і втручання фахівців дуже важливе в цьому випадку.
PS Незважаючи на те, що флюорографія в наших звичайних лікарнях не позбавлена недоліків, вона все ж таки здатна виявити туберкульоз або рак легень. Проходити її варто у будь-якому випадку. У нашій країні епідеміологічні умови для туберкульозу просто прекрасні. Група ризику – це наш нормальний стан. Проходячи щорічну флюорографію, ми тим самим уберігаємо себе від смертельних хвороб, адже виявлена вчасна хвороба значно збільшує шанси людини на виживання.
Ущільнення коренів - один з рентгенологічних синдромів, що найчастіше зустрічаються, який лікар-рентгенолог визначає на оглядовій рентгенографії грудної порожнини. Що це означає: Які захворювання та патологічні стани ховаються під цією фразою?
Корінь легені: що це таке?
Корінь легені – це комплекс структур, розташованих у воротах легені. До них відносяться легенева артерія, вена, головний бронх, а також нерви, лімфатичні судини, плевра, жирова клітковина. Всі ці структури розташовані в строго певному порядку, проте частина їх з лівого боку не видно на рентгенограмі, ховаючись за тінню серця.
На оглядовій рентгенографії та флюорографії під таким поняттям, як корінь легені, мають на увазі лише великі судини (артерію, вену) та бронх.
Основні характеристики коріння легень
Щоб визначити на рентгені такий симптом, як ущільнення коренів легень, насамперед потрібно знати особливості цих утворень у нормі.
Корінь як правої, так і лівої легені складається з трьох частин: голівки, тіла та хвоста. До складу хвоста входять кінцеві дрібні розгалуження судин.
У рентгенології також визначають ширину цих структур. Визначається вона зазвичай за шириною правого кореня і включає артерії і проміжний бронх. У нормі його ширина становить 1,5-2 див.
Варто також відзначити, що артерії в коренях легені розташовані вертикальніше, а вени - горизонтально. Іноді їхня структура може бути неоднорідною через те, що на деяких ділянках видно просвітлення повітря в бронхах.
Відмінності розташування коренів легень
Розміщення коренів правої та лівої легень дещо відрізняється. Так, корінь правої легені відповідає нормі рівню II ребра і межреберья і має форму дуги, викривленої донизу. Починаючи розширенням нагорі, корінь звужується внизу. Лівий корінь, своєю чергою, відповідає рівню I ребра і межреберья, тобто перебуває вище правого.
Відмінності структури коріння легень
Необхідно розуміти, що ліве коріння погано видно на рентгенограмі, оскільки прикрите серцем, тому іноді важко побачити, коли корінь лівої легені ущільнений.
Також слід пам'ятати, що корінь лівої легені у нормі неоднорідної структури, оскільки до його складу входять практично лише судини, розгалужуючись на дрібні гілки та переплітаючись із лівим бронхом. У той час як праве коріння має більш однорідну будову.

Основні причини ущільнення кореня
Існує безліч різноманітних хвороб та синдромів, які призводять до того, що коріння легені ущільнене. До основних причин належать:
- бронхіт).
- Збільшення лімфатичних вузлів середостіння (паратрахеальних, парабронхіальних) з розвитком петрифікатів (відкладень солей кальцію).
- Розширення та випинання стінки судини або аневризму судини.
- Зміна структури бронха під впливом пухлинного процесу.
- Набряк легень (проникнення рідини в паренхіму легені).
- Наростання сполучної тканини з розвитком фіброзу, що має місце після затяжних запальних легеневих захворювань, травм легені, оперативних втручань на органах грудної порожнини.
- Туберкульозна поразка бронхів (туберкульозний бронхоаденіт), первинний туберкульозний комплекс. Останні дві форми відносяться до первинного туберкульозу, найпоширенішого у дітей дошкільного віку.
- Професійні захворювання (асбестоз, металоконіоз).

Хронічні обструктивні захворювання легень
Дана група захворювань є однією з найбільш частих причин, за якою корені легень ущільнені та розширені. Як правило, цей процес двосторонній, - торкається як лівого, так і правого коріння. Найчастіше захворювання розвивається у курців із великим стажем і характеризується чергуванням періодів загострення з періодами ремісії.
Основними клінічними проявами є кашель, що особливо сильно турбує хворого вранці - з в'язким, іноді гнійним мокротинням. При тривалому перебігу захворювання розвивається задишка, яка спочатку відзначається при фізичних навантажень, а потім і в спокої.
Крім проведення оглядової рентгенографії грудної порожнини, що характеризується тим, що в легких корені ущільнені і важкі, виконується також посів мокротиння для визначення збудника захворювання (вірусного або бактеріального).
Тобто лікування причини залежить від збудника, що викликав загострення. Якщо причиною є бактерія, то ефективним буде прийом антибіотиків, якщо вірус – прийом противірусних засобів.
Симптоматична терапія включає прийом муколітиків, препаратів, що розріджують мокротиння, і відхаркувальних засобів для більш легкого її відходження. Також приймають препарати, що розширюють бронхи – агоністи адренергічних рецепторів, кортикостероїди.

Онкологічне захворювання
Небезпечною, але, на щастя, причиною того, що корені легень ущільнені і розширені, є онкологічний процес в бронхах і органах середостіння. Такий процес, як правило, односторонній, тому зміна кореня легені спостерігається лише з одного боку.
Онкологія має на увазі під собою тривалий хронічний процес із поступовим погіршенням стану хворого. Незначний кашель, важке дихання змінюються болем за грудиною у місці проекції пухлини на грудну стінку (при здавлюванні нервів), кровохарканням, сильною задишкою. Крім порушення функції легеневої системи, страждає весь організм. Пацієнт худне, виснажується, з'являються швидка стомлюваністьта слабкість.
Після проведення оглядової рентгенографії грудної порожнини у двох проекціях лікар-рентгенолог ставить висновок: "Коріння легень ущільнене і малоструктурне". Далі лікар видає направлення на проведення біопсії підозрілої на рентгені освіти, що дозволить визначити не тільки вид пухлини (доброякісна або злоякісна), а й гістологічну її структуру (з яких тканин вона утворилася).
Терапія залежить як від стадії пухлинного процесу, і від його виду. Основні терапевтичні методи: хірургічний, променевий та хіміотерапія. Одне лише хірургічне втручання застосовують при початкових стадіяхрозвитку пухлини, більш пізніх стадіях його комбінують коїться з іншими методами терапії.

Професійні захворювання
Люди таких професій, як шахтарі, зварювальники металу, будівельники, тобто ті, хто постійно взаємодіє зі шкідливими речовинами навколишнього середовища, найбільш схильні до розвитку професійних захворювань. Це призводить до того, що на рентгенограмі коріння в легенях фіброзно ущільнене і важке. Така картина розвивається через накопичення в бронхах та альвеолах шкідливих частинок, що осідають на дихальних шляхах. Як правило, ураження кореня не ізольовано, а поєднується з наявністю осередкових тіней та неоднорідністю паренхіми легені.
Симптоми цих захворювань не специфічні; при постановці діагнозу насамперед звертають увагу до професійний анамнез (місце роботи, стаж). А основним методом лікування є зміна кваліфікації та зміна місця роботи.

Ураження коріння при туберкульозі
Ситуація, коли коріння легень ущільнене, зазвичай виникає у дітей при первинному туберкульозі легень. Це такі форми, як первинний туберкульозний комплекс та туберкульоз внутрішньогрудних лімфатичних вузлів. Однак ці форми можуть виникнути і у людей похилого віку при реінфекції старого вогнища.
Туберкульоз – хронічне захворювання, тому симптоми розвиваються тривало та поступово. Характерними є сухий кашель або з невеликою кількістю мокротиння, можливо з домішкою крові, біль за грудиною, втома, млявість, схуднення.
Після виконання рентгенографії у двох проекціях проводиться посів та мікроскопія мокротиння на виявлення мікобактерії туберкульозу, томограма легень для більш точної локалізації вогнища інфекції. Після висіву туберкульозної палички визначається її чутливість до протитуберкульозних препаратів, що необхідно для вибору найбільш ефективного лікування.
Медикаментозна терапія заснована на принципах безперервності та довгостроковості (мінімум 6 місяців). Також необхідним є застосування комбінації мінімум із 4 протитуберкульозних препаратів. Тільки за дотримання цих принципів лікування буде ефективним.
Коріння легень тяжисте і ущільнене: що це означає?
Як було зазначено вище, найчастіше даний рентгенологічний синдром зустрічається при хронічному бронхітікурця та професійних захворюваннях легені. Однак цей симптом може визначатися і при гострих запальних захворюваннях дихальних шляхів, онкологічних захворюваннях.
Дані тяжі є волокнами сполучної тканини, які тягнуться від кореня до периферії. Тяжкість зазвичай поєднується з розширенням і ущільненням кореня.
Не володіючи високою специфічністю, цей синдром дозволяє лікарю запідозрити певну легеневу патологію та направити пацієнта на подальші обстеження.
Коріння легень малоструктурне і ущільнене: що це означає?
Порушення структури кореня легені, тобто неможливість відрізнити судину від бронха, поява затемнення на корені, зазвичай, зустрічається при первинному туберкульозі, онкологічних процесах.
На рентгенограмі при великому туберкульозі або центральному раку легені замість кореня може візуалізуватися тінь різних контурів, що є вогнищем (до 10 мм діаметром) або інфільтратом (більше 10 мм). Цей симптом може також поєднуватися з ущільненням, що зазвичай буває при відкладенні солей кальцію або звапніння (петрифікації). Обвапнення є ознакою хронічного процесу, що довго протікає.

Таким чином, лише один рентгенологічний симптом (у легенях коріння фіброзно ущільнений і важкий) може допомогти запідозрити безліч захворювань: від звичайного бронхіту до раку легені. Звичайно, не варто забувати, що рентгенографія повинна доповнюватись іншими методами обстеження: комп'ютерною томограмою, біопсією, посівом мокротиння, бронхоскопією тощо. Додаткові методи обстеження виконуються за призначенням лікаря залежно від його діагностичного пошуку. Необхідно пам'ятати, що комплексне обстеження допоможе поставити правильний діагноз.